Лапароскопическая транспозиция яичников что это
Лапароскопическая транспозиция яичников что это
Транспозиция матки
В настоящее время онкология обладает различными вариантами лечения злокачественных опухолей, которые во многих случаях оказываются эффективны. В связи с этим для ряда больных молодого возраста, перенёсших противоопухолевую терапию, актуальными становятся вопросы качества жизни, сохранения и реализации репродуктивной функции. Особую актуальность эти вопросы приобретают в связи с увеличением случаев онкологических заболеваний у женщин моложе 30 лет. Врачи не всегда уделяют должное внимание этим аспектам, поскольку пациентки сами сконцентрированы на процессе лечения и редко поднимают эти вопросы (часто просто потому, что они не осведомлены о существующих возможностях лечения).
Можно ли сохранить функцию матки у тех женщин, которые хотели бы родить самостоятельно и не хотят / не имеют возможности прибегнуть к суррогатному материнству?
Развития посткастрационного синдрома и повреждения фолликулярного аппарата яичников при лучевой терапии можно избежать путём транспозиции (перемещения) яичников из полости малого таза в брюшную полость. Впервые транспозиция яичников при раке шейки матки была выполнена в 1958 году. Транспозиция яичников позволяет сохранить нормальный гормональный фон и избежать преждевременной индуцированной менопаузы, а также реализовать репродуктивную функцию в программе суррогатного материнства. Обычно транспозицию яичников выполняют перед проведением лучевой терапии на область малого по поводу «гинекологического» и «негинекологического» рака у пациенток репродуктивного возраста. В 2017 году появились первые публикации, посвящённые транспозиции матки – хирургической операции, основанной на технике лапароскопической гистерэктомии и трахелэктомии, позволяющей сохранить не только функцию яичников, но и матки.
Для кого это важно? Кому показана транспозиция матки?
Типичным примером является колоректаный рак. Это вторая наиболее распространённая форма рака среди женщин, которая ежегодно поражает 614000 женщин во всём мире, и её частота растёт среди молодых пациенток. Неоадъювантная лучевая и химиолучевая терапия с последующей операцией (передняя резекция прямой кисши с тотальной мезоректумэктомией) является стандартным лечением для большинства пациенток с раком прямой кишки II и III стадий. Также выполнение транспозиции матки целесообразно у молодых пациенток с лимфомами и саркомами тазовой области.
Какие противопоказания для выполнения транспозиции матки с придатками?
Патология яичников и матки
Высокий риск метастазирования опухоли в яичники и матку
Исходно низкая функция яичников (по данным лабораторного обследования и УЗИ малого таза)
Как выполняется операция транспозиция матки?
Операция транспозиции матки выполняется перед началом лучевой терапии. Обычно операцию выполняют лапароскопическим доступом. Операция начинается с пункции брюшной полости специальной иглой и введения в неё нескольких литров углекислого газа. При этом обычно в брюшной полости создаётся давление около 12 – 15 мм рт. ст. Это позволяет приподнять брюшную стенку от внутренних органов и безопасно работать в брюшной полости. Далее в брюшную полость через разрез в области пупка вводят оптическую камеру, которая передаёт изображение на видеомонитор. Через разрезы внизу передней брюшной стенки вводят тонкие рабочие инструменты. Далее выполняю ревизию брюшной полости, оцениваю распространённость онкологического заболевания. При необходимости выполняют биопсию подозрительных участков и берут смывы из брюшной полости для цитологического исследования. После осмотра органов брюшной полости и малого таза окончательно подтверждается спланированный объём операции. После пересечения круглых маточных связок с обеих сторон проидводят пересечение пузырно-маточной складки брюшины и низведение мочевого пузыря до уровня влагалищных сводов. Далее выполняют пересечение и лигирование маточных сосудов с обеих сторон. После пересечения и лигирования крестцово-маточных и кардинальных связок с обеих выполняют отсечение матки от влагалища на уровне влагалищных сводов. В итоге матка и придатки оказываются фиксированными только воронко-тазовыми связками яичников, содержащих яичниковые сосуды. Далее выделяют сосудистые ножки яичников на протяжении 12 – 15 см, образованные яичниковыми артериями и венами и перемещают матку на этих двух сосудистых ножках в верхние отделы брюшной полости. Матку фиксируют к передней брюшной стенке в области эпигастрия, а шейку матки подшивают к пупку для оттока менструальной крови. Матка с придатками продолжает кровоснабжаться только двумя яичниковыми артериями. В конце операции инструменты извлекают, удаляют газ из брюшной полости, на кожные разрезы накладывают внутрикожные косметичные швы. Далее проводят лучевую терапию, а спустя примерно 6 недель после её окончания выполняют лапароскопическую резекцию прямой кишки (если у пациентки рак прямой кишки) и репозицию матки – перемещают матки назад в полость малого таза, сшивают шейку матки с влагалищем, фиксируют к матке её связочный аппарат. В конце операции в обязательном порядке выполняется хромосальпингоскопия для подтверждения проходимости маточных труб.
Какие преимущества имеет лапароскопический доступ?
Лапароскопическая транспозиция матки является малотравматичной операцией, позволяющей пациентке быстро активизироваться, выписаться из стационара и приступить к основному этапу лечения (лучевой терапии) основного заболевания.
Как контролировать функцию яичников и матки после выполненной транспозиции?
В первые несколько дней для оценки кровотока в яичниковых сосудах используется УЗИ с допплерографией. В дальнейшем для оценки состояния и функции яичников можно использовать УЗИ брюшной полости и лабораторные показатели: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), эстрадиол, антимюллеров гормон (АМГ), ингибин В. О сохранности ментруальной функции можно судить о ежемесячном появлении кровяных выделений из шейки матки, фиксированной в области пупка.
Какие недостатки и риски транспозиции матки существуют?
Как интраоперационные осложнения лапароскопической транспозиции матки (травма мочевого пузыря и мочеточников), так и послеоперационные (пузырно-влагалищный и мочеточниково-влагалищный свищ, несостоятельность шва влагалища, гематомы и абсцессы таза) встречаются редко, но могут привести к отсрочке лучевой терапии, то есть начала лечения основного заболевания.
Какие преимущества транспозиции матки с придатками?
Данная технология позволяет ввести матку и яичники из зоны облучения, сохранить менструальную и детородную функцию.
Размещено в категории: Наши технологии – топ-10
Лапароскопическая транспозиция яичников что это
Лапароскопическая гистерэктомия (экстирпация матки)
Первая лапароскопическая гистерэктомия была выполнена H. Reichв 1988 году. После этого многие хирурги стали выполнять гистерэктомию лапароскопическим доступом и создавать свои модификации операции. Лапароскопический доступ начал завоёвывать всеобщую популярность и конкурировать с другими хирургическими доступами для удаления матки – открытым абдоминальным (лапаротомным) и влагалищным. В настоящее время большинство гистерэктомий могут быть выполнены лапароскопическим доступом с последующим извлечением матки единым блоком через влагалище или в виде отдельных фрагментов с помощью специального хирургического инструмента – морцеллятора. К настоящему времени в мире накоплен большой опыт выполнения лапароскопической гистерэктомии, демонстрирующий эффективность малоинвазивного эндоскопического доступа.
Преимущества лапароскопического доступа:
Показания к лапароскопической гистерэктомии:
1.Миома матки. Показаниями к экстирпации матки при миоме являются обильные менструации, приводящие к анемии, быстрый рост миомы, большие размеры миомы матки, нарушение функции мочевого пузыря и прямой кишки из-за миомы, нарушение питания узлов миомы. Границы величины и веса матки, при которых возможно выполнение лапароскопической гистерэктомии условны и ограничиваются в основном опытом конкретного хирурга. Но обыно лапароскопическая гистерэктомии при размере миомы матки более 24 нед. выполняется редко.
3.Рецидивирующая гиперплазия эндометрия
4.Атипическая гиперплазия эндометрия
5.Злокачественные заболевания внутренних половых органов
Противопоказания к лапароскопической гистерэктомии.
Длительное положение с опущенным головным концом и повышенным внутрибрюшным давлением во время операции может быть противопоказано у некоторых пациенток.
Существуют абсолютные и относительные противопоказания к лапароскопической гистерэктомии.
Техника операции.
Операция начинается с пункции брюшной полости специальной иглой и введения в неё нескольких литров углекислого газа. При этом обычно в брюшной полости создаётся давление около 12 – 15 мм рт. ст. Это позволяет приподнять брюшную стенку от внутренних органов и безопасно работать в брюшной полости. Углекислый газ используется в связи с тем, что он не поддерживает горение, а это важно, потому что при лапароскопических операциях всегда используются электрохирургические инструменты для остановки кровотечении и рассечения тканей. Далее в брюшную полость через разрез в области пупка вводят оптическую камеру, которая передаёт изображение на видеомонитор. Через разрезы внизу передней брюшной стенки вводят тонкие рабочие инструменты. После осмотра органов брюшной полости и малого таза окончательно подтверждается спланированный объём операции. Второй ассистент хирурга вводит со стороны влагалища в полость матки специальный инструмент – маточный манипулятор, с помощью которого осуществляют движения матки во время операции. Маточный манипулятор повышает безопасность операции, улучшая натяжение тканей, визуализацию влагалищных сводов и отдаляя мочеточники от зоны операции. Дальнейшие этапы гистерэктомии не отличаются от таковых при открытом абдоминальном доступе. Технические трудности во время операции могут быть при больших размерах матки, низком расположении узлов миомы, распространённом наружном генитальном эндометриозе, спаечном процессе в малом тазу. После отсечения матки от влагалища она может быть извлечена целиком через влагалище, если её размер не превышает 9 нед. Матки большего размера приходится измельчать в брюшной полости с помощью специального инструмента – морцеллятора, а затем извлекать по частям. В конце операции инструменты извлекают, удаляют газ из брюшной полости, на кожные разрезы накладывают внутрикожные косметичные швы.
Кроме классической, описанной выше, тотальной лапароскопической гистерэктомии существует так называемая влагалищная гистерэктомия с лапароскопической ассистенцией. При этой методике часть этапов выполняют лапароскопическим доступом, а часть – влагалищным.
При лапароскопической гистерэктомии всегда есть риск конверсии (перехода) на открытый абдоминальный доступ. Такая ситуация может возникнуть при неконтролируемом кровотечении, травме смежных органов, выраженном спаечном процессе после других операций.
Послеоперационный период.
Пациентки активизируются на 1 сутки после операции. При нормальном течении послеоперационного периода отсутствуют ограничения в еде и употреблении жидкости с 1 суток после операции. Всем пациенткам проводится пролонгированная антибактериальная профилактика антибиотиком широкого спектра действия в течение 48 часов после операции. Профилактика тромбоэмболических осложнений проводится препаратами низкомолекулярных гепаринов (фраксипарин, клексан, цибор и др.), начинается за 12 часов до операции и продолжается через 12 часов после операции до полной активизации пациенток. Выписка пациенток из стационара осуществляется на 2 – 5 сутки после операции.
Размещено в категории: Наши технологии – топ-10
Лапароскопическая транспозиция яичников что это
Транспозиция яичников
В настоящее время онкология обладает различными вариантами лечения злокачественных опухолей, которые во многих случаях оказываются эффективны. В связи с этим для ряда больных молодого возраста, перенёсших противоопухолевую терапию, актуальными становятся вопросы качества жизни, сохранения и реализации репродуктивной функции. Особую актуальность эти вопросы приобретают в связи с увеличением случаев рака шейки матки у женщин моложе 30 лет. Врачи не всегда уделяют должное внимание этим аспектам, поскольку пациентки сами сконцентрированы на процессе лечения и редко поднимают эти вопросы (часто просто потому, что они не осведомлены о существующих возможностях лечения).
Как влияет лучевая терапия на функцию яичников?
Негативное влияние на функцию яичников оказывает химиотерапия и лучевая терапия. При облучении области малого таза, паховых и подвздошных областей почти в 100 % случаев возникает аменорея и посткастрационный синдром (преждевременная менопауза, индуцированная лучевой терапией). Влияние лучевой терапии на фолликулярный аппарат яичников является дозозависимым. По данным исследований разрушение 50 % примордиальных фолликулов происходит при облучении в дозе 4 Гр, а доза 5 – 20 Гр достаточна для полного повреждения функции яичников независимо от возраста пациентки. Для возникновения дисфункции матки достаточно дозы 14 – 30 Гр.
Как сохранить функцию яичников при лучевой терапии на область малого таза?
Развития посткастрационного синдрома и повреждения фолликулярного аппарата яичников при лучевой терапии можно избежать путём транспозиции (перемещения) яичников из полости малого таза в брюшную полость. Впервые транспозиция яичников при раке шейки матки была выполнена в 1958 году. Транспозиция яичников за пределы поля облучения и фиксация их в брюшной полости в латеральных каналах по бокам от левого и правого отделов толстой кишки снижает дозу облучения, направленную на яичники. Транспозиция яичников позволяет сохранить нормальный гормональный фон и избежать преждевременной индуцированной менопаузы, а также реализовать репродуктивную функцию в программе суррогатного материнства.
Какие показания для выполнения транспозиции яичников?
Транспозиция яичников показана женщинам репродуктивного возраста перед проведением лучевой терапии на органы малого таза. Показанием для лучевой терапии могут быть онкогинекологические заболевания и другие злокачественные опухоли малого таза. При раке шейки матки IА1 – IIА2 стадий при наличии факторов риска прогрессирования заболевания, как возможных показаний для лучевой терапии, транспозиция яичников может быть выполнена во время выполнения радикальной гистерэктомии. Если же хирургическое лечение пациентке не планируется, то транспозицию яичников выполняют перед лучевой терапией лапароскопическим доступом.
Таким образом, наиболее частые показания для транспозиции яичников является планируемая лучевая терапия по поводу следующих заболеваний:
Какие противопоказания для выполнения транспозиции яичников?
Как выполняетя операция транспозиции яичников?
Операция начинается с пункции брюшной полости специальной иглой и введения в неё нескольких литров углекислого газа. При этом обычно в брюшной полости создаётся давление около 12 – 15 мм рт. ст. Это позволяет приподнять брюшную стенку от внутренних органов и безопасно работать в брюшной полости. Далее в брюшную полость через разрез в области пупка вводят оптическую камеру, которая передаёт изображение на видеомонитор. Через разрезы внизу передней брюшной стенки вводят тонкие рабочие инструменты. Далее выполняю ревизию брюшной полости, оцениваю распространённость онкологического заболевания. При необходимости выполняют биопсию подозрительных участков и берут смывы из брюшной полости для цитологического исследования. После осмотра органов брюшной полости и малого таза окончательно подтверждается спланированный объём операции. Далее левые и правые придатки отсекают от матки и выделяют сосудистые ножки яичников на протяжении 10 – 12 см, образованные яичниковыми артериями и венами. Верхний и нижний полюс каждого яичника помечают металлическими скрепками. Это необходимо для визуализации яичников при рентгенографии брюшной полости для определения из точного местоположения после операции перед проведением лучевой терапии. Далее осуществляют формирование двух забрюшинных туннелей, через которые проводят правый и левый яичники. Яичники фиксируют в конце туннелей по бокам от левого и правого отделов толстой кишки. Яичники с большой вероятностью сохраняют свою функцию, если они были перенесены не менее, чем на 3 см выше верхней границы поля облучения. В конце операции инструменты извлекают, удаляют газ из брюшной полости, на кожные разрезы накладывают внутрикожные косметичные швы.
Какие преимущества имеет лапароскопический доступ?
Лапароскопическая транспозиция яичников является малотравматичной операцией, позволяющей пациентке быстро активизироваться, выписаться из стационара и приступить к основному этапу лечения (лучевой терапии) основного заболевания.
Как контролировать функцию яичников после выполненной транспозиции?
Для оценки состояния и функции яичников можно использовать УЗИ брюшной полости и лабораторные показатели: фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), эстрадиол, антимюллеров гормон (АМГ), ингибин В.
Какова эффективность транспозиции яичников?
Около 80 % пациенток, перенёсших лучевую терапию, сохраняют функцию яичников. У 20 % пациенток, тем не менее, происходит снижение функции яичников, видимо, в связи с тем, что пациентки получают небольшую дозу облучения и на поддиафрагмальные пространства. Поэтому для пациенток, которым планируется химиолучевое лечение необходимо предлагать во время транспозиции яичников выполнять дополнительно и криоконсервацию яичниковой ткани.
Размещено в категории: Реконструктивная репродуктивная хирургия
Латеральная лапароскопическая транспозиция яичника
RANCISCO FURTADO, WILLIAM KONDO
Перевод с английского
Введение: Транспозиция яичников за пределы таза, с целью из защиты от излучения было впервые описано в 1958г.
Данная процедура назначается пациентам у которых диагностированы злокачественные процессы требующие применения радиотерапии без удаления яичников.
Процедура выполненяется лапаротомическим или лапароскопическим методом по выбору хирурга-гинеколога или наличия у него соответствующих навыков.
Цель этой статьи состоит в том, чтобы описать технику латеральной транспозиции яичника лапароскопическим методом.
Хирургическая техника: пациент располагается в положении Тренделенбурга, под общей анестезией.
После создания пневмоперитоненума устанавливаются 4 троакара: 10мм троакар через пупок, 10мм троакар в надлобковой области и два 5мм троакара в подвздошной области с двух сторон.
Яичники полностью отделяются от матки и фаллопиевых труб с разделением утеро-овариальной связки и рассечением мезовариума.
Брюшина вдоль связки тазового дна может быть также рассечена, яичники перемещаются латерально и подшиваются в параколических выемках.
Две титановые клипсы прикрепляются к яичникам с целью отметить головную и хвостовую части.
Это позволяет определять постоперационную локализацию яичников, для последующего программирования облучения таза.
Ключевые слова. Лапароскопия, Транспозиция яичников, рак, радиация
Заключение: Латеральная транспозиция яичников может быть выполнена благополучно и эффективно. У лапароскопического подхода есть некоторые преимущества, по сравненияю с открытым хирургическим вмешательством, включая сокращение сроков пребывания в больнице, уменьшение послеоперационных болей, меньшие разрезы и более быстрое восстановление. По этим причинам мы считаем лапароскопию золотым стандартом для латеральной транспозиции яичников.
ВВЕДЕНИЕ
Лучевая терапия — один из методов, применяемых при лечении онкологических пациентов, особенно в случае болезни Ходжкинса, опухолях мочеполовой системы и нижних отделов кишечника. В зависимости от локализации и стадии болезни излучение может направляться локально или на более широкий участок.
Это очень эффективная терапия для пациентов с ранними стадиями новообразований, но может приводить к потере функции яичников и потребности в долгосрочной гормональной терапии для молодых женщин.
Роль гинеколога становится очень важной в случае попытки сохранения яичниковой функции, а следовательно и в обеспечении качества жизни пациента и в некоторых случаях возможности беременности в будущем.
Перемещение яичников из области облучения, с целью сохранения яичниковой функции было впервые описано в 1958.
С сообщалось о многих методах, и они были выполнены во время проведения лапаротомии или как отдельная процедура.
Среди них латеральная транспозиция яичников (норма успеха до 83 %), траспозиция яичников за матку, защита яичников свинцовым щитом, экстериоризация яичников под кожу через боковой доступ, и гетеротопическая транспозиция.
В последнее время хирургические методы прогрессируют и развитие методик минимально инвазивной хирургии позволяет проводить латеральную транспозицию яиников лапароскопически более эффективно, с сокращением пребывания в больнице, более ранней мобилизацией, ранее возврату к нормальной активности и уменьшению затрат.
Цель данной статьи состоит в том, чтобы описать технику лапароскопической латеральной транспозиции яичников.
ХИРУРГИЧЕСКАЯ ТЕХНИКА
Операция была выполнена под общей анестезией.
Пациент размещается в положение Trendelenburg для литотомии с фиксацией обеих ног.
Катетер Foley был вставлен в мочевой пузырь для непрерывного контроля мочеотделения во время операции.
Пневмоперитонеум создавался с помощью иглы Вереша и внутрибрюшное давление поддерживалось на уровне 12-14мм рт.ст.
10-миллиметровый троакар для прямой оптики был помещен в пупок, 10-миллиметровый троакар был расположен в надлобковой области, и два 5-миллиметровых троакара были помещены в передне-верхнем отделе подвздошной области билатерально.
Процедура началась с тщательного осмотра брюшной полости, поиска возможных метастазов, включая печень и диафрагму.
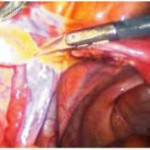
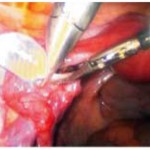
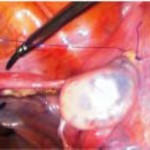
Утероовариальные связки были электрокаутеризованы и разделенны. (ил. 1A, 2A и 2B)
Та же самая процедура была выполнена на мезовариуме.
Рассечение было продолжено до связок тазового дна, обращая особое внимание на то, чтобы оставить ножку сосуда, расположенную в связке неповрежденной.
Яичники были мобилизованы на передне-верхний уровень подвздошных гребней. В случае недостаточной мобилизации, расслабляющийся разрез мог быть сделан на брюшине, ниже яичника.
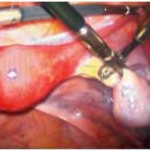
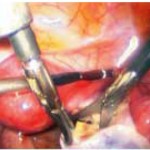
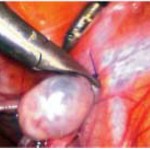
При это технике не возникает необходимости пересечения фаллопиевых труб, т.е. увеличивается вероятность будущей беременности при желании пациента. Яичник был закреплен к брюшине двумя швами нерассасывающейся нитью (ил. 1B и 2C). Нижний край яичника отмечается сосудистыми металлическими кровоостанавливающими клипсами с двух сторон (ил. 1B и 2D), для облегчения их поиска во время процедуры облучения.
ПРОДОЛЖЕНИЕ
Измерение уровня ФСГ производится перед хирургическим вмешательством. Функция яичников оценивается контролем периодичности менструальных циклов пациента и возможными симптомами яичниковой дисфункции.
После операции важно выполнить допплеровское УЗ исследование тазовой области, чтобы гарантировать присутствие кровотока в перемещенных яичниках. Контроль яичниковой функции проверяется измерением ФСГ спустя 30 дней после операции и спустя 30 дней после завершения радиотерапии.
ОБСУЖДЕНИЕ
Появление лапароскопии стало одним из наиболее важных новшеств в современной хирургии и множество процедур, которые ранее требовали лапаротомии, теперь могут быть сделаны минимально инвазивным доступом.
Пациенты, подвергающиеся лапароскопической хирургии, нуждаются в более коротком сроке госпитализации, получают меньшие операционные разрезы, испытывают менее интенсивные после операционные боли, более быстрого восстановления и более быстрый возврат к радиотерапии, не усложняя последующую терапия чем пациенты, прошедшие через операцию традиционным брюшным доступом. Лапароскопический подход может применяться при транспозиции яичников.
Сохранения финкции яичников обязательно показано для молодых пациенток в преклимактерическом периоде с гормононезависимыми гинекологическими новообразованиями или негинекологическим раком, требующими облучения тазовой области.
Яичники перемещались в разные стороны; по данному вопросу не было достигнуто полного согласия. Обычно они размещались настолько выше и латеральнее насколько это возможно, но яичники могут также быть перемещены саггитально позади матки или в любой отдаленный участок.
Другие методы включают защиту яичников с помощью свинцового экрана (это менее эффективно чем латерализация яичников, у тому же этого защищает от облучения угрожаемые лимфоузлы), экстериоризацию яичников под кожей через боковой разрез (эта техника была связанный с формированием кисты яичников), и гетеротопическая яичниковая трансплантация (внедрение яичника к средне-переднюю часть кисти, с формированием сосудистого анастомоза).
Согласно Treissman и соавт., подвешивание яичников с пересечением яичниковой связки позволяет адекватно мобилизовать яичники.
В некоторых случаях дополнительный расслабляющий разрез брюшины ниже яичника может быть необходим.
Эта лапароскопическая техника проста, поскольку нет необходимост диссекции слепой кишки и фаллопиевы трубы могут быть подтянуты на уровень передне-верхней части подвздошных гребней.
Латеральная транспозиция яичников лапаротомическим доступом имеет целью сохранение яичниковой функции в 83 % пациентов после облучения тазовой области.
Успешное сохранение яичниковой функции зависит от двух факторов: доза радиации полученной яичником и возрастом пациента.
В исследовании Huang и соавт., у восьми из четырнадцати пациентов (57.1 %) был яичниковая недостаточность после лапароскопической овариопексии.
Среди пациентов, старше 40 лет, у 6 из 7 пациентов (85.7 %) развивалась недостаточность функции яичников после хирургического вмешательства, в то время как среди пациентов в возрасте младше 39 только 1 из 7 пациентов (14,3 %) имел яичниковый дисфункцию.
Таким образом, яичниковый отказ случается не только, потому что соответствующие сосуды разрушаются во время процедуры, но также и потому что яичники у пациентов старшего возраста больше чувствительны к химиотерапии и радиотерапии.
Возможные осложнения транспозиции яичников перекрут сосудистой ножки, повреждение мочеточника, кровотечение во время операции, формирование функциональной кисты яичника и последующее рецидив на перемещенном яичнике.
В этой рукописи мы описали технику латеральной транспозиции яичника лапароскопическим методом. Помимо вышеупомянутых преимуществ минимально инвазивной процедуры, вмешательство лапароскопическим методом теоретически вызывает меньше спаем по сравнению с лапаротомией, поскольку это простая и миниально инвазивная лапароскопическая техника — золотой стандарт для выполнения латеральной транспозиции яичника.