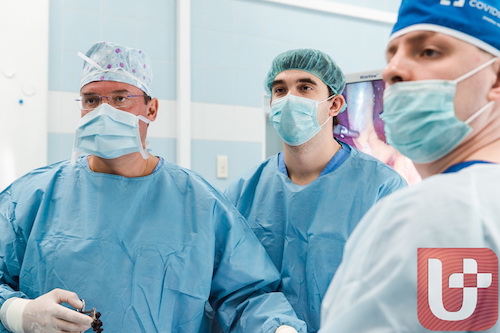
Лапаротомия и лапароскопия в чем разница
Лапароскопия или лапаротомия как метод лечения воспалительных заболеваний тазовых органов
Актуальность
У женщин с тяжелыми воспалительными заболеваниями тазовых органов лечение является комплексным и включает антибиотики широкого спектра действия и порой минимально инвазивные процедуры по дренированию, а также хирургические вмешательства.
Методы
Исследователи из Японии провели крупное ретроспективное исследование, в котором приняли участие 1200 клиник. На протяжении 6 лет около 28 000 пациентов в возрасте ≥18 были госпитализированы с воспалительными заболеваниями тазовых органов с или без абсцесса фаллопиевех труб и яичников.
Результаты
Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Лапаротомия и лапароскопия в чем разница
Военно-морской клинический госпиталь, Владивосток
Сравнительная характеристика методов оперативной диагностики в неотложной абдоминальной хирургии
Журнал: Эндоскопическая хирургия. 2013;19(2): 18-20
Сорока А. К. Сравнительная характеристика методов оперативной диагностики в неотложной абдоминальной хирургии. Эндоскопическая хирургия. 2013;19(2):18-20.
Soroka A K. Comparative study of methods of aggressive approach in urgent abdominal surgery. Endoscopic Surgery. 2013;19(2):18-20.
Военно-морской клинический госпиталь, Владивосток
Военно-морской клинический госпиталь, Владивосток
Диагностическая эффективность оперативных методов диагностики, включающих лапароцентез и лапароскопию, чрезвычайно высока, о чем свидетельствуют многочисленные публикации [1—4]. Вместе с тем следует признать, что различные способы оперативной диагностики различаются по степени своей эффективности, безопасности и возможности применения. Мнения авторов по этому поводу различны. Так, некоторые из них относят к недостаткам лапароцентеза инвазивность, неспецифичность, высокую чувствительность и осложнения, частота развития которых достигает 5% [5, 6]. Другие, напротив, считают этот метод безопасным, эффективным, особенно при диагностике повреждений живота [7]. Однако все авторы единодушны в том, что к преимуществам лапароцентеза следует относить его доступность, быстроту, простоту выполнения и возможность использования у больных с нестабильной гемодинамикой.
В отношении диагностической лапароскопии (ДЛС) большинство хирургов поддерживают мнение о том, что этот метод диагностики в настоящее время наиболее безопасен, эффективен и информативен. Несмотря на это, к недостаткам лапароскопии относят высокую инвазивность, необходимость определенных условий выполнения, соответствующего инструментария и оборудования [1, 5, 8—10].
Цель исследования — оценить преимущества и недостатки различных способов оперативной диагностики, выполненных под местной и общей анестезией у больных с острыми хирургическими заболеваниями и травмами органов брюшной полости.
Материал и методы
Проанализированы результаты выполнения 466 диагностических операций, выполненных в стационарах Владивостока в период 2000— 2010 гг.
Все больные доставлены в приемное отделение с подозрением на острую хирургическую патологию органов брюшной полости. Из них 23 больным (1-я группа) выполнен диагностический лапароцентез (ДЛЦ) под местной анестезией, 112 больным (2-я группа) — ДЛС под местной анестезией, 331 больному (3-я группа) — ДЛС под общей анестезией.
Основным показанием к выполнению ДЛЦ явилось подозрение на повреждение внутренних органов при тупой травме живота (у 22). Кроме того, у одного больного к лапароцентезу прибегли при подозрении на разлитой перитонит. Следует отметить, что ДЛЦ применяли в условии дефицита времени и в отсутствие возможности для выполнения лапароскопии. Использовали стандартную методику исследования путем троакарного прокола передней брюшной стенки в параумбиликальной области по срединной линии после послойной инфильтрации передней брюшной стенки 20—40 мл 0,5% раствора новокаина. Затем в брюшную полость вводили дренажную трубку длиной 15—20 см с 2—3 перфорационными отверстиями по принципу шарящего катетера. При необходимости в брюшную полость вводили до 600 мл 0,9% раствора хлористого натрия с последующей его аспирацией и оценкой на предмет наличия патологических примесей.
Показаниями к ДЛС во 2-й группе явились подозрение на внутрибрюшное кровотечение в результате травмы — 84 (75%) больных, подозрение на перфорацию полого органа — у 14 (12,5%), необходимость дифференциальной диагностики острого аппендицита и острой гинекологической патологии — у 14 (12,5%). Из больных с подозрением на внутрибрюшное кровотечение 47 (56%) находились без сознания или в состоянии алкогольного опьянения, что не позволило собрать анамнез и выяснить обстоятельства травмы. У этой категории больных лапароскопию проводили в сроки 10±2 мин от момента поступления в приемное отделение, и длительность ее составила 4±1,5 мин. ДЛС под местной анестезией также выполняли по стандартной методике из параумбиликального доступа по срединной линии. Рабочее пространство в брюшной полости создавали двумя способами: наложением пневмоперитонеума с помощью ручного нагнетания воздуха грушей через воздушный канал лапаропорта и тракции вверх передней брюшной стенки за пупочное кольцо однозубым крючком. С 2006 г. предпочтение стали отдавать 5-миллиметровой оптике ввиду меньшей инвазивности доступа. Введение дополнительного манипулятора потребовалось у 24 (21,4%) больных при сомнениях в визуализации патологического процесса. Дополнительный манипулятор вводили по параректальной линии после предварительной послойной инфильтрации новокаином передней брюшной стенки в месте введения лапаропорта.
Показаниями к ДЛС под общей анестезией у больных 3-й группы явились: подозрение на острый аппендицит при неясной клинической картине — у 108 (32,6%), тупая травма живота — у 116 (34,9%), клиническая картина «острого живота» — у 88 (26,6%), проникающее ранение живота в отсутствие явных признаков повреждения внутренних органов — у 10 (3%), подозрение на внутрибрюшное кровотечение — у 5 (1,5%), подозрение на тромбоз мезентериальных сосудов — у 4 (1,4%). В среднем операция ДЛС проводилась в сроки 43±3,2 мин от момента поступления больного в стационар и продолжалась 11±2,1 мин. Дополнительный манипулятор вводили в 258 (77,9%) случаях.
Результаты и обсуждение
В результате проведенного лапароцентеза у 10 пострадавших из 22 не выявлено признаков повреждения внутренних органов. Из них одному пациенту с учетом клинической картины и сомнений в достоверности результатов лапароцентеза выполнена диагностическая лапаротомия, при которой повреждения внутренних органов не выявлены.
В 12 случаях при лапароцентезе обнаружены признаки внутрибрюшного кровотечения. Всем произведена лапаротомия, в результате которой констатировано повреждение селезенки с внутрибрюшным кровотечением различной степени тяжести. Операции закончены спленэктомией, санацией, дренированием брюшной полости. Все больные выздоровели. У 3 пострадавших при признаках внутрибрюшного кровотечения, по данным ДЛЦ, в результате лапаротомии повреждения внутренних органов не выявлены. У одного больного подтвердилось наличие разлитого перитонита, причиной которого был деструктивный холецистит с перфорацией желчного пузыря. Таким образом, получены 3 ложноположительных результата исследования.
При использовании лапароцентеза в качестве диагностического метода время от момента поступления больного в стационар до установления окончательного диагноза составило 19±2 мин.
Острая хирургическая патология, потребовавшая последующего хирургического лечения, по результатам ДЛС выявлена у 64 (57,1%) больных 2-й группы. Из них у 23 (35,9%) диагностирован деструктивный аппендицит, и в 18 случаях в отсутствие осложнений заболевания операция была продолжена под местной анестезией (традиционная аппендэктомия), а у 15 больных при наличии разлитого перитонита потребовалась общая анестезия. У 41 (64,1%) больного выявлены признаки гемоперитонеума, что послужило показанием к лапаротомии. У 3 (4,7%) больных, подвергшихся лапаротомии, причиной гемоперитонеума была забрюшинная гематома, при которой дополнительная ревизия не потребовалась. У 4 (6,2%) больных с признаками проникающего ранения брюшной полости при лапаротомии повреждений внутренних органов не выявлено. Таким образом, у больных 2-й группы чувствительность ДЛС составила 100%, специфичность — 95,8%. При этом у больных, находящихся в бессознательном состоянии, с клиническими признаками повреждения органов брюшной полости лечебная тактика была определена в среднем через 15—20 мин после поступления в приемное отделение.
В 3-й группе 151 (45,6%) больному после ДЛС потребовалось хирургическое лечение. Из них у 83 (55%) оно было осуществлено лапароскопическим методом. У 79 (23,9%) пациентов определена необходимость в терапевтическом лечении. В 109 (32,9%) случаях патология органов брюшной полости не выявлена. Использование ДЛС у больных этой группы позволило избежать напрасной лапаротомии в 188 (56,8%) случаях. Чувствительность и специфичность метода составили 100%.
Во всех группах больных осложнений и летальных исходов, связанных непосредственно с диагностическими манипуляциями, не было.
Выводы
1. Лапароцентез — эффективный способ диагностики при подозрении на внутрибрюшное кровотечение. Однако его применение целесообразно в условиях, исключающих использование лапароскопии.
2. Диагностическая лапароскопия — очень чувствительный и специфичный метод, позволяющий в большинстве случаев определить рациональную тактику лечения больных.
3. Преимуществом выполнения лапароскопии под местной анестезией является возможность (при необходимости) выполнения непосредственно в приемном отделении, использования у больных с нестабильной гемодинамикой, быстрота, простота выполнения, экономичность. Недостатки — трудности визуализации органов, расположенных в глубине брюшной полости, и ограничение ее использования только диагностическим этапом.
4. Для выполнения лапароскопии под общей анестезией требуются большее время, специальная аппаратура, условия хирургической операционной, однако она более информативна и по возможности позволяет продолжить лечебный этап операции малоинвазивным способом.
Хирургия в гинекологии. Операции одного дня: Гистероскопия и гистерорезектоскопия. Лапароскопия.
Гистероскопия лечебная и диагностическая, а так же лапароскопические операции в гинекологии, все чаще являются методами выбора при диагностике и лечении таких заболеваний как:
Причинами женского бесплодия могут быть разные патологии: непроходимость фаллопиевых труб, эндокринные заболевания, образования матки и придатков. Поэтому малоинвазивные операции, такие как гистероскопия и лапароскопия позволяют в том числе влиять на успешность протоколов ЭКО.
Отличие лапароскопии от гистероскопии
Многие пациенты часто задают вопрос, в чем основные отличия методик: лапароскопии и гистероскопии?
Гистероскопия – диагностическая процедура, которая позволяет осмотреть изнутри полость матки, а также цервикальный канал (канал шейки матки), устья маточных труб благодаря использованию оптического прибора – гистерорезектоскопа.
Гистерорезектоскоп – специальный прибор, оснащенный камерой для исследования состояния органа и электрической петлей для проведения микрохирургических операций.
Исследование назначается лечащим врачом, согласуется по времени с подходящим днем менструального цикла, выполняется гинекологом-хирургом под общей анестезией.
Во время проведения диагностической гистероскопии могут быть обнаружены патологии, требующие хирургического вмешательства (например, полип эндометрия). В таком случае, помимо осмотра, может быть одномоментно проведена и резекция (удаление) патологической ткани, то есть гистерорезектоскопия. Узнать подробнее о ходе гистероскопии, гистерорезектоскопии , показаниях, противопоказаниях, подготовке к процедуре можно здесь.
В отличии от гистероскопии лапароскопия в гинекологии применяется для диагностики и лечения не только матки, но и других органов репродуктивной системы: маточных труб, яичников. Кроме того лапароскопия позволяет выявить патологии других органов брюшной полости: желчного пузыря, печени, селезенки, поджелудочной железы, кишечника.
Гистероскопия подразумевает выявление и лечение именно внутриматочных патологий (полипы эндометрия и цервикального канала, миомы, синехии), в то время как при лапароскопии матка и другие органы брюшной полости исследуются снаружи.
При лапароскопии доступ к органам брюшной полости и малого таза осуществляется при помощи нескольких небольших (обычно 0,5-1,5 см) разрезов брюшной стенки (в области пупка и внизу живота), через которые вводится специальный оптический инструмент (лапароскоп) для визуализации внутренних органов.
В отличие от лапаротомии (операции, проводимой путем рассечения передней брюшной стенки) лапароскопический доступ имеет ряд преимуществ:
Узнать подробнее о лапароскопии в гинекологии, ходе операции, показаниях, противопоказаниях, подготовке к операции.
В клинике Euromed In Vitro мы проводим гистероскопию и лапороскопические операции как с лечебной, так и с диагностической целью.
Стоимость операций в Euromed в In Vitro:
*В базовую стоимость лапароскопии не включены: предоперационное обследование, анестезиологическое пособие, пребывание в стационаре.
Выбрать своего гинеколога-хирурга:
Почему Euromed In Vitro?
Как записаться на гистероскопию / гистерорезектоскопию, лапароскопию?
Расскажем, когда организм может справиться с болезнью сам, а какие симптомы нельзя игнорировать. Напомним о важных анализах и прививках для детей и взрослых. Раскроем принципы доказательной медицины и разберемся с устаревшими мифами о лечении. Подпишитесь на нашу рассылку, чтобы быть в курсе!
Миомэктомия
Миомэктомия — хирургическая операция, в ходе которой удаляются узлы миомы матки, однако тело матки сохраняется. Целью оперативного вмешательства является «вылущивание» узлов с последующим их удалением, после чего тело матки ушивается. Ввиду того, что сам миоматозный узел окружен капсулой, «вылущивание» можно провести в пределах капсулы, не рискуя повредить окружающий миометрий.
При желании женщины сохранить способность к деторождению предпочтение отдается именно миомэктомии, эта методика является в Америке и в европейских странах «золотым стандартом» при лечении миомы. Кроме того, эта органосохраняющая операция показана женщинам, которые хотят до наступления естественной менопаузы сохранить менструальную функцию.
Операция может быть проведена трансабдоминально или трансвагинально. С помощью трансвагинального доступа удаляются шеечные миоматозные узлы, а также выполняется миомэктомия и гистерорезектоскопия узлов. К трансабдоминальному методу относится лапаротомия и лапароскопия. Выбор доступа и объем выполняемой операции зависит от ряда факторов: размера органа, ее подвижности, возможном сдавлении близлежащих органов, количества и локализации узлов, имеющихся сопутствующих заболеваний и т.д.
Продолжительность операции и длительность госпитализации зависит от метода проведения хирургического вмешательства.
Показания и противопоказания
Преимущества метода
Комментарий врача

Руководитель хирургической службы SwissClinic Пучков Константин Викторович
Почему миомэктомию лучше сделать в Швейцарской Университетской клинике?
Часто задаваемые вопросы
Нужна ли специальная подготовка к миомэктомии?
При подготовке к операции необходимо пройти комплексное медицинское обследование. Перед планируемым хирургическим вмешательством может быть назначен курс гормональных препаратов для уменьшения миоматозных узлов в размерах. За пять дней до операции по согласованию с лечащим врачом следует прекратить прием лекарств, влияющих на свертываемость крови. Оптимальным сроком для проведения операции является 7-20 день менструального цикла. При имеющейся у пациентки варикозной болезни рекомендовано пройти обследование, чтобы исключить возможность тромбоэмболических осложнений. За три дня до операции следует исключить из рациона продукты, вызывающие излишнее газообразование. Накануне вечером проводится очистительная клизма, легкий ужин, оперативное вмешательство — строго натощак. Длина волос в интимной зоне не должна превышать 0,5 см, однако в бритье нет необходимости. Особенно тщательно следует вымыть кожу живота.
Можно ли обойтись без операции?
Все миоматозные узлы нужно лечить, в некоторых случаях возможно консервативное лечение, но пациентка должна находиться под постоянным врачебным наблюдением. Однако возможности медикаментозной терапии весьма ограничены, узлы могут уменьшаться на фоне приема препаратов, но после прекращения они либо приобретают прежние размеры, либо становятся еще больше. Навсегда остановить рост миомы с помощью медикаментов невозможно. При этом велик риск развития осложнений: перекрут узла на ножке, некроз, воспаление, кроме того, снабженный большим количеством кровеносных сосудов, миоматозный узел может стать причиной кровотечения. Также следует учесть, что при неэффективном лечении возрастает риск потери органа. Как свидетельствует статистика, при стаже миомы более 5 лет миомэктомия была возможна лишь у каждой пятой пациентки, в остальных случаях пришлось ампутировать матку. Таким образом, миомэктомия, проводимая при малосимптомной миоме, позволяла сохранить репродуктивную способность женщины.
Как делают миомэктомию?
Операция может быть проведена с помощью лапароскопического или лапаротомического доступа — выбор методики зависит от величины и количества миоматозных узлов. При лапаротомии — полостной операции — выполняется разрез передней брюшной стенки и собственно матки. Открытый доступ практикуется при крупных и множественных узлах. Если миома локализована под слизистым слоем и выступает в просвет матки, то возможно удаление узла с помощью гистерорезектоскопа — это наиболее щадящий метод. Разрез при этом не выполняется, инструмент вводится в полость матки через влагалище. При лапароскопии доступ осуществляется через несколько небольших разрезов на передней стенке брюшины, после чего в брюшную полость вводится специальное видеоэндоскопическое оборудование — все манипуляции проводятся под визуальным контролем. После удаления узлов и гемостаза стенка матки и брюшина ушиваются. Длительность лапароскопии не превышает 1,5 часа, при лапаротомии продолжительность хирургического вмешательства составляет 2,5-3 часа.
Есть ли у миомэктомии недостатки?
В случае невозможности обнаружить мелкие узлы в процессе операции возможен рецидив в дальнейшем. Однако в нашей клинике используется современное оборудование, операцию выполняют опытные хирурги, поэтому вероятность подобного развития событий сведена к минимуму.
Возможны ли осложнения и какие?
Среди возможных осложнений при проведении операции встречаются интра- или послеоперационные кровотечения из ложа узла, при неадекватном ушивании — развитие гематомы в маточной стенке. В свою очередь, при возникшем кровотечении также возникают трудности с ушиванием, поэтому приходится прибегать к коагуляции ткани, в результате чего возможно формирование несостоятельного рубца на матке. Однако в нашей клинике применяется методика предварительной окклюзии маточных артерий, что исключает риск развития кровотечения и связанных с ним осложнений. При низкой локализации узлов существует риск повреждения мочевого пузыря, мочеточников или кишечника. В отдаленный период нельзя исключить появление грыжи передней брюшной стенки.
Как проходит реабилитация?
Госпитализация длится 2-5 дней и зависит от доступа при операции. При лапароскопии или с использованием трансвагинального доступа реабилитационный период короче, женщина на 2-3 день может покинуть клинику. После лапаротомии госпитализация длится около 4-5 дней. Душ разрешается принимать после снятия швов. После операции назначается гормонотерапия с целью лучшей регенерации тканей. Но в любом случае необходимо соблюдать ряд несложных рекомендаций: профилактика запоров, отказ от активных занятий спортом и подъема тяжестей в первые недели после операции. В некоторых случаях врач может назначить ношение бандажа. На 7 день после оперативного вмешательства назначается контрольное УЗИ, затем обследование проводится через 1,3,6 месяцев. Полное восстановление после операции занимает около 4-6 недель. Половые отношения рекомендовано начинать не ранее, чем через месяц после операции, зачатие лучше отложить на полгода.
Какой вид анестезии используется при операции?
При проведении операции используется общая анестезия, кроме того, для исключения стресса дополнительно проводится премедикация.
Когда можно планировать беременность после миомэктомии?
Для улучшения процессов восстановления в зоне операции, а также для нормализации гормонального фона пациенткам могут назначаться оральные контрацептивы сроком около полугода. Беременность лучше планировать после того, как сформируется рубец на матке — информацию об этом получают с помощью УЗИ. Однако в любом случае зачатие следует планировать не раньше, чем через полгода после оперативного лечения.
Заболевания
Миома матки с эндометриозом
У Вас при обследовании выявлен эндометриоз и обнаружена миома или множественные миомы матки? Вам рекомендовали удалить матку безотлагательно? Вы переживаете, что если согласитесь на операцию, то никогда не сможете иметь детей? Вы ищете возможность сохранить матку и вылечить и миому и эндометриоз? Вы обратились по правильному адресу. Швейцарская университетская клиника SwissClinic в Москве – одно из немногих специализированных лечебных учреждений, в котором проводят органосохраняющие операции при тяжелой гинекологической патологии у пациенток, которые уже отчаялись найти медицинскую помощь.
Миома матки и множественный миоматоз
В данном разделе представлена уникальная информация, которая в сжатом виде позволяет пациентку, интересующемуся вопросами лечения миомы матки, получить полную картину и упорядочить свои представления, возникшие при поиске информации в Интернете по проблемы миомы матки.
Многоузловая миома матки
Многоузловая миома — множественные разрастания в матке доброкачественного характера, берущие начало из миометрия. Узлы могут быть расположены в различных местах (в теле или шейке матки, в зоне связок), иметь разный размер и направление роста (субмукозные — растущие под слизистой к центру, субсерозные — локализованные на поверхности органа и растущие в сторону брюшной стенки, интрамуральные — находящиеся в толще миометрия). При многоузловой миоме матке могут одновременно встречаться образования разной величины и даже расти «узел в узел».
Записывайтесь на консультацию: +7 (495) 782-50-10