Легочная эмболия без упоминания об остром легочном сердце что это простыми словами
Легочная эмболия с упоминанием об остром легочном сердце (I26.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
I26.0 Легочная эмболия с упоминанием об остром легочном сердце. Острое легочное сердце БДУ
Острая правожелудочковая недостаточность (острое легочное сердце) характеризуется острым расширением сердца и легочной артерии, выраженной гипертензией в них, снижением сократительной функции правых отделов сердца, нарушаем диффузии газов в легких и гипоксемией, застоем в большом круге кровообращения.
Диагностика острого легочного сердца основывается на быстрой оценке клинической ситуации, использовании в целях экспресс-информации ЭКГ и рентгенографии, зондирования правых отделов сердца и легочной артерии с последующей селективной ангиопульмонографией, изучении газового состава артериальной крови.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Факторы и группы риска
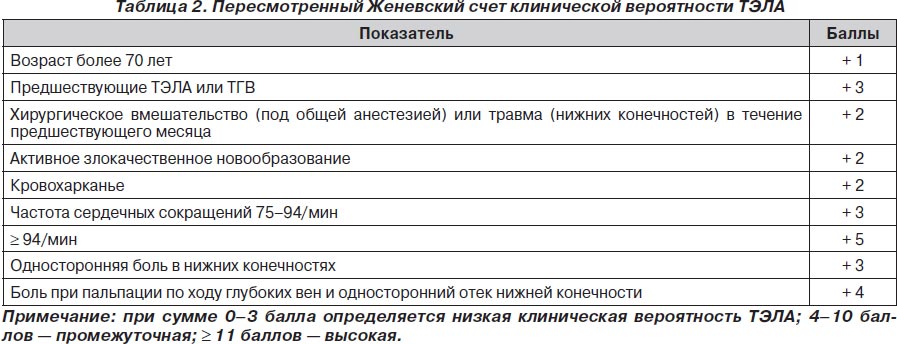
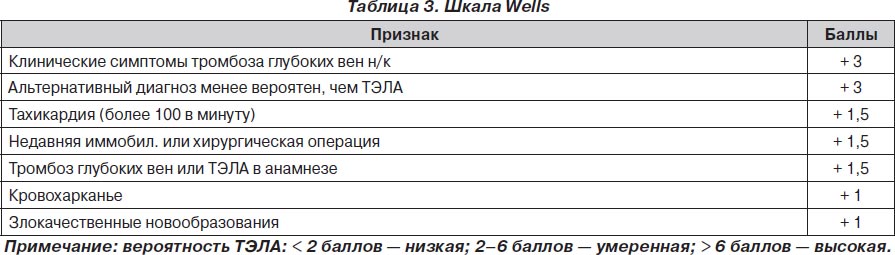
С целью более адекватной диагностики ТЭЛА были предложены различные шкалы для подтверждения вероятности ее развития. Одной из наиболее используемых из этих шкал был Женевский счет клинической вероятности ТЭЛА. В данной шкале все факторы риска развития ТЭЛА распределялись по баллам, а суммарное количество баллов говорило о величине вероятности развития ТЭЛА у конкретного пациента.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Начало заболевания, как правило, острое. Клиническая картина зависит от характера основного процесса, степени поражения легочных сосудов и выраженности дыхательной недостаточности. Одним из характерных симптомов ТЭЛА и острого легочного сердца является внезапное появление одышки. Возникает также резкая кинжальная боль за грудиной, как при инфаркте миокарда. Кровохарканье и боль в груди как признаки развития инфаркта легкого вначале появляются редко. Головокружение, тошнота, рвота, потеря сознания, судороги — признаки циркуляторной гипоксии мозга и в общем не патогномоничны для ТЭЛА. При объективном обследовании нередко отмечаются признаки кардиогенного шока со снижением артериального давления, симптомами гипоперфузии периферических тканей, цианоз, вздутие шейных вен (повышение венозного давления), возможно быстрое набухание и болезненность печени, во втором и третьем межреберье слева усиленная пульсация. При аускультации над легочной артерией 2-й тон усиливается, появляется систолический, а иногда и диастолический шум; у мечевидного отростка нередко выслушивается ритм галопа.
Диагностика
– зубец Р в отведениях II и III становится высоким, иногда заостренным (так называемая Р-pulmonale), возрастает амплитуда его положительной фазы в отведении V1.
Рентгенография органов грудной клетки
Характерные рентгенологические симптомы в начале заболевания отсутствуют. В последующем может определяться расширение ствола легочной артерии, увеличение правого желудочка, выпячивание правой дуги и верхней полой вены. При ТЭЛА — рентгенологическая картина обтурации крупных ветвей. Рентгенологические симптомы обтурации крупных ветвей легочной артерии без развития инфаркта легкого:
1) выбухание легочного конуса и расширение тени сердца вправо за счет правого предсердия;
2) резкое расширение корня легкого (реже двустороннее), его обрубленность, деформация, фрагментация;
3) ампутация на уровне устья долевой артерии с регионарным исчезновением или ослаблением сосудистого рисунка;
4) локальное просветление дисковидных ателектазов в легких;
5) высокое стояние диафрагмы на стороне поражения.
В диагностике степени выраженности правожелудочковой сердечной недостаточности первостепенное значение придается инвазивным методам исследования гемодинамики с зондированием правых отделов сердца, легочной артерии и с последующей артериографией легких. В начале заболевания имеется прямая зависимость между объемом поражения сосудов легких и внутрисердечным давлением. Центральное венозное давление также возрастает и превышает нормальный уровень 0,7—0,9 кПа (5—7 мм рт. ст.) в 1,5—2, а то и в 3 раза. Систолическое давление в правом желудочке и легочной артерии повышается до 5,3— 8 кПа (40—60 мм рт. ст.), возрастает также ДДЛА (до 20—24 ми рт. ст.), в то время как давление «заклинивания» в легочных капиллярах остается нормальным (1,1—1,5 кПа — 8—11 мм рт. ст.). Такие различия в уровне давления в разных участках сосудов малого круга кровообращения (особенно между ДДЛА и давлением «заклинивания») являются важными диагностическими критериями ТЭЛА. По мере прогрессирования сердечной недостаточности систолическое давление в правых отделах сердца и легочной артерии снижается, наряду с этим уменьшается и сердечный выброс. В случаях же быстрого лизироваиия сгустка и восстановления проходимости по артериальному руслу легочная гипертензия также уменьшается, однако при этом сердечный выброс возрастает.
У больных с острой правожелудочковой недостаточностью снижается р02 артериальной крови ниже 10,7 кПа (80 мм рт. ст.). Немаловажное значение в диагностике ТЭЛА приобретает сравнительное определение р02 артериальной крови при дыхании атмосферным воздухом и 100 % кислородом в течение 30 мин. Снижение р02 в артериальной крови менее 8,7 кПа (65 мм рт. ст.) и отсутствие его значительного повышения при дыхании 100% кислородом (в норме до 40—53 кПа — 300—400 мм рт. ст.) с большой вероятностью указывает на ТЭЛА.
Тромбоэмболия легочной артерии
Общая информация
Краткое описание
ТЭЛА — окклюзия ствола или основных ветвей легочной артерии частичками тромба, сформировавшимися в венах большого круга кровообращения или правых камерах сердца и занесенными в легочную артерию с током крови. [3]
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Риск ранней смертности при ТЭЛА | Маркеры риска | Стратегия лечения | |||
| Клинические (шок или гипотония) | Дисфункция правого желудочка | ||||
| Невысокий | Промежуточный | — | + | + | Госпитализация |
| + | — | ||||
| — | + | ||||
| Низкий | — | — | — | Ранняя выписка или лечение на дому | |
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• рентгенография органов грудной клетки (прямая и боковая проекции).
• определение количественного Д-димера в плазме крови.
Клиника ТЭЛА включает широкий диапазон состояний: от почти бессимптомного течения до внезапной смерти. В качестве классических вариантов течения заболевания в клинике ТЭЛА выделяют пять клинических синдромов.
• боль в правом подреберье.
Повышение уровня D-димера возможно также при остром инфаркте миокарда, септическом состоянии, при оперативном вмешательстве, злокачественном новообразовании и системных заболеваниях. В целях стратификации риска тяжести течения необходимо определением тропонина и proBNP.
Инструментальные исследования
Однодетекторная спиральная компьютерная томография имеет чувствительность 70 % и специфичность 90 %, а мультидетекторная спиральная компьютерная томография —чувствительность 83 % и специфичность 96 %.
С сердечно-легочной патологией в анамнезе: чувствительность — 80 %, специфичность —21 %.
Вентиляционно-перфузионная сцинтиграфия легких — точный метод исключения ТЭЛА. При внутривенном введении микросфер альбумина, меченных 99mTc, и вдыхании ксенона-133 или аэрозоля с 99mTc определяется дефект перфузии и проводится сравнение с наличием дефекта вентиляции.
Позитивный результат вентиляционно-перфузионной сцинтиграфии легких подтверждает ТЭЛА, однако требует дополнительных методов исследования при низкой клинической вероятности.
− Отсутствие или задержка венозной фазы контрастирования.
Рисунок 1. Алгоритм диагностики ТЭЛА невысокой степени риска смерти
В чем опасность легочной эмболии
Легочная эмболия — это сужение и закрытие легочной артерии или части ее ветвей эмболическим материалом. Это могут быть, например, тромбы (сгустки). В результате возникает обструкция легочных сосудов, приводящая к нарушению кровоснабжения легочной паренхимы.
Причины легочной эмболии
Легочная эмболия чаще всего является следствием тромбоза глубоких вен. К сильным факторам риска можно отнести:
Умеренными факторами риска являются:
К наиболее слабым факторам риска легочной эмболии относятся:
Отсюда можно сделать вывод, что легочная эмболия может иметь множество причин.
Легочная эмболия — прогноз
Для предсказывания раннего (внутрибольничного или 30-дневного) прогноза у пациентов с острой легочной эмболией следует учитывать как риски заболевания, так и клиническое состояние пациента, а также сопутствующие заболевания. При подозрении на заболевание у гемодинамически нестабильных пациентов с шоком или гипотонией следует немедленно отнести к группе высокого риска. Они требуют использования диагностического алгоритма в экстренных случаях, а если эмболия подтверждена — внедрения первичной фармакологической реперфузии (в качестве альтернативны — хирургическое или интервенционное). Пациенты без шока или гипотонии не подвержены высокому риску раннего (неблагоприятного) прогноза. Около одной трети пациентов относятся к группе низкого риска ранних нежелательных явлений.
Правильная диагностика и лечение легочной эмболии снижает смертность при остром эпизоде до 3%. При массивной эмболии тромболитическое лечение может снизить риск смерти или рецидива до 50%. Долгосрочный прогноз зависит от причины заболевания и эффективности вторичной профилактики. Рецидив в течение 3 месяцев наблюдается у 8% больных. На его долю приходится 30% смертей в 2-недельном наблюдении и 50% смертей в 3-месячном наблюдении.
Осложнения легочной эмболии
Легочная эмболия по своему течению может привести к сердечной недостаточности, а также к
Серьезные кровотечения встречаются примерно у 22% пациентов с легочной эмболией, получающих тромболитическое лечение, в том числе 3% внутричерепных кровотечений. Частота этих осложнений ниже среди пациентов, получающих только гепарины. Другим осложнением является перекрестная эмболия. Повышение давления в правом предсердии может привести к открытию овального окна, которое анатомически открыто у 30% здорового населения. Затем тромбы, поступающие из венозной системы, протекая через проходное овальное окно, могут стать причиной эмболии артерий центральной нервной системы. Наконец, стоит упомянуть хроническую легочную гипертензию эмболической этиологии. В 4% случаев легочной эмболии, несмотря на правильное лечение, тромбы не растворяются, что является причиной развития хронической легочной гипертензии.
Опасна ли легочная эмболия?
Легочная эмболия должна рассматриваться как опасное заболевание. Она занимает третье место (сразу после сердечного приступа и инсульта) среди современных причин смерти от сердечно-сосудистых заболеваний. Это также самая частая причина смерти беременных женщин. Если болезнь имеет тяжелое течение, то она почти всегда заканчивается летальным исходом.
ТЭЛА – современная классификация, диагностика, прогноз, лечение и профилактика рецидивов
Название тромбоэмболия состоит из двух слов. Эмболия – это закупорка сосуда пузырьком воздуха, клеточными элементами и т. д. Таким образом, тромбоэмболия означает закупорку сосуда именно тромбом.
Тромбоэмболия легочной артерии (ТЭЛА) – окклюзия ствола или основных ветвей легочной артерии частичками тромба, сформировавшимися в венах большого круга кровообращения или правых камерах сердца и занесенными в легочную артерию с током крови.
Сегодня тромбоэмболия легочной артерии считается осложнением некоторых соматических заболеваний, послеоперационных и послеродовых состояний. Смертность от данного тяжелейшего осложнения очень высока, и занимает третье место среди самых частых причин летального исхода среди населения, уступая первые две позиции сердечно-сосудистым и онкологическим патологиям.
Основным источником ТЭЛА является тромбоз глубоких вен (ТГВ) нижних конечностей или малого таза, поэтому ТГВ и ТЭЛА в настоящее время объединяют в понятие «венозный тромбоэмболизм» (ВТЭ). ТЭЛА – одна из наиболее частых причин внезапной смерти. В отсутствие лечения уровень смертности при ТЭЛА составляет 20-30%, тогда как благодаря своевременному проведению терапии этот показатель снижается до 5%
Характеристика симптомов ТЭЛА
Одним из главных симтомов ТЭЛА является одышка, возникающая без каких-либо предварительных признаков, при этом явные причины появления тревожного симптома отсутствуют. Одышка возникает на вдохе, причем может присутствовать постоянно. Помимо одышки ТЭЛА характеризует увеличение частоты сердечных сокращений от 100 ударов в минуту и выше. Артериальное давление сильно падает, причем степень уменьшения обратнопропорциональна степени тяжести заболевания. То есть, чем ниже артериальное давление, тем массивнее патологические изменения, вызванные тромбоэмболией легочной артерии.
Болевые ощущения характеризуются значительной полиморфностью, и зависят от степени тяжести тромбоэмболии, объема пораженных сосудов и степени общепатологических нарушений в организме. Например, закупорка ствола легочной артерии при ТЭЛА повлечет за собой развитие болей за грудиной, которые имеют острый, разрывающий характер. Такое проявление болевого синдрома определяется сдавлением нервов в стенке закупоренного сосуда. Другой вариант болей при тромбоэмболии легочной артерии – подобные стенокардическим, когда развивается сдавливающие, разлитые боли в области сердца, которые могут иррадиировать в руку, лопатку и т. д.
При развитии осложнения ТЭЛА в виде инфаркта легкого, боль локализуется во всей грудной клетке, причем усиливается при совершении движений (чихание, кашель, глубокое дыхание).
Реже боль при тромбоэмболии локализована справа под ребрами, в области печени. Недостаточность кровообращения, развивающаяся при тромбоэмболии, может спровоцировать развитие мучительной икоты, пареза кишечника, напряжение передней стенки живота, а также выбухание крупных поверхностных вен большого круга кровообращения (шеи, ног и т. д. ). Кожа приобретает бледный цвет, причем может развиваться серый или пепельный отлив, посинение губ присоединяется реже (в основном при массивной тромбоэмболии легочной артерии). В некоторых случаях можно выслушать сердечный шум в систолу, а также выявить галопирующую аритмию. При развитии инфаркта легкого, как осложнения ТЭЛА, может наблюдаться кровохарканье примерно у 1/3 – 1/2 больных, в сочетании с резкой болезненностью в груди и высокой температурой. Температура держится от нескольких суток до полутора недель. Тяжелая степень тромбоэмболии легочной артерии (массивная) сопровождается нарушения мозгового кровообращения с симптомами центрального генеза – обмороками, головокружениями, судорогами, икотой или коматозным состоянием. В некоторых случаях к нарушениям, вызванным тромбоэмболией легочной артерии, присоединяются симптомы острой почечной недостаточности.
Описанные выше симптомы не являются специфичными именно для ТЭЛА, поэтому для постановки правильного диагноза важно собрать всю историю болезни, обратив особое внимание на наличие патологий, ведущих к тромбозам сосудов.
В настоящее время в кардиологии приняты две классификации ТЭЛА. По классификации Европейского общества кардиологов (ESC, 2008) выделяют ТЭЛА высокого и невысокого (промежутоного и низкого) риска.
Классификация Американской ассоциации сердца (AHA, 2011) предполагает следующие виды ТЭЛА: массивная, субмассивная и низкого риска.
Эти классификации по многим критериям пересекаются: например, массивная ТЭЛА соответствует ТЭЛА высокого риска, субмассивная – ТЭЛА промежуточного риска. Безусловно, наиболее высокий уровень летальности – более 15% – характерен для пациентов с массивной ТЭЛА.
Главным клиническим критерием, на основании которого дифференцируют больных массивной ТЭЛА, является системная гипотония (уровень систолического АД ≤90 мм рт. ст. либо снижение его на ≥40 мм рт. ст. по сравнению с обычным), к диагностическим критериям относятся также кардиогенный шок, внезапная остановка кровообращения, признаки дисфункции правых отделов сердца, повышение сывороточных уровней сердечных тропонинов. Однако пациенты с массивной ТЭЛА встречаются в клинической практике нечасто – в 5-10% случаев.
Основным дифференциально диагностическим критерием субмассивной ТЭЛА считается наличие острой перегрузки правых отделов сердца, которая проявляется в виде дисфункции правого желудочка и определяется при использовании таких визуализирующих методик, как эхокардиография (ЭхоКГ) или компьютерная томография (КТ). Повышение уровня маркеров некроза миокарда, прежде всего тропонинов, также является одним из важных маркеров субмассивной ТЭЛА. При отсутствии вышеперечисленных маркеров говорят о ТЭЛА низкого риска, которая чаще всего и встречается в клинической практике.
Алгоритм диагностики массивной ТЭЛА достаточно лаконичен, поскольку тяжесть состояния пациентов диктует необходимость установления диагноза в кратчайшие сроки. Центральным диагностическим методом в этом алгоритме является мультиспиральная КТ.
В качестве альтернативного и в то же время скринингового метода следует рассматривать ЭхоКГ. Эхокардиографическими признаками ТЭЛА являются следующие:
Легочная эмболия без упоминания об остром легочном сердце
Рубрика МКБ-10: I26.9
Содержание
Определение и общие сведения [ править ]
Тромбоэмоэмболия легочных артерий (ТЭЛА)
Синонимы: легочная тромбоэмболия, легочная эмболия, венозная тромбоэмболическая болезнь.
Под тромбоэмболией легочных артерий понимают окклюзию легочного артериального русла тромбами.
Эмболия легочной артерии занимает третье место среди причин смерти в США, несмотря на то что ее профилактике уделяется большое внимание. Ежегодно регистрируется около 600 000 случаев ТЭЛА, треть больных с этим диагнозом погибает. Согласно патологоанатомическим отчетам, у 60% больных, умерших в больницах, обнаруживают признаки тромбоэмболических заболеваний; у каждых 5 из 1000 больных, умерших после большой операции, причиной смерти послужила ТЭЛА. Профилактика, ранняя диагностика и лечение эмболии легочной артерии трудны и заслуживают самого серьезного отношения. Патогномоничных симптомов эмболии легочной артерии не существует, а ее клиническая картина часто напоминает другие тяжелые заболевания. При появлении любых острых нарушений кровообращения и дыхания у больного из группы риска в первую очередь исключают эмболию легочной артерии.
Этиология и патогенез [ править ]
А. Факторы риска — все состояния, предрасполагающие к тромбозу вен: длительный постельный режим; послеоперационный период; сердечная недостаточность; ожирение; злокачественные опухоли внутренних органов; прием эстрогенов; беременность; повышенная свертываемость крови (дефицит антитромбина III, протеина C и протеина S, эритремия, дисфибриногенемии); тромбоцитоз после спленэктомии; преклонный возраст; тромбоэмболические заболевания в анамнезе.
Б. Самая частая причина ТЭЛА у хирургических больных — тромбоз глубоких вен подвздошно-бедренного сегмента. До 10% случаев обусловлено тромбами, образующимися в правых отделах сердца и подключичных венах при их катетеризации.
В. Патогенез включает два основных звена — «механическое» и гуморальное.
1. Основной механический эффект — уменьшение площади поперечного сечения сосудов, отходящих от легочного ствола. В результате увеличивается легочное сосудистое сопротивление, развиваются легочная гипертензия, острая правожелудочковая недостаточность и тахикардия, снижаются сердечный выброс и АД. Наличие и выраженность всех этих последствий зависят от размеров тромба и функциональных резервов сердца. В отсутствие сердечно-легочной патологии уменьшение площади сечения легочных сосудов на 25% не влечет за собой особых последствий. Пока площадь поперечного сечения составляет 50% и более от нормы, сердечный выброс не изменяется или увеличивается. Вентиляция неперфузируемых участков легкого приводит к гипоксемии и нарушениям ритма сердца. При недостаточном коллатеральном кровотоке по бронхиальным артериям может возникнуть инфаркт легкого (осложняет около 10% ТЭЛА).
2. Действие гуморальных факторов не зависит от размеров тромба, поэтому эмболия небольшой ветви легочной артерии может привести к значительным нарушениям гемодинамики. Тромбоциты, оседающие на поверхности свежего тромба, высвобождают серотонин, тромбоксан, гистамин и другие вещества, вызывающие сужение легочных сосудов и просвета бронхов. В экспериментах на животных показано, что эти вещества вызывают тахипноэ, легочную гипертензию и артериальную гипотонию даже в отсутствие выраженной окклюзии легочной артерии. Это объясняет, почему между размерами тромба и клиническими проявлениями ТЭЛА часто имеется несоответствие.
Клинические проявления [ править ]
1. У 70% больных, страдающих тромбозом глубоких вен, первым проявлением заболевания оказывается ТЭЛА. С другой стороны, у 85% умерших от ТЭЛА в анамнезе были тромбоэмболические заболевания.
2. Симптомы разнообразны. Чаще всего это одышка, боль в груди, тахикардия (см. табл. 17.1). Поскольку патогномоничных симптомов нет, ТЭЛА часто остается нераспознанной. Ранняя диагностика — ключ к успеху лечения. Поэтому при появлении любых острых нарушений кровообращения и дыхания у больного из группы риска в первую очередь следует заподозрить ТЭЛА. Обычно заболевание протекает по одному из трех вариантов:
а. Внезапная одышка неясного происхождения, удушье.
б. Острое легочное сердце.
в. Легочное кровотечение, инфаркт легкого.
Легочная эмболия без упоминания об остром легочном сердце: Диагностика [ править ]
1. Косвенные признаки ТЭЛА
а. Биохимический анализ крови: увеличение активности ЛДГ и уровня общего билирубина при нормальной активности АсАТ в сыворотке (в 12% случаев).
б. Газы артериальной крови: paO2 менее 80 мм рт. ст. при нормальном или пониженном paCO2 (в 90% случаев). Увеличение альвеолярно-артериальной разницы парциального давления углекислого газа — признак ТЭЛА.
в. ЭКГ в 80% случаев не изменена; в 12% выявляют блокаду правой ножки пучка Гиса; в 12% — синдром SI–QIII–TIII (глубокий зубец S в I отведении, выраженный зубец Q и отрицательный зубец T в III отведении); в 5% — отклонение электрической оси сердца вправо. Чувствительность и специфичность ЭКГ невысоки, поэтому ее применяют скорее для исключения инфаркта миокарда, чем для диагностики ТЭЛА. Нужно помнить, что у 20% больных инфаркт миокарда на ЭКГ не виден.
г. Рентгенограмма грудной клетки у 50% больных не изменена. При инфаркте легкого (10% случаев) через 12—36 ч появляется затемнение, примыкающее к плевре. Неспецифические признаки ТЭЛА: одностороннее обеднение легочного рисунка, расширение легочной артерии в области ворот, увеличение правых отделов сердца, плевральный выпот. Эти изменения бывают настолько незначительными, что нередко на них обращают внимание только при ретроспективном анализе.
д. Выявление тромбоза глубоких вен подтверждает диагноз ТЭЛА, позволяет отказаться от дальнейших диагностических исследований и приступить к лечению антикоагулянтами. На смену импедансной плетизмографии и сцинтиграфии с 125 I-фибриногеном (сопровождавшимся риском заражения вирусным гепатитом) пришло допплеровское исследование. При локализации тромба выше колена метод обладает 90% чувствительностью. Еще более точный метод — флебография. Его недостатки: нефротоксичность рентгеноконтрастных средств (для исследования нужно не менее 100 мл) и высокий риск флебита, который можно свести к минимуму, промыв после исследования сосуды конечности 0,9% NaCl с гепарином.
2. Специальные методы диагностики
а. Вентиляционно-перфузионная сцинтиграфия легких. Перфузию легких оценивают путем в/в введения альбуминовых микросфер, меченных 99m Tc; вентиляцию — с помощью ингаляции 133 Xe. На точность результатов влияют заболевания легких и четкость выполнения инструкций больным. Если результаты исследования нормальные, клинически значимую ТЭЛА можно исключить. При несоответствии вентиляции и перфузии на субсегментарном уровне вероятность ТЭЛА считается низкой (хотя на самом деле она составляет около 20%). Если на уровне сегмента или большего участка легких одновременно нарушены и перфузия, и вентиляция, вероятность ТЭЛА считается средней и составляет около 50%. При нарушении перфузии на уровне сегмента или большего участка легких без соответствующих изменений вентиляции вероятность ТЭЛА высока и составляет 60—80%. Во всех перечисленных случаях для уточнения диагноза желательно провести ангиопульмонографию.
б. Ангиопульмонография позволяет окончательно подтвердить диагноз ТЭЛА. Точность метода тем выше, чем раньше проведено исследование. Увеличение должно быть достаточным для визуализации сосудов диаметром 2,5 мм. Обрыв сосуда или контуры тромба должны быть выявлены как минимум в двух проекциях. Ангиопульмонография показана в следующих случаях:
1) Клиническая картина с высокой вероятностью указывает на ТЭЛА, а результаты неинвазивных исследований сомнительны или противоречивы.
2) Лечение антикоагулянтами противопоказано.
3) Планируется перевязка нижней полой вены или тромболизис.
4) Повторная ТЭЛА на фоне лечения.
5) Признаки ТЭЛА у больного, не входящего в группу риска.
Абсолютное противопоказание к ангиопульмонографии — аллергия к рентгеноконтрастным средствам. Относительные противопоказания: блокада левой ножки пучка Гиса, выраженная желудочковая экстрасистолия, первичная легочная гипертензия, тяжелые сопутствующие заболевания. Основные осложнения — артериальная гипотония и нарушения ритма сердца. Риск осложнений можно свести к минимуму, если не вводить рентгеноконтрастное средство в желудочек сердца.
Дифференциальный диагноз [ править ]
Дифференциальный диагноз проводят с инфарктом миокарда, сердечной недостаточностью, пневмонией, бронхиальной астмой, плевритом, панкреатитом.
Легочная эмболия без упоминания об остром легочном сердце: Лечение [ править ]
1. Антикоагулянтная терапия — основной компонент лечения. При подозрении на ТЭЛА или тромбоз глубоких вен немедленно, до подтверждения диагноза, назначают антикоагулянты (если нет противопоказаний). Антикоагулянтная терапия позволяет: (1) остановить рост тромба; (2) ускорить растворение тромба; (3) предупредить повторную ТЭЛА. Лечение начинают с гепарина; для длительной терапии применяют варфарин или другие непрямые антикоагулянты.
а. Показания к назначению антикоагулянтов: предполагаемый или подтвержденный диагноз ТЭЛА или тромбоза глубоких вен.
б. Противопоказания к назначению антикоагулянтов:
а) Недавняя черепно-мозговая травма или нейрохирургическая операция.
б) Коагулопатия (болезни крови и печени).
в) Септический тромбофлебит.
г) Острый и подострый инфекционный эндокардит.
а) Обширные повреждения внутренних органов и переломы длинных трубчатых костей.
б) Недавняя операция на органах грудной или брюшной полости.
в) Геморрагический инсульт в анамнезе.
г) Высокое диастолическое АД.
д) Признаки внутреннего кровотечения (гематурия, кровь в кале), кровоточивость слизистых.
е) Язвенная болезнь в анамнезе, злокачественная опухоль (поздние стадии).
1) Гепарин активирует антитромбин III, который подавляет образование тромбина и, следовательно, препятствует превращению фибриногена в фибрин. Назначают в/в инфузию гепарина со скоростью около 1000 ед/ч. Во многих клиниках принято перед началом инфузии вводить 5000—15 000 ед гепарина струйно. Это предотвращает агрегацию тромбоцитов, прикрепившихся к поверхности тромба.
2) Регулярно измеряют АЧТВ. Во время лечения гепарином АЧТВ должно в 1,5—2 раза превышать контрольное.
3) У 5% больных лечение осложняется гепариновой тромбоцитопенией (см. гл. 18, п. V.Е.1). Поэтому каждые 2—3 сут определяют гемоглобин и количество тромбоцитов.
4) Показатели свертывания не позволяют точно определить риск кровотечения. Вероятность кровотечения повышена при уремии, язвенной болезни, у пожилых. При легком носовом кровотечении, микрогематурии или положительном анализе кала на скрытую кровь прекращать лечение не следует. Более того, и сильное кровотечение не всегда требует отмены гепарина.
5) Лечение гепарином продолжают 7—10 сут. Считается, что за это время тромб плотно прикрепляется к интиме сосуда и больного можно без опасений перевести на прием варфарина.
1) Варфарин подавляет синтез витамин-K-зависимых факторов свертывания (VII, IX, X и II) в печени. Подавление синтеза фактора VII происходит через 24 ч, остальных факторов — через 96 ч. Прием варфарина обычно начинают через 2—3 сут после начала гепаринотерапии, некоторое время проводят совместное лечение гепарином и варфарином, затем гепарин отменяют. В отличие от гепарина, биологическую активность варфарина можно оценить лабораторными методами.
2) ПВ определяют перед началом лечения, ежедневно в течение первой недели, дважды в течение второй недели и два раза в месяц в дальнейшем.
3) Начальная доза варфарина составляет 5—10 мг/сут. В ходе лечения ПВ должно в 1,5 раза превышать контрольное.
4) После того как достигнута терапевтическая концентрация варфарина в крови, ее поддерживают в течение недели, ежедневно измеряя ПВ и корректируя дозу препарата. Затем определяют среднюю суточную дозу варфарина за прошедшую неделю и в дальнейшем используют ее в качестве поддерживающей дозы.
5) Варфарин не назначают во время беременности, поскольку он обладает тератогенной активностью. Кормящим матерям препарат назначать можно, так как с молоком он не выделяется.
6) Продолжительность лечения варфарином в неосложненных случаях должна составлять не менее 3 мес, поскольку в этом периоде нередки повторные ТЭЛА. Необходимость дальнейшего лечения зависит от наличия факторов риска.
д. Лечение кровотечений на фоне антикоагулянтной терапии
1) При легких кровотечениях уменьшают дозы препаратов.
2) Сильное кровотечение, возникшее на фоне гепаринотерапии, можно быстро остановить сульфатом протамина. 1 мг протамина нейтрализует 100 ед гепарина. Внимание: сульфат протамина сам обладает антикоагулянтными свойствами. Быстрое введение препарата может привести к артериальной гипотонии.
3) Для остановки профузного кровотечения, возникшего на фоне лечения варфарином, применяют свежезамороженную плазму (10—15 мл/кг) и фитоменадион (препарат витамина K). Введение плазмы (1/2 дозы, то есть 5—7,5 мл/кг) повторяют каждые 8 ч, пока не начнет действовать фитоменадион. При парентеральном введении препарата в дозе 10—25 мг кровотечение обычно останавливается через 6—24 ч.
2. Хирургические вмешательства на венах
а. К операциям на нижней полой вене прибегают в следующих случаях:
1) Антикоагулянтная терапия противопоказана.
2) Антикоагулянтная терапия неэффективна (повторная ТЭЛА) или невозможна (профузное кровотечение).
3) Впервые возникшая ТЭЛА у больного из группы риска.
4) Септическая эмболия или септический тромбофлебит.
5) Планируется эмболэктомия.
С помощью операций на нижней полой вене удается спасти жизнь больным, которые не в состоянии перенести повторную ТЭЛА, а также больным с противопоказаниями к антикоагулянтной терапии.
б. Относительное противопоказание — тяжелая сердечная недостаточность; летальность операции в этом случае достигает 10%.
в. Осложнения: тромбоз, аррозия вены, кровотечение, смещение кава-фильтра, перераспределительный шок, хроническая венозная недостаточность.
г. Варианты хирургических вмешательств
1) Для больных из группы риска метод выбора — имплантация в нижнюю полую вену сетчатого, баллонного или зонтичного кава-фильтра. Кава-фильтр устанавливают через яремную вену под местной анестезией. Имплантация сетчатых фильтров сопровождается менее выраженными изменениями гемодинамики и реже приводит к венозной недостаточности.
2) Для ограничения кровотока через нижнюю полую вену можно использовать перевязку, пликацию, наложение клипс или скрепок.
3) При септическом тазовом тромбофлебите, не поддающемся антибиотикотерапии, прибегают к перевязке яичниковых (яичковых) вен.
д. Если нет противопоказаний, в первые сутки после операции начинают антикоагулянтную терапию, которую продолжают не менее 3 мес.
е. В послеоперационном периоде для уменьшения отеков ногам придают возвышенное положение и используют эластичные чулки. Тем не менее отеки развиваются у половины больных. Причиной стойких отеков может быть венозная недостаточность, предшествовавшая операции.
а. Тромболитики — стрептокиназа, урокиназа и алтеплаза — ускоряют растворение тромба. Тромболизис не заменяет антикоагулянтную терапию. Летальность и тяжесть течения ТЭЛА при лечении только гепарином и только тромболитиками примерно одинаковы.
б. Показания. Тромболизис проводят при тромбоэмболии крупных ветвей легочной артерии, тяжелой гипоксии и артериальной гипотонии — то есть больным, имеющим показания к эмболэктомии. Если лечение тромболитиками оказывается эффективным, хирургическое вмешательство не требуется. Тромболизис применяют и для лечения протяженных тромбозов подвздошно-бедренного сегмента. Перед лечением нужно подтвердить диагноз с помощью ангиографии.
в. Абсолютные противопоказания: внутреннее кровотечение, нарушения мозгового кровообращения, перенесенная менее 2 мес тому назад большая операция. Относительные противопоказания: недавно перенесенное вмешательство (лапаротомия, катетеризация легочной артерии, венесекция и т. д.).
г. Основное осложнение — кровотечения. Гепарин одновременно с тромболитиками не назначают. Легкие кровотечения останавливают с помощью жгута, повязки, прижатия сосуда. При профузном кровотечении тромболитики отменяют и вводят свежезамороженную плазму или криопреципитат.
д. В ходе лечения внимательно наблюдают за состоянием больного. Перед назначением тромболитика отменяют гепарин.
1) Стрептокиназа: насыщающая доза — 250 000 МЕ в/в, затем в течение суток инфузия со скоростью 100 000 МЕ/ч. Если через несколько часов тромбиновое время не увеличилось, назначают другой тромболитик.
2) Урокиназа — более мощный и менее иммуногенный препарат, чем стрептокиназа. Насыщающая доза — 4400 МЕ/кг в/в, затем инфузия со скоростью 4400 МЕ/кг/ч в течение 12 ч. Тромбиновое время позволяет судить об усилении фибринолиза, но в данном случае не используется для коррекции скорости инфузии.
3) Алтеплазу назначают в дозе 100 мг и вводят в периферическую вену в течение 2 ч. Алтеплаза обладает сродством к тромбу — она активирует плазминоген, связанный с фибрином, почти не влияя на свободный плазминоген. Поэтому риск кровотечения меньше, чем при использовании урокиназы и стрептокиназы.
Через 2—4 ч после окончания введения тромболитика определяют тромбиновое время. Если оно уменьшилось и превышает контрольное не более чем в 2,5 раза, возобновляют лечение гепарином.
а. Цель: удаление тромба из легочной артерии.
1) Устойчивая артериальная гипотония при тромбоэмболии крупной ветви легочной артерии у больных, которым тромболизис противопоказан или проводился, но был неэффективным. Диагноз должен быть подтвержден с помощью ангиографии.
2) Хроническая легочная гипертензия с ангиографическими признаками окклюзии правой или левой легочной артерии.
1) Артериотомия и удаление тромба под контролем зрения. Операцию желательно проводить в условиях искусственного кровообращения. Летальность операции, проводимой без АИК, значительно выше (50% по сравнению с 33%).
2) Эндоваскулярная эмболэктомия. Используют катетер с вакуумным отсосом, который проводят через центральную вену. Полностью удалить тромб обычно не удается, но даже частичное восстановление проходимости артерии улучшает состояние больного. Если позволяют условия, этот метод предпочтителен.
Профилактика [ править ]
1. Группа низкого риска: профилактику не проводят или рекомендуют ношение эластичных чулок.
2. Группа умеренного риска: перемежающаяся пневматическая компрессия ног либо применение малых доз гепарина (2500—5000 ед п/к 2—3 раза в сутки).
3. Группа риска: все больные нуждаются в перемежающейся пневматической компрессии ног. В периоперационном периоде назначают малые дозы гепарина. При операциях на тазобедренном суставе вместо гепарина назначают варфарин (2,5 мг/сут, за 10—14 сут до операции).
Прочее [ править ]
Другие виды эмболии легочной артерии
А. Септическая эмболия
1. Причина — септический тромбофлебит.
2. Эмболы обычно небольших размеров, многочисленны; в легких возникает множество очагов инфекции.
3. Антикоагулянты противопоказаны, поскольку они увеличивают риск геморрагических осложнений и могут спровоцировать разрыв септической аневризмы.
а. Перевязка вен проксимальнее очага инфекции. Кава-фильтры неэффективны, поскольку не задерживают мелкие эмболы. При септическом тазовом тромбофлебите показана перевязка яичниковых (яичковых) вен.
б. Антибиотики широкого спектра действия (в бактерицидных дозах, в/в).
в. Ликвидация очага инфекции. Вскрывают и дренируют очаг инфекции. Пораженные участки вен по возможности иссекают. При септическом тазовом тромбофлебите может потребоваться лапаротомия и экстирпация матки и придатков.
Б. Воздушная эмболия
1. Попадание пузырьков воздуха в кровоток может произойти во время в/в инфузии, при нейрохирургических операциях, операциях на шее, продувании маточных труб, слишком быстром снижении давления в барокамере, а также при операциях с использованием АИК.
2. Остановка легочного кровотока происходит при попадании в венозный кровоток 5—15 мл/кг воздуха. При открытом овальном окне летальный исход может быть обусловлен меньшим количеством воздуха
3. При скоплении воздуха в правом желудочке над сердцем выслушивается шум мельничного колеса.
4. При малейшем подозрении на воздушную эмболию следует немедленно начать лечение:
а. Ингаляция чистого кислорода.
б. Больного укладывают на левый бок и опускают изголовье, чтобы задержать пузырьки воздуха в правом желудочке сердца.
в. Аспирация воздуха через катетер, установленный в центральную вену.
г. При необходимости — ИВЛ или самостоятельное дыхание под постоянным положительным давлением.
1. Жировая эмболия осложняет 0,5—2% переломов длинных трубчатых костей и 5—10% множественных переломов таза. Считается, что капельки жира попадают в кровоток через поврежденные стенки вен. Большинство жировых эмболов застревает в капиллярах легких, но некоторые проскакивают в большой круг кровообращения и закупоривают сосуды головного мозга и других органов.
2. Жировые эмболы, застрявшие в легочных капиллярах, подвергаются действию липаз. В результате образуются свободные жирные кислоты — токсичные продукты, повреждающие альвеолярно-капиллярную мембрану. Разрушение сурфактанта приводит к отеку легких, легочному кровотечению, ателектазу.
3. Клиническая картина соответствует локализации эмболии:
а. Одышка, тахипноэ, гипоксемия, шум трения плевры.
б. При поражении сосудов головного мозга — спутанность сознания, делирий, кома.
в. Петехии на туловище, конъюнктиве, глазном дне.
г. Лихорадка (до 40°C).
4. Лабораторная и инструментальная диагностика. Патогномоничных признаков жировой эмболии не существует.
а. В 60% случаев в моче присутствует жир. Однако у большинства травматологических больных жир обнаруживается в моче и в отсутствие жировой эмболии.
б. В 50% случаев повышается активность липазы в сыворотке, обычно на третьи-четвертые сутки.
в. Рентгенограммы грудной клетки сначала не изменены, позже на них выявляют инфильтраты с размытыми очертаниями.
г. На ЭКГ иногда имеются признаки перегрузки правых отделов сердца.
д. Снижение гематокрита нередко бывает вызвано легочным кровотечением.
5. Лечение направлено на поддержание жизненно важных функций.
а. Устранение гиповолемии.
б. При переломах — фиксация костных отломков, иммобилизация.
в. Ингаляция кислорода.
г. При необходимости — ИВЛ.
д. Введение инсулина и глюкозы для снижения содержания свободных жирных кислот в артериальной крови. Эта мера, как правило, улучшает оксигенацию тканей.
е. Если состояние больного не улучшается, целесообразно парентеральное введение высоких доз кортикостероидов. Назначают метилпреднизолон (30 мг/кг/сут; дробными дозами).
Источники (ссылки) [ править ]
Дополнительная литература (рекомендуемая) [ править ]
1. Cippole, M. D. Pulmonary Embolism. In J. H. Abrams and F. B. Cerra (eds.), Essentials of Surgical Critical Care. St. Louis: Quality Medical Publishing, Inc., 1993.
2. Stein, P. D., et al. Strategy for diagnosis of patients with suspected acute pulmonary embolism. Chest 103:1553, 1993.
3. Wakefield, T. W., and Greenfield, L. J. Diagnostic approaches and surgical treatment of deep venous thrombosis and pulmonary embolism. Hematol. Oncol. Clin. North Am. 7:1251, 1993.
4. Wolfe, W. G., and Sabiston, D. C., Jr. Pulmonary Embolism. In P. A. Ebert (ed.), Major Problems in Clinical Surgery, Vol. 25. Philadelphia: Saunders, 1980.