Летрозол и анастрозол в чем разница
Летрозол и анастрозол в чем разница
Напоминанием о давно прошедших битвах являются результаты опубликованного в Journal of Clinical Oncology исследования FACE по сравнению эффективности и токсичности летрозола и анастрозола при проведении адъювантной терапии больным раком молочной железы. Сколько копий было сломано за 15 лет в попытках показать преимущество одного препарата над другим. К тому времени в рандомизированных исследованиях было показано преимущество как анастрозола, так и летрозола над тамоксифеном при проведении первой линии гормонотерапии больных метастатическим раком молочной железы [1,2]. Основанием для предположения о потенциально большей эффективности послужили небольшие исследования, продемонстрировавшие большую способность летрозола в сравнении с анастрозолом ингибировать фермент ароматазу и снижать уровень эстрадиола в плазме больных раком молочной железы [3]. Оставалось неясным, приводит ли большая ингибирующая способность летрозола к увеличению клинической противоопухолевой эффективности. Для этого потребовалось прямое сравнение двух препаратов в рандомизированном исследовании и 10 лет работы. Правда, к сегодняшнему дню каждый из нас давно решил этот вопрос для себя, назначая всем больным любимый препарат или, уверовав в их равную эффективность, рекомендуя просто ингибиторы ароматазы. Тем интереснее узнать, правильно ли мы поступали все это время, познакомившись с результатами исследования FACE.
В исследование включались больные раком молочной железы IIA-IIIС стадий с наличием рецепторов стероидных гормонов в опухоли и менопаузы [4]. Больным должно быть проведено оперативное лечение и по показаниям адъювантная химиотерапия и лучевая терапия. Всем больным назначали летрозол 2,5 мг или анастрозол 1 мг внутрь ежедневно постоянно 5 лет. Стратификация проводилась в зависимости от числа метастазов в подмышечные лимфоузлы (1-3 и больше 3) и наличия/отсутствия гиперэкспресии HER2. Основным критерием эффективности была безрецидивная выживаемость, дополнительными критериями – общая продолжительность жизни, время до развития отдаленных метастазов и токсичность.
За период 2005-2008 гг. в исследование было включено 4136 больных с медианой возраста 63 года, отсутствием гиперэкспресии HER2 у 11%, наличием более 3 метастазов в подмышечных лимфоузлах у 29%, ранее проведенной адъювантной химиотерапией у 62% и радиотерапией у 30% пациенток. Медиана наблюдения составила 65 мес., медиана продолжительности приема обоих препаратов – 60 мес. В группе летрозола и анастрозола 36% и 38% больных соответственно прекратили лечение досрочно по причине токсичности (15% и 13% соответственно) или прогрессирования заболевания (9,5% и 10,4%). При анализе результатов не отмечено разницы в 5-летней безрецидивной выживаемости, которая составила 84,9% для летрозола и 82,9% для анастрозола (HR=0,93; p=0,31). Ни в одной из изученных подгрупп не было получено достоверных свидетельств о лучшей безрецидивной выживаемости при использовании одного из препаратов. Не отмечено разницы при сравнении показателей 5-летней общей выживаемости, которая составила 89,9% для летрозола и 89,2% для анастрозола. Отдаленные метастазы зарегистрированы у 10,8% в каждой группе, время появления которых и зоны метастазирования были одинаковыми.
Не отмечено существенной разницы в токсичности терапии обоими препаратами. Наиболее частыми побочными эффектами были артралгия у 48,2% больных при приеме летрозола и 47,9% на анастрозоле; приливы – у 32,5% и 32,3% соответственно; слабость – у 16,8% и 16,6%; остеопороз – у 10,9% и 10,9%; миалгия – у 11,4% и 10,3%. Наиболее частыми проявления токсичности 3-4 степени были артралгии – у 3,9% и 3,3% соответственно; повышение АД – у 1,2% и 1,0%; приливы – у 0,8% и 0,4%; миалгии – у 0,8% и 0,7%; депрессия – 0,8% и 0,4%.
Авторы делают вывод о равной клинической эффективности и токсичности летрозола и анастрозола при проведении адъювантной терапии в течение 5 лет у постменопаузальных больных операбельным гормонозависимым раком молочной железы. Результаты исследования FACE совпадают с результатами других исследований, ставшими доступными в последние годы. Так, в рандомизированном исследовании III фазы MA.27 продемонстрирована равная эффективность другого ингибитора ароматазы эксеместана и анастрозола при проведении адъювантной терапии больных операбельным раком молочной железы, при этом эксеместан, как и летрозол, в большей степени ингибирует ароматазу и снижает уровень эстрадиола по сравнению с анастрозолом [5]. В другом рандомизированном исследовании II фазы Z1031 показана равная противоопухолевая эффективность летрозола, анастрозола и эксеместана в качестве предоперационной гормонотерапии рака молочной железы [6]. Также в рандомизированном исследовании III фазы продемонстрирована равная медиана времени без прогрессирования и общей продолжительности жизни при назначении летрозола и анастразола в качестве второй линии гормонотерапии у больных метастатическим раком молочной железы [7]. Следует отметить, что в последнем исследовании частота объективного эффекта была выше в группе летрозола в сравнении с анастрозолом (19% vs 12%). Таким образом, правы те, кто уже давно на основании собственного опыта пришел к выводу о равной эффективности и токсичности летрозола и анастрозола (сюда можно добавить и эксеместан) как при проведении адъювантной терапии у операбельных больных, так и при лечении метастатической болезни. Оба препарата к настоящему времени потеряли патентную защиту, и на рынке обращается огромное количество генериков как анастразола, так и летрозола. Поэтому сейчас более актуальным является не сравнение двух оригинальных лекарств, а сведения, насколько тот или иной генерик по своим лечебным свойствам отличается от Фемары или Аримидекса.
Ключевые слова: рак молочной железы, анастрозол, летрозол, адъювантная гормонотерапия.
Летрозол и анастрозол в чем разница
В большинстве случаев обследования больных с локализованными опухолями врач приходит к выводу, что болезнь носит преимущественно системный характер, и метастазы разовьются позже. Обнаружение многочисленных метастазов, часто спустя годы после проведения мастэктомии, а также в течение многолетнего наблюдения за больными подтверждает этот вывод.
По данным классических исследований Бринкли и Хейбитл, общая выживаемость больных раком молочной железы через 25 лет после лечения составляет только 20%. Даже среди пациенток, которым мастэктомия была сделана своевременно («ранние» операбельные случаи), выживаемость составляет лишь 30%.
Обычно появление метастазов приводит к смертельному исходу в пределах трех лет, хотя в случаях, когда лечение оказывается эффективным, пациентки могут жить дольше. Вероятность метастазирования опухоли сильно зависит от степени вовлечения подмышечных лимфатических узлов в патологический процесс, что определяется при гистологическом анализе образцов, взятых во время операции.
Существует взаимосвязь между количеством пораженных подмышечных лимфатических узлов и вероятностью распространения метастазов.
Со времени проведения первой операции терапевтической овариэктомии, проведенной Битсоном в 1896 г., стало очевидно, что при изменении гормонального статуса организма в случаях распространенного опухолевого процесса, по крайней мере для одной трети пациенток достигается симптоматический эффект.
Использовались различные методы: удаление яичников или их облучение (иногда называемое «создание искусственной менопаузы»), лечение эстрогенами, антиэстрогенами и антагонистами гонадотропин-рилизинг-гормона (например, гозерелином). Этот гормон регулирует секрецию лютеинизирующего гормона (LHRH).
Также применяли анаболические стероиды, глюкокортикоиды и прогестерон, проводили удаление надпочечников или гипофиза и назначали ингибиторы ароматазы (анастрозол или летрозол).
Стандартный подход основан на менструальном статусе пациентки. Для большинства больных с метастазирующими опухолями в пременопаузе и перименопаузе используется хирургическое удаление яичников или их облучение. Однако с появлением антагонистов гонадотропин-рилизинг-гормона эти процедуры стали применять реже.
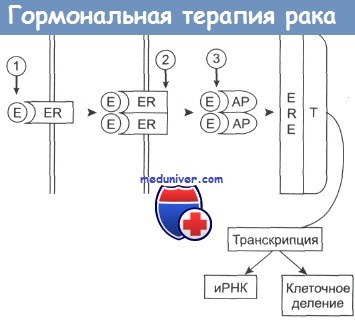
Комплекс приобретает активность (АР) и присоединяется к эстроген-зависимым структурам (ERE) клеточного ядра.
Происходит активация таких белков, участвующих в транскрипции (Т), как РНК-полимераза II, что приводит к синтезу белка и делению клетки.
Гозерелин вызывает снижение уровня эстрогенов в плазме крови (1); фульвестран (2) предотвращает процесс димеризации рецептора и его активацию; тамоксифен (3) связывается с активным комплексом, подавляя его способность инициировать транскрипцию.
Антагонисты обеспечивают стойкое снижение уровня эстрогенов и вызывают у пациентки состояние менопаузы, которое длится в продолжении примерно двух месяцев с начала применения гозерелина. Препарат назначается ежемесячно в виде внутримышечных инъекций. Вместе с тем в качестве альтернативы снова стал популярным такой хирургический метод, как лапароскопическое удаление яичников.
Это достаточно безопасная и несложная операция, после которой пациентка на одну ночь остается в стационаре. Следует отметить, что перед операцией больные проходят тщательный отбор по критерию гормональной чувствительности опухоли, и тем, для кого не предполагается проявление лечебного эффекта, операция не проводится.
Для пациенток с опухолью в постменопаузе широко применяется тамоксифен, поскольку он практически не проявляет побочных эффектов. Препарат действует как антиэстроген, но, вероятно, оказывает и прямой цитотоксический эффект. В течение почти 20 лет тамоксифен использовался в качестве стандартного препарата адъювантной терапии.
Тамоксифен назначается перорально в ежедневной стандартной дозе 20 мг. Он обладает медленным кумулятивным действием. Побочные эффекты редки, однако могут наблюдаться приливы, тошнота, гиперкальциемия, тромбоцитопения, удержание жидкости и расстройство менструального цикла. После приема препарата большинство пациенток прибавляют 1-2 фунта в весе и некоторые отмечают ухудшение состояния кожи, волос и ногтей.
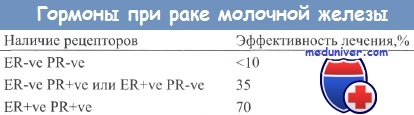
Гораздо более существенный эффект получен при назначении гормонотерапии пациенткам с гормонально зависимыми опухолями, в то время как при лечении гормонально независимых опухолей благоприятный эффект наблюдался лишь в редких случаях. Прогноз в случаях гормонально зависимых и независимых опухолей отличается. Для больных с гормонально-зависимыми опухолями характерен более длительный безрецидивный период и большая выживаемость.
Совместное определение показателей ER и PR обеспечивает более точный прогноз в отношении чувствительности опухоли к гормонотерапии, чем это оказывается возможным при оперировании только показателем ER. Больные с PR-положительными опухолями также характеризуются более длительным безболезненным периодом.
На эффективность гормонотерапии сильно влияет характер распространения метастазов. Костные метастазы проявляют некоторую чувствительность к гормонам, хотя после лечения пациентки живут в среднем около 12-15 месяцев. Тем не менее некоторые больные с гормоночувствительными опухолями и с костными метастазами живут дольше, иногда несколько лет.
В большинстве случаев, при рецидиве опухоли, развившейся в пременопаузе, применяется гозерин (или его аналоги) или лапароскопическая овариэктомия (или облучение яичников). Эти меры эффективны для гормонально чувствительных опухолей. При опухолях в периоде постменопаузы обычно назначают тамоксифен, если пациентки раньше не получали этот препарат в качестве средства адъювантной терапии.
В любом случае можно ожидать, что выживаемость больных составит по крайней мере 30%. Экзогенные гормоны назначают до тех пор, пока не наступит эффект. В дальнейшем гормональную терапию продолжают только тем пациенткам, у которых проявился эффект первичного лечения. Предложены новые противоопухолевые препараты, относящиеся к группе ингибиторов ароматазы.
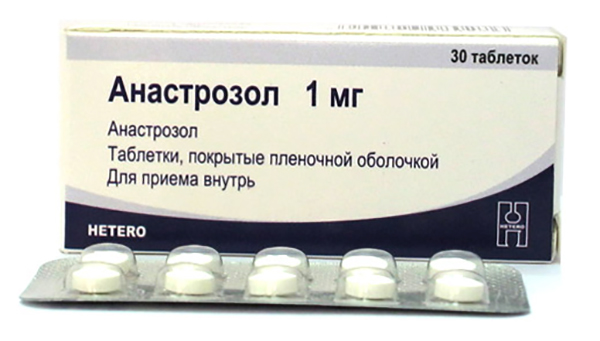
К числу их относится анастрозол, который блокирует биосинтез предшественников эстрогенов и их последующие превращения в тканях. Анастрозол действует при пероральном применении. Он хорошо переносится больными, так же как и другие родственные соединения, благодаря чему эти препараты быстро заняли место тамоксифена, который оказался неэффективным в лечении пациенток с гормонозависимыми опухолями, развивающимися в период постменопаузы. Рекомендуемая ежедневная доза препарата составляет 1 мг.
Если после первичного лечения возникает рецидив, то назначают другие препараты, например анаболические стероиды, прогестогены и глюкокортикоиды. Анаболические стероиды более эффективны у пациенток с опухолями, развившимися в постменопаузе, и, по-видимому, их особенно необходимо применять в случаях обнаружения костных метастазов.
Светлые значки — пациентки без признаков поражения лимфатических узлов; затемненные значки — пациентки с признаками поражения лимфоузлов.
Благоприятный эффект достигается примерно у 20% пациенток, однако недостатком применения стероидов является вирилизация. Удобным для применения является нандролон деканоат (Deca-Durabolin), который назначается в виде внутримышечных инъекций в дозе 50-100 мг каждые 3-4 недели. Если гормонотерапия раньше давала положительные результаты, то можно применять прогестогены. Наиболее часто используется ацетат медроксипрогестерона (МРА, Provera), который обычно назначают перорально в дозе 100 мг три раза в день.
Однако его применение ограничено из-за развития побочного эффекта — прибавления в весе. Такой же эффективностью обладает другое производное прогестерона — мегестрол-ацетат (Megace).
Широко обсуждается вопрос выбора метода лечения первого рецидива опухоли. Следует в этом случае использовать гормональный метод или же химиотерапию с использованием цитотостатиков? Если принимать во внимание количественные показатели, то выбирать надо между гормонотерапией (эффективна в 30% случаев) и комбинационной химиотерапией (эффективность которой в два раза выше). Однако это упрощенное решение вопроса, ответить на который на самом деле сложно.
Реакция опухоли на гормоны обычно носит более продолжительный характер, и у пациентки наблюдаются минимальные токсические проявления. При химиотерапии развивается более кратковременный эффект, который сопровождается токсическими и психологическими осложнениями. Большинство клиницистов в Великобритании в качестве средства первичного лечения предпочитают использовать гормональную терапию. Выбор облегчается все более широким применением метода анализа состояния рецепторов эстрогенов: гормональная терапия должна проводиться только среди пациенток с ER-положительными опухолями. Недавно предложен препарат фульвестрант (Faslodex), подавляющий функции рецепторов эстрогенов. Он может применяться у пациенток с гормоноустойчивыми опухолями, которые развились в постменопаузе. Одним из основных преимуществ этого препарата, по сравнению с агонистом эстрогенов, тамоксифеном, является отсутствие побочных эффектов. Он также не опустошает пул эстрогенов в женском организме, что происходит при применении ингибиторов ароматазы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
«Анастрозол» или «Летрозол»: сравнение препаратов и что лучше
Рак молочной железы – одно из наиболее опасных заболеваний на сегодняшний день. По самым скромным оценкам, рак груди поражает каждую тринадцатую женщину в течение её жизни.
Встречается и более печальная статистика, что уже каждая девятая женщина сталкивается в своей жизни с этим страшным недугом. Это делает такую форму рака самой распространенной среди женщин, и второй по распространенности среди всего населения планеты после рака легких. В России число умирающих от рака молочной железы составляет порядка 20 тысяч в год. Таким образом, борьба с этим заболеванием является важнейшей задачей с точки зрения повышения уровня жизни населения.
Для подавления процесса роста злокачественных образований врач назначает своей пациентке, у которой обнаружен рак, противоопухолевые лекарства. Наиболее популярными среди них являются анастрозол и летрозол.
Анастрозол
Анастрозол выпускается в форме таблеток, таблетки объединены в блистеры. В каждом таком блистере содержится 7 или 10 таблеток. В упаковке анастрозола может находить от 1 до 5 блистеров, таким образом, общее количество пилюль в упаковке может колебаться от 7 до 50 единиц.
Лекарство принимается в количестве одной таблетки в день, причем в период постменопаузы. Если говорить о цене препарата, то упаковка, содержащая 28 таблеток, на сегодняшний день стоит порядка 2000 рублей.
Курс приема лекарства очень длительный, и может составлять до 5 лет, при этом в случае, когда прием анастрозола не останавливает прогрессирование рака молочной железы, следует прекратить прием. Естественно, данный противоопухолевый препарат выписывается исключительно врачом-онкологом.
Кстати, интересным фактом является то, что так как данное лекарство мешает преобразованию мужского гормона тестостерона в эстрадиол, то его нередко применяют бодибилдеры для поддержания высокого уровня тестостерона.
Можно отметить следующие побочные эффекты применения анастрозола:
Несмотря на довольно обширный список побочных эффектов, частота их проявления не очень высока.
Летрозол
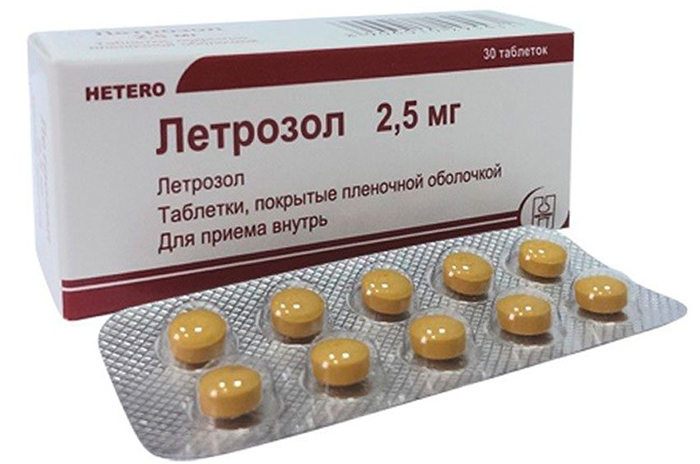
Ещё одним противоопухолевым лекарством является летрозол. По своему действию он аналогичен анастрозолу, однако содержит иное действующее вещество. Он также продается в форме таблеток, однако его рекомендуемая дозировка составляет 2,5 мг, в то время как у анастрозола она равна 1 мг.
Если говорить о стоимости препарата, то упаковку с 30 таблетками можно купить примерно за 2200-2400 рублей. Побочные симптомы аналогичны симптомам, вызываемыми другими противоопухолевыми препаратами.
Общие черты препаратов
Итак, анастрозол и летрозол являются крайне схожими лекарствами, их объединяют следующие факторы:
Различие препаратов
Между этими лекарствами можно выявить два незначительных различия:
Как видно, для пациента эти различия не играют большого значения. Однако отдельно стоит проанализировать клиническую эффективность обоих лекарств. Определить её крайне непросто, ведь требуются специальные клинические исследования, которые могут длиться многие годы, чтобы научно доказать, какой препарат более эффективен. И такие изыскания были проведены. В частности, в научном журнале Journal of Clinical Oncology опубликованы данные одного из такого исследования, которое проводилось в 2005-2008 годах. При этом измерялась не только эффективность каждого из препаратов, но и их токсичность. В исследовании участвовало 4136 больных с раком груди. Не будем приводить точные цифры, полученные в ходе эксперимента, так как они мало что скажут рядовому читателю без степени кандидата медицинских наук, но при доступны в Интернете, однако вывод ученых однозначен: клиническая эффективность летрозола и анастрозола одинакова.
Выводы
Итак, можно сделать следующий вывод: различия между двумя рассмотренными препаратами крайне несущественны для пациента, они обладают одинаковым механизмом действия, схожими побочными эффектами, примерно равной ценой и не отличаются клинической эффективностью. Тем не менее, если врач выписал вам один из этих препаратов, а в аптеке его не оказалось, и вы решили, что можно взять другой препарат, сообщите об этом своему врачу-онкологу.
Сравнительный фармакоэкономический анализ применения анастрозола, летрозола и экземестана при адъювантной терапии рака молочной железы
Полный текст:
Аннотация
Актуальность. В данной статье отражены результаты анализа эффективности затрат, сравнивающего альтернативные схемы гормональной терапии рака молочной железы (РМЖ) ингибиторами/инактиваторами ароматазы. Цель: сравнительная фармакоэкономическая оценка терапии анастрозолом, летрозолом и экземестаном пациенток с I–II стадиями РМЖ в условиях российской системы здравоохранения. Методология: Марковское моделирование, анализ эффективности затрат. Результаты. При анализе эффективности затрат инициальной адъювантной терапии при РМЖ наиболее экономически эффективным препаратом является летрозол. При анализе эффективности затрат при переключении с продолжением терапии тамоксифеном при РМЖ наиболее экономически эффективным препаратом является экземестан. Вывод. Все три препарата: анастрозол, летрозол и экземестан более чем в 2 раза меньше установленного «порога готовности платить», поэтому могут быть рекомендованы для включения в список ЖНВЛП (кроме анастрозола, который уже присутствует там) и для применения в системе государственного возмещения.
Ключевые слова
##article.ConflictsofInterestDisclosure##:
##article.articleInfo##:
Депонировано (дата): 06.06.2018
##article.reviewInfo##:
##article.editorialComment##:
Для цитирования:
Белоусов Д.Ю., Афанасьева Е.В., Зырянов С.К. Сравнительный фармакоэкономический анализ применения анастрозола, летрозола и экземестана при адъювантной терапии рака молочной железы. Качественная Клиническая Практика. 2012;(2):45-55.
Введение
Рак молочной железы (РМЖ) – занимает первое место среди злокачественных новообразований у женщин и является одной из главных причин смертности женского населения во всём мире. Заболеваемость РМЖ увеличивается с возрастом. Как правило, опухоли возникают после 35-40 лет, пик заболеваемости регистрируют у женщин в возрасте 60-65 лет [14].
В России в структуре заболеваемости злокачественными новообразованиями РМЖ занимает 1-ое место (18,1%). Распространённость РМЖ в 2011 г. на 100 000 населения – 369,5 человек. В 2011 г. выявлено 57 379 больных РМЖ женщин, из них 55 184 поставлено на учёт. Удельный вес больных с диагнозом, подтверждённым морфологически, от числа больных с впервые в жизни установленным диагнозом РМЖ – 96,6%. Удельный вес больных с опухолевым процессом I стадии от числа больных с впервые в жизни установленным диагнозом РМЖ – 18,5%, II стадии – 46,5%, III стадии – 24,8%, IV стадии – 9,1% [19].
Радикальное лечение РМЖ получило 36 469 женщин [19], в том числе:
Пятилетняя выживаемость в 2011 г. составила 57,6%. Индекс накопления контингентов больных с РМЖ – 9,5. Одногодичная летальность с момента установления РМЖ – 8,7% [19].
Как уже было сказано выше, среди женщин с впервые выявленным РМЖ в 65% случаев диагностируют I-II стадии заболевания [19]. Преобладающее большинство этих больных, после завершения хирургического этапа лечения, нуждается в проведении адъювантной лекарственной терапии. Одними из основных критериев выбора метода лекарственной терапии (использование цитостатиков, средств гормонотерапии) служит наличие или отсутствие экспрессии рецепторов эстрогенов, прогестерона и Her2-new в ткани опухоли, а так же состояние менструальной функции у женщины. Перечисленные факторы являются не только прогностическими, но и предсказательными в отношении чувствительности опухолевых клеток к тому или иному виду лечения и, в частности, гормонотерапии.
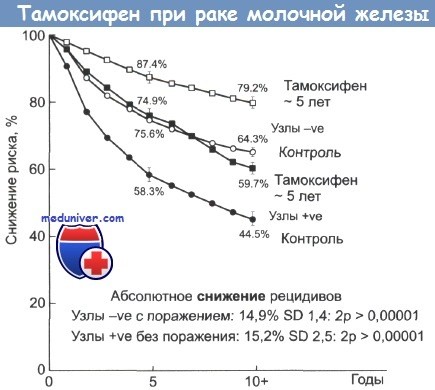
До настоящего времени ингибиторы/инактиваторы ароматазы третьего поколения служат краеугольным камнем гормонотерапии метастатического рака молочной железы, а сегодня всё шире используются для проведения адъювантной терапии у больных операбельным раком молочной железы в менопаузе. Последнее стало возможным после анализа результатов трёх крупных рандомизированных исследований, показавших, что использование ингибиторов/инактиваторов ароматазы III поколения: анастрозола, летрозола, экземестана в монорежиме или последовательно, после завершения 2-5 лет терапии тамоксифеном увеличивает длительность безрецидивного периода в сравнении с использованием тамоксифена [1, 2, 10-12].
Полученные данные кардинально изменили подходы к адъювантной гормонотерапии больных РМЖ в менопаузе.
Современные принципы адъювантной гормонотерапии больных РМЖ были сформулированы на совещании экспертов, состоявшемся в марте 2007 года в St. Gallen. А именно:
Изменение ранее существовавшей клинической практики проведения адъювантной терапии у больных РМЖ в менопаузе вызвало целый ряд вопросов у клиницистов:
Если обратиться к результатам ранее завершённых клинических исследований, нестероидные ингибиторы ароматазы III поколения (анастрозол и летрозол) и стероидный инактиватор (экземестан) снижают уровень эстрогенов в сыворотке крови более чем на 98%. Поэтому мы предположили, что любой из препаратов равно эффективен в режиме адъювантной терапии при гормоночувствительном РМЖ, любой режим терапии (моно или последовательно) в равной мере снижает абсолютный риск рецидива и риск смерти, и нет различий в побочных эффектах между лекарственными препаратами.
Очевидно, что для окончательного суждения о преимуществах или недостатках того или иного препарата и режиме его назначения, эффективности и безопасности терапии, сходстве и различиях между ингибиторами/инактиваторами ароматазы необходимы дальнейшие исследования. В современных условиях одним из основных критериев выбора схемы лечения, наряду с клинической эффективностью, переносимостью и безопасностью, является анализ эффективности затрат (cost effectiveness analysis / CEA). Любое различие по показателю «затраты-эффективность» (cost effectiveness ratio / CER) может оказаться существенным аргументом в пользу выбора того или иного лекарственного препарата и режима его назначения, поскольку даже при условиях схожей противоопухолевой эффективности ингибиторов/инактиваторов ароматазы, различные режимы терапии могут отличаться между собой по показателю CER.
В настоящее время в Российской Федерации требуется проведение оценки клинической и экономической эффективности медицинских технологий (ОМТ). Это является результатом осознания того, что решения, связанные с распределением ресурсов в стране с бюджетной системой финансирования здравоохранения, должны быть подкреплены информацией о стоимости лечения и об относительной эффективности медицинского вмешательства.
В данной статье отражены результаты анализа эффективности затрат, сравнивающего альтернативные схемы гормональной терапии рака молочной железы ингибиторами/инактиваторами ароматазы.
Цель исследования
Целью данной работы являлась сравнительная фармакоэкономическая оценка терапии анастрозолом, летрозолом и экземестаном пациенток с I-II стадиями РМЖ в условиях российской системы здравоохранения.
Задачи исследования
Популяция больных
Женщины, находящиеся в менопаузе, с I-II стадией рака молочной железы, находящиеся на гормональной адъювантной терапии ингибиторами/инактиваторами ароматазы.
Методология исследования
При проведении фармакоэкономического анализа был использован применяемый в РФ Отраслевой стандарт «Клинико-экономического исследования» [17]. Были использованы следующие методы экономического анализа:
Марковское моделирование. Для прогнозирования вероятности развития событий при лечении РМЖ и ассоциированных с ними прямых медицинских затрат за определённый период времени при использовании различных терапевтических стратегий была разработана Марковская модель, которая выбрана из-за длительного течения РМЖ. Её структура позволяет следующее:
Модель представлена на рис. 1 и табл. 1, продолжительность цикла модели 1 год (всего 5 циклов), включает следующие состояния [5]:
Рис. 1
Марковская модель прогрессирования рака молочной железы
Таблица 1
Матрикс Марковской модели рака молочной железы с переходом из одного состояния в другое
Для проведения клинико-экономического анализа разработан алгоритм принятия возможных решений при развитии рецидива заболевания (рис. 2).
Рис. 2
Алгоритм принятия возможных решений при развитии рецидива РМЖ («древо» решений)
Стоимость прямых медицинских затрат. По Стандарту оказания медицинской помощи больным со злокачественными новообразованиями молочной железы [20] были рассчитаны прямые медицинские затраты на использование медицинских ресурсов при оказании медицинской помощи больным РМЖ на:
Прямые медицинские затраты. Для расчётов ценовых показателей стоимости медицинских услуг мы использовали Прейскурант на оказание медицинских услуг клиник ПМГМУ им. И.М. Сеченова [18], ФГБУ «Российский научный центр рентгенорадиологии» за 2012 г. г. Москва [24]; цены на препараты сравнения были рассчитаны как средние розничные в аптеках г. Москвы [13].
Показатель эффективности затрат. Так как у сравниваемых стратегий разные показатели эффективности и затрат был проведён анализ показателя эффективности затрат (cost—effectiveness ratio – CER). Наиболее фармакоэкономически приемлемым считался наименьший показатель CER, который рассчитывался по следующей формуле:
CER = DC ÷ Ef, где
DC – прямые медицинские затраты (равно CoI – стоимости болезни);
Ef – эффективность (действенность), выраженная в показателях безрецидивной выживаемости (DFS – disease—free survival).
Вероятность перехода в состояние и эффективность препаратов. Вероятность перехода из одного состояния здоровья в другое и эффективность сравниваемых препаратов оценивалась по результатам контролируемых клинических исследований: ATAC [10, 11], ARNO 95 [6], BIG 1-98 [1, 2, 12], IES [3], на которых и обосновывался данный модельный фармакоэкономический анализ.
Вероятность перехода из одного состояния в другое
Исследование ATAC – оценка эффективности терапии анастрозолом по сравнению с тамоксифеном в качестве инициальной адъювантной терапии I-II стадии РМЖ (табл. 3) [10, 11].
Таблица 3
Вероятность перехода в исследовании ATAC из одного состояния в другое [10, 11]