Лейциноз что это такое
Лейциноз что это такое
Заболевание описано J. Menkes и др. в 1954 г., частота его в популяции составляет 1:340 000.
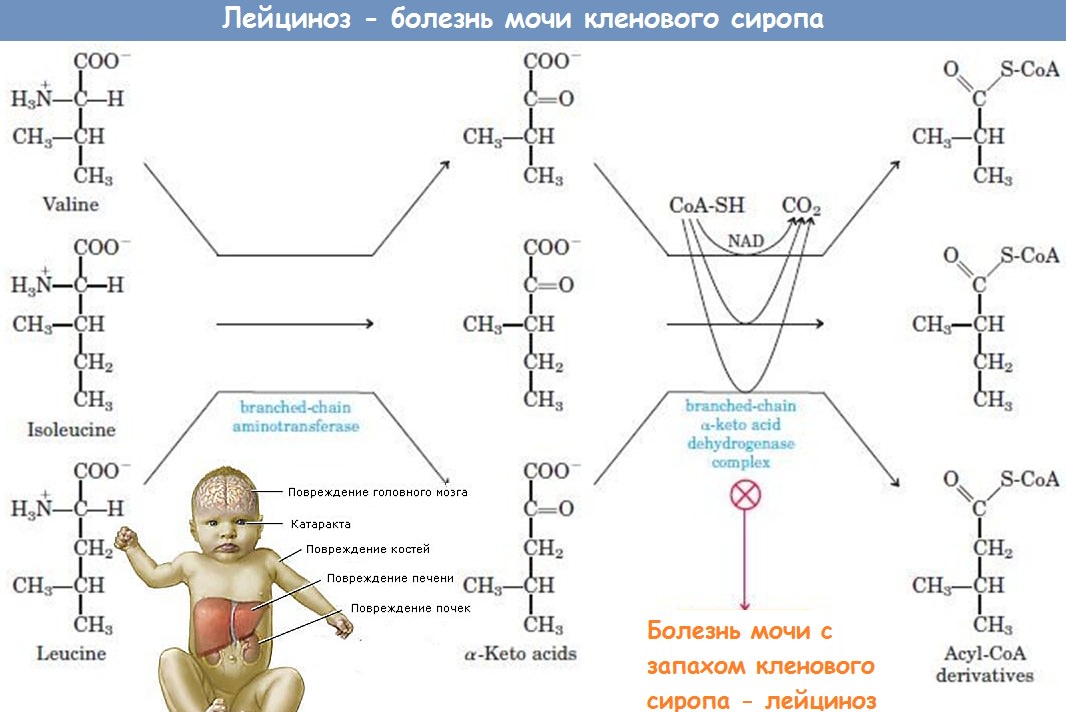
В основе патогенеза болезни с запахом мочи кленового сиропа лежит энзиматический блок в процессе декарбоксилирования аминокислот с разветвленной цепью — лейцина, изолейцина, валина.
При отсутствии декарбоксилирования эти аминокислоты подвергаются дезаминированию, превращаясь в альфа-кетокислоты — кетоизокапроновую, кетоизовалериановую. Повышение концентрации последних ведет к гипогликемии, нарушению синтеза цереброзидов. Накапливающиеся кетокислоты оказывают токсическое действие на ткани мозга, печени, почек.
Патоморфологически определяются отек и набухание мозга, деструктивные процессы в клетках головного мозга и в проводящих системах.
Болезнь проявляется в первые дни жизни рвотой, резким беспокойством новорожденного, быстро присоединяются неврологические симптомы. Патология со стороны черепномозговых нервов вариабельна: вялая реакция зрачков на свет, расходящееся косоглазие, гиперсаливация, повышение нёбного и глоточного рефлексов, нистагм, девиация языка. При исследовании выявляется повышение тонуса преимущественно в экстензорных группах мышц, которое носит постоянный характер и быстро приводит к опистотонусу. Характерен судорожный синдром, имеющий тенденцию к полиморфизму и трансформации. Развивается клиника нейротоксикоза с приступами тяжелого цианоза, нарушением ритма дыхания и сердечной деятельности. Моча ребенка пахнет кленовым сиропом или отваром овощей.
Если ребенок не погибает в первые недели жизни, в последующем формируется отставание в психическом и двигательном развитии, однако выраженность этих нарушений может варьировать.
В сыворотке крови и моче больных обнаруживают большое количество валина, лейцина, изолейцина и их производных — 3-кетокислот, 3-альфа-оксикислот. Эти метаболиты и придают моче специфический запах, давший название болезни. Реакция мочи с 2,4-динитрофенилгидразияом резко положительна; положительна также проба Феллинга.
Дифференциальный диагноз проводят с фенилпировиноградной олигофренией и другими нарушениями обмена аминокислот с помощью хроматографии, с внутричерепной родовой травмой, инфекционными поражениями нервной системы, пороками развития мозга.
Патогенетическое лечение состоит в замене белковой пищи белковыми гидролизатами, лишенными лейцина, изолейцина и валина. Жиры вводятся в виде кукурузного масла, а углеводы — в виде декстранмальтозы. Необходимо также добавлять минеральные соли и витамины.
Метилмалоновая ацидурия
Заболевание описано A. Oberholzer и др. в 1967 г. Первые симптомы патологии проявляются в период новорожденности в виде приступов рвоты, инверсии сна, негрубой гиперестезии, симптома Грефе, мелкоразмашистого нистагма и других признаков внутричерепной гипертензии. Мышечная дистопия со склонностью к гипотонии больше выражена в мышцах шеи, длинных мышцах спины. Угнетена активность безусловных рефлексов, особенно рефлексов орального автоматизма, кроме сосательного; снижена также реакция на свет (отсутствует оптический феномен Пейпера).
В тяжелых случаях дебютом заболевания является неукротимая рвота, которая приводит к тяжелому метаболическому нейротоксикозу: судорожный статус, грубые глазодвигательные нарушения, угнетение всех безусловных рефлексов, вялая реакция зрачков на свет, тяжелая мышечная гипотония, арефлексия; нередки менингеальный синдром, летаргия. Эпизоды диагностированных метаболических кризов быстро приводят к задержке психического развития ребенка. Часто приступы сочетаются с гипогликемией и провоцируются инфекционным заболеванием или введением в рацион питания продуктов с высоким содержанием белков (сыр, рыба, творог и др.)-
В возрасте 2—3 лет наряду с задержкой развития высших корковых функций иногда формируется хореоатетоидный гиперкинез. Нарушение мышечного тонуса проявляется дистоническими атаками.
Менее постоянными симптомами являются нейтропения, тромбоцитопения и рентгенологически выявляемый остеопороз.
С помощью биохимических исследований (проба Фелинга, тест с 2,4-динитрофенилгидразином, хроматография аминокислот) удается обнаружить метилмалоновую ацидурию, длинноцепочечные кетокислоты, выделяемые с мочой. Экскреция метилмалоновой кислоты увеличивается в 1000 раз и достигает 5 г в сутки (в норме 5 мг в сутки). Метилмалоновая кислота определяется также в плазме крови (0,02—0,03 г/л) и спинномозговой жидкости. Кроме того, в биологических жидкостях увеличено в 2—3 раза содержание глицина, а в период метаболического криза повышено также содержание валина, лейцина и изолейцина. Экскреция оксалатов с мочой снижена.
Дифференциальный диагноз проводят с патологическими состояниями, сопровождающимися метаболическими кетотическими кризами, прежде всего с диабетическим кетоацидозом, гиперглицинемией, а также с менингитами, вирусными энфалитами и др.
В основе лечения лежит диетическая коррекция. Патогенетически обосновано назначение больным низкобелковой диеты из расчета 0,1—0,15 г/кг массы тела в день (при норме около 1 г/кг) и больших доз цианокобаламина 1000 мкг в день. В период ацидоза показана симптоматическая терапия: внутривенное введение жидкости, щелочных растворов, глюкозы, литических смесей, диагностированные варианты метилмалоповой ацидемии приводят к летальному исходу в раннем возрасте. Диетическая коррекция делает прогноз более благоприятным, однако, если лечение начато до клинических проявлений со стороны нервной системы, то есть при отсутствии задержки психического развития.
Лейциноз
Лейциноз – редкое заболевание, известное как «болезнь кленового сиропа». Такое название связано с особым запахом, исходящим от больных при этой патологии. Лейциноз развивается на фоне нарушения обмена аминокислот.
Что такое лейциноз, формы заболевания
Болезнь мочи (это еще одно название патологии) характеризуется скоплением лейцина, валина и других аминокислот. В результате на организм оказывается токсическое воздействие. Особенно сильно страдают внутренние органы – почки, печень и ткани головного мозга. Наибольшую опасность представляет скопление лейцина, приводя к серьезным нарушениям, вплоть до летального исхода.
Патология встречается крайне редко, всего 1 случай примерно на 200 тысяч новорожденных. Симптомы болезни обычно проявляются на 5-7 день жизни ребенка.
Формы лейциноза
Острая – возникает сразу при рождении, симптомы проявляются быстро.
Промежуточная – возникает в промежутке 5 месяцев и 7 лет в виде приступов, сопровождается стрессом, плохим аппетитом, респираторными болезнями и другими симптомами.
Прерывающаяся – для данной формы характерно волнообразное течение, возникает в раннем возрасте (от 5 мес. до 2 лет и позже). Приступы могут спровоцировать разные факторы, оказывающие стрессовое воздействие на организм: прививки, хирургические вмешательства, простудные болезни и др.
Причины заболевания
Точную причину установить удается не всегда, но известны некоторые факторы, повышающие риски развития редкой патологии, включая родственный брак, нарушение режима питания, сильные эмоциональные потрясения, высокие физические нагрузки, ряд инфекционных болезней.
Осложнения
Патология требует немедленного лечения сразу после выявления. Разные формы чреваты серьезными последствиями, включая судороги и кому. При нетяжелых формах, соблюдении специального рациона и регулярного контроля состава крови шансы на выздоровление повышаются.
Симптомы лейциноза
В зависимости от формы заболевание сопровождается разными клиническими признаками.
При отсутствии лечения болезнь прогрессирует, проявляясь нарушением кровообращения, проблемами с дыханием, потерей сознания, отставании в психомоторном развитии.
В большинстве случаев своевременно проведенная диагностика и качественное лечение позволяют спасти жизнь больному и обеспечить ему нормальное развитие.
Диагностика и лечение лейциноза
Для выявления заболевания на ранней стадии (до момента появления первых признаков) используется ферментный анализ и другие виды лабораторных исследований. Постановка диагноза может потребовать проведения инструментальной диагностики – МРТ, УЗИ печени и почек, электрокардиограмма и др.
Лечение предполагает строгое соблюдение диеты, призванной понизить уровень аминокислот (включая лейцин). Белковая пища заменяется специальными составами (подбираются с учетом возраста пациента). После того, как содержание аминокислот в организме нормализуется, в рацион поэтапно добавляются белки, но в ограниченных количествах.
Больному дополнительно вводят минеральные вещества, компенсирующие недостаток солей. Пациентам рекомендуется питаться дробно, избегая длительных перерывов и тем более голодания.
Куда обращаться при лейцинозе
Для лечения лейциноза в Москве обращайтесь в клинику «Эл.Эн.». Вас примет опытный врач, проведет осмотр, даст назначение на лабораторные исследования и диагностические процедуры. Специалист назначит лечение и ответит на все интересующие вопросы, касающиеся этого редкого заболевания.
Записывайтесь на консультацию по указанным телефонам, либо через форму на сайте.
Лейциноз (болезнь кленового сиропа)
Впервые это заболевание описано в 1954 г. В английской и американской литературе оно больше известно под названием болезни кленового сиропа из-за запаха мочи, который похож на запах сиропа из кленового дерева.
Что провоцирует / Причины Лейциноза (болезни кленового сиропа):
Наследственное заболевание с аутосомно-рецессивным типом наследования встречается с частотой 1 на 120-300 тыс. новорождённых.
Патогенез (что происходит?) во время Лейциноза (болезни кленового сиропа):
Симптомы Лейциноза (болезни кленового сиропа):
Заболевание начинает проявляться через 3-14 дней после рождения ребенка: малыш отказывается от пищи, тихо плачет, могут быть частые срыгивания и даже рвота. Если не обратиться за врачебной помощью, могут развиться подергивания отдельных групп мышц, мышечный тонус увеличивается, в связи с чем все тело вытягивается, а нижние конечности скрещиваются.
При тяжелом течении болезни могут наступить нарушения дыхания и сознания, и, если с первых недель жизни лечение не проводилось, прогноз заболевания плохой. Такие дети резко отстают в весе и психомоторном развитии.
Диагностика Лейциноза (болезни кленового сиропа):
Лечение Лейциноза (болезни кленового сиропа):
Состоит в снижении уровня лейцина, изолейцина и валина в плазме крови, для чего применяется специальная диета, в которой вместо белка назначается особая микстура, состоящая из смеси 18 аминокислот в той пропорции, как и в женском молоке. Жиры в такой смеси присутствуют в виде кукурузного масла, а углеводы заменяются декстрин-мальтозой. Также добавляются минеральные вещества и витамины. Как только общее состояние ребенка улучшается, появляется аппетит, нормализуется мышечный тонус, в рацион вводится небольшое количество коровьего молока. Фрукты и овощи, которые также содержат белок, но в небольшом количестве, разрешается давать ребенку уже с 3 месяцев. В 6-8 месяцев в рацион вводят желатин, который не содержит указанных аминокислот. С 9,5 месяцев ежедневная порция молока составляет 120 мл.
К каким докторам следует обращаться если у Вас Лейциноз (болезнь кленового сиропа):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лейциноза (болезни кленового сиропа), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Лейциноз
Заболевание лейциноз называют еще «болезнью кленового сиропа» из-за характерного запаха мочи. Данная проблема связана с нарушением обмена аминокислот. В результате, в моче обнаружено повышенное количество вещества лейцина.
Данное заболевание встречается крайне редко, его часто очень сложно диагностировать ввиду того, что недуг может протекать практически бессимптомно у детей грудного возраста.
Различают несколько вариантов лейциноза:
Причины
Лейциноз – это наследственное заболевание. Основными причинами данного недуга являются следующие факторы:
Симптомы лейциноза
Главными симптомами заболевания лейциноз принято считать такие проявления:
Как правило, заболевание проявляется на 3-14 сутки после рождения ребенка.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению лейциноза
Диагностика
Для диагностики лейциноза необходимо выполнить следующие манипуляции:
Лечение лейциноза
Чем раньше приняты меры по лечению лейциноза, тем более благоприятный прогноз выздоровления пациента. Основные моменты в лечении таковы:
Опасность
При тяжелом течении болезни могут наступать обморочные состояния и нарушение дыхания. Если не принимать комплексные меры по лечению болезни, прогноз заболевания неблагоприятный. Во избежание физического и психомоторного развития малыша, следует принимать экстренные меры после точной диагностики.
Профилактика
Профилактических мер данное заболевание не имеет. Но при своевременной диагностике и комплексном лечении возможно полное выздоровление пациента.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Текст утверждён врачом-эндокринологом Жестовский Сергей Серафимович
Болезнь «кленового сиропа» у детей
Общая информация
Краткое описание
Союз педиатров России
Согласовано Научным советом Министерства Здравоохранения Российской Федерации
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
Болезнь «кленового сиропа» – наследственное заболевание из группы органических ацидемий, обусловленное дефицитом дегидрогеназы кетокислот с разветвленной цепью и нарушением метаболизма аминокислот лейцина, изолейцина, валина. Относится к классу редких (орфанных) заболеваний.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Диагностика
В дальнейшем дети значительно отстают в психомоторном развитии. В неврологическом статусе определяется мышечная дистония, пирамидные нарушения, судорожный синдром.
Дифференциальный диагноз
Лечение
Стратегия лечения больных заключается в снижении образования токсичных метаболитов, прежде всего, лейцина, а также изолейцина и валина, предупреждении развития кетоацидоза, поражения тканей головного мозга и внутренних органов с обеспечением процессов анаболизма, нормального роста и нутритивного статуса детей.
— дробные кормления без длительных перерывов во избежание голодания, особенно у детей грудного и раннего возраста;
— обучение родителей правилам организации диетотерапии в межприступный период и в период угрозы метаболического криза.
— для облегчения расчетов лейцина в продуктах целесообразно применять стандартные таблицы, содержащие данные о количестве продукта, соответствующего 50 мг лейцина (табл. 4).
(Сила рекомендации С; уровень убедительности доказательств II)
Лечебные мероприятия направлены на быстрое прекращение накопления и усиление выведения из организма разветвленно-цепочечных аминокислот (в первую очередь, лейцина) и их токсичных производных.
Комментарии: Для активации связывания накапливающихся органических кислот суточную дозу левокарнитина увеличивают до 100-150 мг/кг. Предпочтительно внутривенное или внутримышечное введение препарата.