Лейциноз у детей что это
Лейциноз у детей что это
Заболевание описано J. Menkes и др. в 1954 г., частота его в популяции составляет 1:340 000.
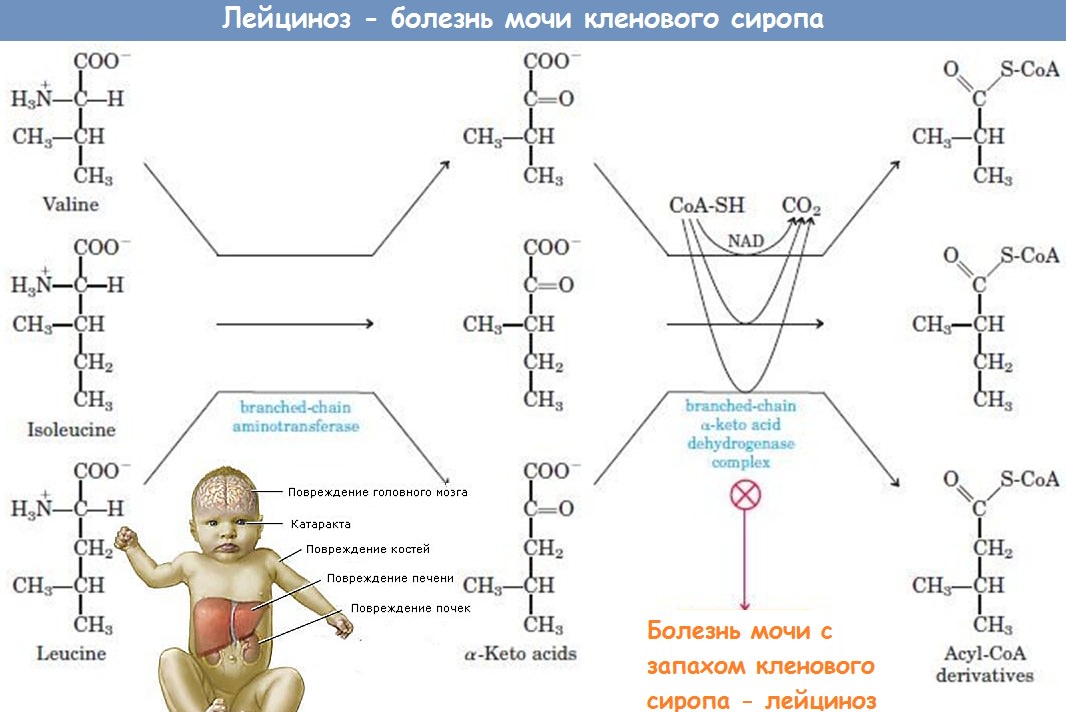
В основе патогенеза болезни с запахом мочи кленового сиропа лежит энзиматический блок в процессе декарбоксилирования аминокислот с разветвленной цепью — лейцина, изолейцина, валина.
При отсутствии декарбоксилирования эти аминокислоты подвергаются дезаминированию, превращаясь в альфа-кетокислоты — кетоизокапроновую, кетоизовалериановую. Повышение концентрации последних ведет к гипогликемии, нарушению синтеза цереброзидов. Накапливающиеся кетокислоты оказывают токсическое действие на ткани мозга, печени, почек.
Патоморфологически определяются отек и набухание мозга, деструктивные процессы в клетках головного мозга и в проводящих системах.
Болезнь проявляется в первые дни жизни рвотой, резким беспокойством новорожденного, быстро присоединяются неврологические симптомы. Патология со стороны черепномозговых нервов вариабельна: вялая реакция зрачков на свет, расходящееся косоглазие, гиперсаливация, повышение нёбного и глоточного рефлексов, нистагм, девиация языка. При исследовании выявляется повышение тонуса преимущественно в экстензорных группах мышц, которое носит постоянный характер и быстро приводит к опистотонусу. Характерен судорожный синдром, имеющий тенденцию к полиморфизму и трансформации. Развивается клиника нейротоксикоза с приступами тяжелого цианоза, нарушением ритма дыхания и сердечной деятельности. Моча ребенка пахнет кленовым сиропом или отваром овощей.
Если ребенок не погибает в первые недели жизни, в последующем формируется отставание в психическом и двигательном развитии, однако выраженность этих нарушений может варьировать.
В сыворотке крови и моче больных обнаруживают большое количество валина, лейцина, изолейцина и их производных — 3-кетокислот, 3-альфа-оксикислот. Эти метаболиты и придают моче специфический запах, давший название болезни. Реакция мочи с 2,4-динитрофенилгидразияом резко положительна; положительна также проба Феллинга.
Дифференциальный диагноз проводят с фенилпировиноградной олигофренией и другими нарушениями обмена аминокислот с помощью хроматографии, с внутричерепной родовой травмой, инфекционными поражениями нервной системы, пороками развития мозга.
Патогенетическое лечение состоит в замене белковой пищи белковыми гидролизатами, лишенными лейцина, изолейцина и валина. Жиры вводятся в виде кукурузного масла, а углеводы — в виде декстранмальтозы. Необходимо также добавлять минеральные соли и витамины.
Метилмалоновая ацидурия
Заболевание описано A. Oberholzer и др. в 1967 г. Первые симптомы патологии проявляются в период новорожденности в виде приступов рвоты, инверсии сна, негрубой гиперестезии, симптома Грефе, мелкоразмашистого нистагма и других признаков внутричерепной гипертензии. Мышечная дистопия со склонностью к гипотонии больше выражена в мышцах шеи, длинных мышцах спины. Угнетена активность безусловных рефлексов, особенно рефлексов орального автоматизма, кроме сосательного; снижена также реакция на свет (отсутствует оптический феномен Пейпера).
В тяжелых случаях дебютом заболевания является неукротимая рвота, которая приводит к тяжелому метаболическому нейротоксикозу: судорожный статус, грубые глазодвигательные нарушения, угнетение всех безусловных рефлексов, вялая реакция зрачков на свет, тяжелая мышечная гипотония, арефлексия; нередки менингеальный синдром, летаргия. Эпизоды диагностированных метаболических кризов быстро приводят к задержке психического развития ребенка. Часто приступы сочетаются с гипогликемией и провоцируются инфекционным заболеванием или введением в рацион питания продуктов с высоким содержанием белков (сыр, рыба, творог и др.)-
В возрасте 2—3 лет наряду с задержкой развития высших корковых функций иногда формируется хореоатетоидный гиперкинез. Нарушение мышечного тонуса проявляется дистоническими атаками.
Менее постоянными симптомами являются нейтропения, тромбоцитопения и рентгенологически выявляемый остеопороз.
С помощью биохимических исследований (проба Фелинга, тест с 2,4-динитрофенилгидразином, хроматография аминокислот) удается обнаружить метилмалоновую ацидурию, длинноцепочечные кетокислоты, выделяемые с мочой. Экскреция метилмалоновой кислоты увеличивается в 1000 раз и достигает 5 г в сутки (в норме 5 мг в сутки). Метилмалоновая кислота определяется также в плазме крови (0,02—0,03 г/л) и спинномозговой жидкости. Кроме того, в биологических жидкостях увеличено в 2—3 раза содержание глицина, а в период метаболического криза повышено также содержание валина, лейцина и изолейцина. Экскреция оксалатов с мочой снижена.
Дифференциальный диагноз проводят с патологическими состояниями, сопровождающимися метаболическими кетотическими кризами, прежде всего с диабетическим кетоацидозом, гиперглицинемией, а также с менингитами, вирусными энфалитами и др.
В основе лечения лежит диетическая коррекция. Патогенетически обосновано назначение больным низкобелковой диеты из расчета 0,1—0,15 г/кг массы тела в день (при норме около 1 г/кг) и больших доз цианокобаламина 1000 мкг в день. В период ацидоза показана симптоматическая терапия: внутривенное введение жидкости, щелочных растворов, глюкозы, литических смесей, диагностированные варианты метилмалоповой ацидемии приводят к летальному исходу в раннем возрасте. Диетическая коррекция делает прогноз более благоприятным, однако, если лечение начато до клинических проявлений со стороны нервной системы, то есть при отсутствии задержки психического развития.
Лейциноз
Заболевание лейциноз называют еще «болезнью кленового сиропа» из-за характерного запаха мочи. Данная проблема связана с нарушением обмена аминокислот. В результате, в моче обнаружено повышенное количество вещества лейцина.
Данное заболевание встречается крайне редко, его часто очень сложно диагностировать ввиду того, что недуг может протекать практически бессимптомно у детей грудного возраста.
Различают несколько вариантов лейциноза:
Причины
Лейциноз – это наследственное заболевание. Основными причинами данного недуга являются следующие факторы:
Симптомы лейциноза
Главными симптомами заболевания лейциноз принято считать такие проявления:
Как правило, заболевание проявляется на 3-14 сутки после рождения ребенка.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению лейциноза
Диагностика
Для диагностики лейциноза необходимо выполнить следующие манипуляции:
Лечение лейциноза
Чем раньше приняты меры по лечению лейциноза, тем более благоприятный прогноз выздоровления пациента. Основные моменты в лечении таковы:
Опасность
При тяжелом течении болезни могут наступать обморочные состояния и нарушение дыхания. Если не принимать комплексные меры по лечению болезни, прогноз заболевания неблагоприятный. Во избежание физического и психомоторного развития малыша, следует принимать экстренные меры после точной диагностики.
Профилактика
Профилактических мер данное заболевание не имеет. Но при своевременной диагностике и комплексном лечении возможно полное выздоровление пациента.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Текст утверждён врачом-эндокринологом Жестовский Сергей Серафимович
Лейциноз – наследственная болезнь, в основе которой лежит дефицит дегидрогеназ кетокислот с разветвленной цепью, а также нарушение метаболизма аминокислот лейцина, изолейцина и валина. Проявляется патологической слабостью, тихим плачем, рвотой, мышечными подергиваниями, характерным «кленовым» запахом мочи, задержкой психомоторного развития. При кризе возникают нарушения дыхания и кровообращения, потеря сознания. Диагностика включает анализ на аминокислоты и производные (кровь, моча), молекулярное-генетическое исследование и скрининговые пробы мочи. Для лечения используется диета с протеиновыми смесями, освобожденными от разветвленно-цепочечных аминокислот (BCAA).
МКБ-10
Общие сведения
Синонимы лейциноза – болезнь разветвленных кислот, разветвленноцепочечная кетонурия, короткоцепочечная кетоацидурия, болезнь мочи с запахом кленового сиропа, болезнь кленового сиропа. Происхождение синонимичных названий связано с историей исследования данной патологии. В начале 1954 года австрийско-американский детский невролог Дж. Х. Менкес впервые описал заболевание, при котором у больных определялся специфический запах мочи, схожий с запахом древесного сиропа и жженого сахара. Еще одно, менее распространенное название – синдром Менкеса. Болезнь отнесена к категории редких (орфанных, «сиротских») патологий. Диагностируется с частотой 1 случай на 120-300 тысяч новорожденных.
Причины лейциноза
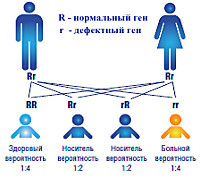
Развитие болезни обусловлено наличием пары мутационных генов, кодирующих производство дегидрогеназы разветвленных альфа-кетокислот. При недостаточности этого фермента нарушается процесс катаболического распада лейцина, аллоизолейцина, изолейцина, валина. Структура дегидрогеназы представлена четырьмя белковыми соединениями: Е3, Е2, альфа-субъединицей E1, бета-субъединицей Е1. Выявлена локализация генов, ответственных за синтез компонентов энзимных комплексов: a-субъединицу протеина E1 кодирует ген BCKDHA на 19 хромосоме, b-субъединицу E1 – ген BCKDHB на 6 хромосоме, Е2-протеин – ген DBT на 1 хромосоме, протеин Е3 – ген DLD на 7 хромосоме. Наследственная передача происходит аутосомно-рецессивно, заболевание проявляется у ребенка, получившего пару мутантных генов одной локализации. При передаче мутации только от одного родителя симптоматика отсутствует, потому что доминантный ген обеспечивает организм необходимым количеством фермента.
Патогенез
В основе заболевания лежит генетическая недостаточность дегидрогеназ кетокислот, имеющих боковые цепи. В жидкостях организма накапливаются разветвленно-цепочечные аминокислоты и их производные: 2-кетоизокапроновая, 2-кето-3-метилвалериановая и 2-кетоизвалериановая кислоты. Избыток лейцина и его метаболитов оказывает нейротоксическое действие. При этом возникает дефицит других аминокислот, таких как аланин, глицин, глутамин, тирозин, триптофан. Нарушается их транспорт внутри клеток, формируются расстройства нейромедиаторной передачи. Развивается кетоацидоз, гипогликемия на фоне снижения глюконеогенеза, гипонатриемия, гипераммониемия, угнетаются процессы окислительного фосфорилирования.
При форме лейциноза, вызванной деструкцией протеина E3, патогенез более сложен. Данная субъединица является компонентом нескольких ферментных комплексов, которые принимают участие в метаболизме пирувата и осуществлении цикла Кребса. В результате структурного и функционального дефекта этих комплексов меняется энергетический обмен клеток, возникает лактатацидоз.
Классификация
На начальных этапах исследования лейциноз описывался как быстро прогрессирующее, развивающееся с первых дней жизни и неизбежно приводящее к летальному исходу заболевание. Позже было установлено, что существует несколько разновидностей патологии с разным временем дебюта, течением и прогнозом. В настоящее время выделяют пять форм лейциноза:
Симптомы лейциноза
У детей с классической формой заболевания симптоматика появляется в первую неделю жизни. Начало всегда острое. Дебют лейциноза характеризуется резким ухудшением общего состояния новорожденного – развитием генерализованных судорог, патологической возбудимости, гипертонии мышц, неукротимой рвоты, обезвоженности. Ребенок кричит, отказывается есть. Состояние возбужденности сменяется патологической вялостью. Обнаруживаются признаки угнетения ЦНС, нарастает сомноленция, а затем кома. Поверхность кожи слущивается, покрывается эритемами. Моча пахнет кленовым сиропом. Ребенок чрезмерно уязвим в отношении инфекций, отстает в психическом, моторном развитии. Заболевание завершается скорой смертью, основной причиной которой становится отек головного мозга.
При интермиттирующей форме приступы сопровождаются возникновением мозжечковой атаксии – у больного нарушается походка и координация движений. Между приступами клиническая симптоматика отсутствует. Промежуточный лейциноз протекает тяжелее. Приступы не имеют четких временных границ, волнообразно нарастают и затихают. Дети отстают в развитии, страдают от атаксии, судорог и мышечной гипотонии, поздно осваивают ходьбу, манипулятивные действия, речь. Симптомы тиаминзависимой формы могут быть легкими или умеренными. Как и двух предыдущих вариантах, доминируют признаки нарушения походки и координации движений, мышечный тонус снижен, возможны судороги. У пациентов с Е3-зависимой формой наблюдается прогрессирующее отставание моторного и психического развития, рвота, мышечный гипотонус, расстройства дыхания. Периодически выявляется гипогликемия с апатией, слабостью, головокружениями, повышенной сонливостью.
Осложнения
При совместимых с жизнью формах лейциноза основным осложнением является отставание в психическом и физическом развитии. Выраженность нарушений варьируется: иногда больные способны к самообслуживанию, ведут автономный образ жизни, посещают школу, в других случаях нуждаются в постоянном уходе, с трудом осваивают простые двигательные навыки и речь. Отсутствие медицинской помощи пациентам с острой формой лейциноза и при кризах приводит к тяжелым осложнениям – отеку мозга, острой недостаточности почек и печени. Данные состояния становятся причиной смерти больных.
Диагностика
Обследованию на лейциноз подлежат все дети с отягощенным семейным анамнезом, особенно если диагноз был подтвержден у старших братьев и сестер, а также если у новорожденного после периода удовлетворительного состояния проявились характерные симптомы: отказ от еды, рвота, судороги, патологическое возбуждение или летаргия, атаксия, кома, ацидоз. Диагностика осуществляется специалистами разных направлений: педиатрами, неврологами, врачами-генетиками. На начальном этапе проводится изучение анамнеза и жалоб родителей, общий осмотр ребенка с определением мышечного тонуса и веса, оценкой двигательной активности. С целью подтверждения диагноза, исключения гипоксических поражений ЦНС, внутримозговых кровоизлияний, острых инфекций и наследственных патологий обмена веществ назначаются лабораторные исследования:
Лечение лейциноза
Терапевтическая тактика ориентирована на подавление производства токсичных метаболитов BCAA, стимуляцию процессов анаболизма, снижение скорости кетоацидоза, предупреждение отека мозга и поражения внутренних органов. Лечебные мероприятия всем больным проводятся в плановом режиме, при развитии острого криза – в экстренном порядке. Плановые процедуры включают:
Метаболический криз требует немедленной госпитализации и проведения интенсивной терапии. Больных полностью переводят на питание из смеси аминокислот. При отказе от пищи или частой рвоте используют зонд, гастростому. Высокая калорийность питания обеспечивается введением растворов глюкозы и мальтодекстрина. Токсические продукты метаболизма удаляют с помощью перитонеального диализа и гемодиализа. При отеке головного мозга вводят гипертонический солевой раствор, диуретики.
Прогноз и профилактика
Классическая (острая) форма лейциноза характеризуется тяжелым прогрессивным течением. Ее прогноз неблагоприятен, эффективная терапия не разработана, сохраняется высокий риск летального исхода. При других вариантах болезни строгое соблюдение диеты и назначение медикаментозной терапии позволяет повысить качество жизни больных, сократить отставание общего развития, улучшить социальную адаптацию. Профилактика заключается в проведении пренатальной диагностики – определении аминокислотного состава амниотической жидкости, молекулярно-генетическом исследовании полученного при биопсии хориона материала с выявлением мутаций соответствующих генов.
Болезнь «кленового сиропа» у детей
Общая информация
Краткое описание
Союз педиатров России
Согласовано Научным советом Министерства Здравоохранения Российской Федерации
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
Болезнь «кленового сиропа» – наследственное заболевание из группы органических ацидемий, обусловленное дефицитом дегидрогеназы кетокислот с разветвленной цепью и нарушением метаболизма аминокислот лейцина, изолейцина, валина. Относится к классу редких (орфанных) заболеваний.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Эпидемиология
Диагностика
В дальнейшем дети значительно отстают в психомоторном развитии. В неврологическом статусе определяется мышечная дистония, пирамидные нарушения, судорожный синдром.
Дифференциальный диагноз
Лечение
Стратегия лечения больных заключается в снижении образования токсичных метаболитов, прежде всего, лейцина, а также изолейцина и валина, предупреждении развития кетоацидоза, поражения тканей головного мозга и внутренних органов с обеспечением процессов анаболизма, нормального роста и нутритивного статуса детей.
— дробные кормления без длительных перерывов во избежание голодания, особенно у детей грудного и раннего возраста;
— обучение родителей правилам организации диетотерапии в межприступный период и в период угрозы метаболического криза.
— для облегчения расчетов лейцина в продуктах целесообразно применять стандартные таблицы, содержащие данные о количестве продукта, соответствующего 50 мг лейцина (табл. 4).
(Сила рекомендации С; уровень убедительности доказательств II)
Лечебные мероприятия направлены на быстрое прекращение накопления и усиление выведения из организма разветвленно-цепочечных аминокислот (в первую очередь, лейцина) и их токсичных производных.
Комментарии: Для активации связывания накапливающихся органических кислот суточную дозу левокарнитина увеличивают до 100-150 мг/кг. Предпочтительно внутривенное или внутримышечное введение препарата.
Профилактика
Информация
Источники и литература
Информация
Лейциноз
Лейциноз – редкое заболевание, известное как «болезнь кленового сиропа». Такое название связано с особым запахом, исходящим от больных при этой патологии. Лейциноз развивается на фоне нарушения обмена аминокислот.
Что такое лейциноз, формы заболевания
Болезнь мочи (это еще одно название патологии) характеризуется скоплением лейцина, валина и других аминокислот. В результате на организм оказывается токсическое воздействие. Особенно сильно страдают внутренние органы – почки, печень и ткани головного мозга. Наибольшую опасность представляет скопление лейцина, приводя к серьезным нарушениям, вплоть до летального исхода.
Патология встречается крайне редко, всего 1 случай примерно на 200 тысяч новорожденных. Симптомы болезни обычно проявляются на 5-7 день жизни ребенка.
Формы лейциноза
Острая – возникает сразу при рождении, симптомы проявляются быстро.
Промежуточная – возникает в промежутке 5 месяцев и 7 лет в виде приступов, сопровождается стрессом, плохим аппетитом, респираторными болезнями и другими симптомами.
Прерывающаяся – для данной формы характерно волнообразное течение, возникает в раннем возрасте (от 5 мес. до 2 лет и позже). Приступы могут спровоцировать разные факторы, оказывающие стрессовое воздействие на организм: прививки, хирургические вмешательства, простудные болезни и др.
Причины заболевания
Точную причину установить удается не всегда, но известны некоторые факторы, повышающие риски развития редкой патологии, включая родственный брак, нарушение режима питания, сильные эмоциональные потрясения, высокие физические нагрузки, ряд инфекционных болезней.
Осложнения
Патология требует немедленного лечения сразу после выявления. Разные формы чреваты серьезными последствиями, включая судороги и кому. При нетяжелых формах, соблюдении специального рациона и регулярного контроля состава крови шансы на выздоровление повышаются.
Симптомы лейциноза
В зависимости от формы заболевание сопровождается разными клиническими признаками.
При отсутствии лечения болезнь прогрессирует, проявляясь нарушением кровообращения, проблемами с дыханием, потерей сознания, отставании в психомоторном развитии.
В большинстве случаев своевременно проведенная диагностика и качественное лечение позволяют спасти жизнь больному и обеспечить ему нормальное развитие.
Диагностика и лечение лейциноза
Для выявления заболевания на ранней стадии (до момента появления первых признаков) используется ферментный анализ и другие виды лабораторных исследований. Постановка диагноза может потребовать проведения инструментальной диагностики – МРТ, УЗИ печени и почек, электрокардиограмма и др.
Лечение предполагает строгое соблюдение диеты, призванной понизить уровень аминокислот (включая лейцин). Белковая пища заменяется специальными составами (подбираются с учетом возраста пациента). После того, как содержание аминокислот в организме нормализуется, в рацион поэтапно добавляются белки, но в ограниченных количествах.
Больному дополнительно вводят минеральные вещества, компенсирующие недостаток солей. Пациентам рекомендуется питаться дробно, избегая длительных перерывов и тем более голодания.
Куда обращаться при лейцинозе
Для лечения лейциноза в Москве обращайтесь в клинику «Эл.Эн.». Вас примет опытный врач, проведет осмотр, даст назначение на лабораторные исследования и диагностические процедуры. Специалист назначит лечение и ответит на все интересующие вопросы, касающиеся этого редкого заболевания.
Записывайтесь на консультацию по указанным телефонам, либо через форму на сайте.