Лигатурная гранулема что это такое
Лечение лигатурного свища в Москве стоимость
Лечение лигатурного свища в Москве стоимость
Лигатурный свищ возникает вследствие воспаления и нагноения нерассасывающихся хирургических нитей, которыми с
шиты ткани (фасции и др.) при различных операциях.
При оперативных вмешательствах часть тканей (мышцы, подкожная клетчатка) сшивают рассасывающимися нитями, а часть (апоневроз, сухожилия и др.) – нерассасывающимися, т.к. такие ткани срастаются медленно и подвержены большим нагрузкам. Как правило, нерассасывающиеся нити навсегда остаются в тканях, не вызывая каких-либо проблем, но в редких случаях нагнаиваются, тогда в области нити появляется небольшой абсцесс, который вскрывается через маленькое отверстие на коже и формируется свищ.
Причины лигатурных свищей
Основная причина появления лигатурных свищей – инфицирование нити. Чаще всего оно происходит при операциях на полых органах – кишка, желудок, желчный пузырь и др. При этих вмешательствах просвет полых органов вскрывают и даже при самом корректном проведении операции инфицирования в той или иной степени избежать не удается. Иногда бывает, что инфицирование вызывается несоблюдением правил асептики при операции либо некачественным шовным материалом, но такие случаи довольно редки. Далее все зависит от агрессивности микроба, иммунного статуса организма. Если микробный агент агрессивен, а иммунных сил недостаточно для его подавления, происходит нагноение нити. Если нить нагноилась, то до отторжения нити гнойный процесс не прекращается, то обостряясь, то затихая.
Симптомы, диагностика лигатурного свища
Лигатурный свищ появляется в разные сроки после операции – от нескольких дней до нескольких месяцев и даже лет. В области послеоперационного рубца возникает покраснение, умеренные боли, может повышаться температура тела. Эти явления связаны с нагноением и появлением скопления гноя под кожей – лигатурного абсцесса. Через несколько дней абсцесс самопроизвольно прорывается на коже в области рубца, вытекает гной, и на коже остается небольшое отверстие с подтеканием мутноватой жидкости – это и есть лигатурный свищ. Если нагноилась не одна нитка, свищей может быть несколько. На фоне лечения свищ может закрываться, но если нитка не отторглась (не вышла наружу), свищ неизбежно открывается вновь. Так, периодически то открываясь, то закрываясь, свищ может существовать несколько месяцев и даже лет, пока нить не отторгнется сама, либо будет удалена хирургом.
Лечение лигатурного свища
При начальных проявлениях в виде лигатурного абсцесса производят небольшой надрез кожи для оттока гноя, т.к. ждать пока гной прорвется сам нецелесообразно в связи с риском нагноения окружающих тканей и формирования флегмоны – разлитого воспаления подкожной клетчатки. После вскрытия гнойника обычно пытаются вслепую достать зажимом лигатуру. Если это удается, то после очищения раны свищ закрывается навсегда. Если лигатуру достать не получается, назначают перевязки с мазью левомеколь, на фоне которых воспаление стихает, свищ может временно закрыться. При новом воспалении опять пытаются достать лигатуру, рано или поздно это удается. Можно сделать широкий разрез в области свища, попытаться найти воспаленную нить и удалить ее, но это не всегда получается, к тому же во время обширного вмешательства существует риск инфицирования соседних нитей с последующим формированием новых свищей.
Подводя итог вышесказанному, можно сказать, что лигатурный свищ – редкое осложнение полостных и других хирургических вмешательств, которое не опасно для жизни, но может беспокоить пациента довольно долго, вплоть до отторжения или удаления нагноившейся нити.
Гранулема
Гранулема (в переводе с латыни означает «зернышко») – это очаг воспаления, который характеризуется образованием своеобразных узелков размерами до 3 см.
Гранулемы могут возникать практически во всех тканях и органах. Они могут быть как одиночными, так и множественными. Им подвержены и взрослые, и дети. Гранулема не представляет собой отдельное заболевание, но встречается при многих болезнях, поэтому относиться к ней нужно со всей серьезностью.
Содержание:
Причины возникновения гранулемы
Причины возникновения данного вида образований могут быть различными, основные из них:
В механизме возникновения гранулемы можно выделить 4 стадии:
Виды гранулемы
В зависимости от причины возникновения гранулемы разделяют на:
Кроме того, выделяют следующие виды гранулем:
Симптомы гранулемы
Так как большинство гранулем не являются самостоятельным заболеванием, симптомы могут быть разнообразными, и зависят от того, на фоне какой патологии они появились. Иногда первые признаки могут оставаться незамеченными.
Выглядят воспаленные узелки сначала, как яркие красные пятна. Далее появляется розовая папула. В большинстве случаев гранулема не сопровождается дискомфортом. Часто она может самостоятельно пропадать и вновь появляться.
Узелки могут возникать на коже, мышцах, на стенках сосудов, костях, зубах, слизистых оболочках, внутренних органах. Довольно распространенной является гранулема пупка, которая появляется на месте удаления пуповины. Она может возникать и у взрослых, вследствие ношения пирсинга.
В зависимости от локализации поражения симптомы будут различаться:
Диагностика гранулемы
Спровоцировать появление воспаленных узелков может большое количество заболеваний. Чтобы определить причину их возникновения, врач проводит осмотр пациента, изучает жалобы и анамнез болезни, затем назначает дополнительные обследования. В их спектр могут входить:
Методы лечения гранулемы
Для каждого типа заболевания показана специальная терапия, поэтому лечением гранулемы нельзя заниматься самостоятельно. Для терапии воспалительных узелков инфекционного происхождения используют соответствующие лекарственные препараты, действие которых направлено на возбудителя инфекционного заболевания. Из медикаментозных препаратов могут применяться антибиотики, иммуномодуляторы, витамины.
Иногда прибегают к лучевой терапии, крио- и химиотерапии. Возможно также хирургическое удаление гранулем. Одним из наиболее эффективных методов считается лазеротерапия.
Лечение гранулемы лучше начинать на самых ранних этапах развития заболевания. Иногда курс лечения может продолжаться до нескольких лет. Очень важно придерживаться диеты, питание пациента должно быть полноценным и сбалансированным.
Последствия гранулемы
Прогноз гранулемы благоприятный при своевременном обращении к специалисту. Если же вовремя не начать лечение воспалительного процесса, он может привести к таким осложнениям, как:
Лигатурная гранулема что это такое
Основной причиной возникновения этих осложнений считается отторжение шовного материала, другие причины рассматриваются редко, в связи с чем все инфильтративно-воспалительные процессы в области сформировавшегося рубца в отдаленном постгоспитальном периоде воспринимаются хирургами как амбулаторного, так и стационарного звена как нечто рутинное, не требующее углубленных обследований и морфологической верификации. Традиционно диагноз ставится по внешним клиническим признакам и регистрируется в медицинской документации как «лигатурный» свищ, абсцесс, инфильтрат и т.д. [5; 9].
Исторически сложившееся мнение о том, что диагностика и лечение «лигатурных» осложнений не представляет трудностей, сформировало стереотипный подход к данной категории больных, а осложнения поставило в разряд «простых» и «не заслуживающих» внимания [7; 9].
Объект, материал и методы исследования
С целью анализа возникающих трудностей диагностики и структуры ошибок в лечении больных с изучаемой патологией нами было проведено комплексное клинико-морфологическое обследование и лечение 395 пациентов, поступивших в отделение гнойной хирургии МУЗ «Городская клиническая больница № 2 им. В.И. Разумовского» г. Саратова за период с 2001 по 2005 г. с наличием инфильтратов, свищей и абсцессов послеоперационного рубца, классифицируемых в истории болезни как «лигатурные».
Образованию гнойно-воспалительных процессов у этих пациентов предшествовали разнообразные хирургические вмешательства на органах брюшной полости и забрюшинного пространства, выполненные в различных стационарах города и области. Среди исследуемых были 171 (43,3%) мужчина и 224 (56,7%) женщины, средний возраст которых составил 42±7,5 лет. Сроки возникновения осложнения составляли от 2 месяцев до 35 лет послеоперационного периода. Из 395 госпитализированных 128 (32,4%) пациентов получали консервативную терапию, 267 (67,6%) были повторно оперированы, с обязательным гистологическим исследованием операционного материала. В случаях консервативной терапии выполнялась биопсия субстрата осложнения, при этом фиксировались все случаи расхождения предполагаемого и окончательного диагноза, подтверждаемые инструментально, морфологически или устанавливаемые интраоперационно. Для подтверждения и верификации клинически устанавливаемого диагноза оценивались качество и объем ранее проводимого обследования, анализировались и учитывались длительность и виды проводимой терапии, ее результаты на амбулаторно-поликлиническом и госпитальном этапах, что позволило сделать ряд интересных наблюдений и практических выводов.
Результаты исследования
При анализе клинических данных, операционного и биопсийного материала и с учетом операционных находок, полученных в ходе обследования и лечения исследуемой группы пациентов, только у 199 (50,4%) больных причиной инфильтративно-воспалительных процессов области оперативного доступа являлся лигатурно-шовный материал. В 196 (49,7%) случаях причины носили «нелигатурный» характер, представляя собой морфологически неоднородную группу, включающую около 20 нозологических форм, осложнений заболеваний и оперативных вмешательств, ведущим симптомом которых являлось наличие свища, абсцесса либо инфильтрата в проекции послеоперационного рубца с отхождением лигатур. Каждая клинико-анатомическая форма имела свои нюансы клинического течения, лечения и прогноза, которые были видны при групповом ретроспективном анализе и не проявлялись при рутинном физикальном обследовании.
Определенные затруднения вызвала дифференциальная диагностика истинных лигатурных свищей и послеоперационных свищей органов брюшной полости и забрюшинного пространства (тонко- и толстокишечные, желчные, панкреатические, печеночные, мочевые, гинекологические), свищей после самопроизвольного вскрытия внутрибрюшных абсцессов, которые были диагностированы нами в 59 (14,9%) и 15 (3,8%) наблюдениях.
В 13 (3,3%) наблюдениях диагностирован эндометриоз рубцовой ткани, который клинически расценивался как лигатурный абсцесс, и только морфологическое исследование позволило верифицировать диагноз. Значительно реже на основании полученных при цитогистологическом исследовании тканей области оперативного доступа брюшной стенки встречались: актиномикоз (0,5%), эхинококкоз послеоперационного рубца (0,5%), панкреатический свищ, наружный маточный свищ, внелегочный туберкулез (0,5%), цирроз печени, диагностируемые по одному разу. Довольно редкой патологией послеоперационного рубца являлась его оссификация и атерома рубца, наблюдаемые нами в 2 случаях.
В 8% клинических наблюдений причинами гнойно-воспалительных процессов области послеоперационного рубца являлись случайные находки: перфорация дивертикула сигмовидной кишки с абсцедированием и образованием свища в рубце после ранее перенесенного грыжесечения, перфорация рыбьей костью с образованием абсцесса в старом рубце, абдоминальный десмоид и т.д. В 7,4% отмечены сочетания перечисленных причин.
По нашим наблюдениям, данные только физикального исследования приводят к диагностическим ошибкам в 49,7% случаев. Данные дополнительных методов исследования в 31,1% наблюдений оказываются малоинформативны. Установить правильный диагноз в 24,6% наблюдений удалось только при лапаротомии, а в 44,3% случаев только после морфологического исследования операционного материала и только в 31,1% наблюдений клинически.
Обсуждение полученных результатов
Таким образом, возможность распознавания характера патологического процесса без микроскопической оценки макропрепарата ограниченна. В связи с этим считаем целесообразным и обязательным у больных с патологией области послеоперационного рубца включать в план лечебно-диагностических мероприятий цитологическое и гистологическое исследование, что позволит уменьшить число ошибок в тактике лечения.
Следует отметить, что в литературе спектр дифференциальных заболеваний, протекающих под маской гнойной хирургической патологии, не очерчен, отсутствует обязательный объем обследования, а имеющиеся сведения разрозненны, схематичны и мало дают возможностей для применения их на практике, значительно чаще встречается узкоспециализированный подход к проблеме.
Заключение
Таким образом, несмотря на кажущуюся, на первый взгляд, простоту клинической симптоматики, диагностика рубцовых трансформаций не всегда оказывается простой, а лечение затягивается на многие месяцы и годы. Это позволило нам акцентировать внимание хирургов на индивидуальный, дифференцированный подход к рассматриваемой категории пациентов.
Мы думаем, что повышение эффективности дифференциально-диагностического поиска путем анализа диагностических ошибок у больных с послеоперационными инфильтративно-свищевыми изменениями в области послеоперационных рубцов, протекающими под маской различных хирургических заболеваний, будут иметь не только важное практическое, но и научное значение.
Рецензент:
Послеоперационные рубцы
Ткань послеоперационного рубца отличается по внешнему виду и структуре от здоровой ткани, она более грубая и плотная. Рубцы формируются на протяжении 3-х месяцев после оперативного вмешательства.
Виды послеоперационных рубцов
Келоидный. Бугристый рубец из разросшейся соединительной ткани красного или синюшного цвета. На вид напоминает опухоль или шляпку гриба. Размер келоидного рубца больше самой раны, он болит, чешется, иногда пульсирует.
Гипертрофический. Внешне похож на келоидный, но его размеры не выходят за пределы раны. Гипертрофический рубец не доставляет неприятных ощущений, со временем светлеет.
Нормотрофический. Хорошо заживающий рубец – вначале выпуклый и покрасневший, спустя 3 месяца становится почти незаметным, чувствительность отсутствует.
Осложнения послеоперационных рубцов
Лигатурный свищ послеоперационного рубца. На месте шва образуется воспаленный полый канал (отверстие), из которого выделяется гной, иногда моча и кал. Причина осложнения – попадание через шов в организм инфекции или аллергия на нити, которыми зашивали рану. Свищ может перерасти в абсцесс, флегмону или сепсис.
Инфильтрат послеоперационного рубца. Это уплотнение на месте шва, внутри которого скапливается гной. На ощупь инфильтрат очень болезненный, горячий, красного цвета. Возникает из-за инфицирования шва.
Гранулема послеоперационного рубца. На месте рубца как реакция на инородные тела (нити швов) возникают гранулемы – узелки из плотной ткани до 2 мм в диаметре, иногда они содержат гной. Гранулемы сопровождаются повышением температуры тела у больного.
Эндометриоз послеоперационных рубцов. Возникает после гинекологических операций на полости матки, из-за попадания частиц эндометрия в рану. Пациентки чувствуют боль в области рубца, из шва выделяется кровь, на рубце появляются плотные узелки.
Лечение осложнений послеоперационных рубцов может быть как хирургическим, так и консервативным. Лигатурный свищ и инфильтрат обычно требуют оперативного вмешательства и повторного зашивания раны. Гранулемы чаще всего рассасываются самостоятельно, но нуждаются в асептической обработке и наблюдении врача. При лечении эндометриоза рубца назначают прием гормональных средств.
Для удаления келоидных рубцов используют методы эстетической хирургии.
Лазерное лечение послеоперационных рубцов
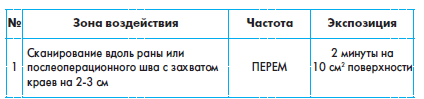
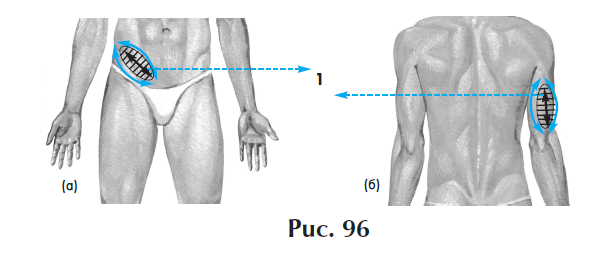
Обрабатывать шов лазером можно через марлевую повязку (1-3 слоя), однако в этом случае эффект будет меньше – из-за того, что повязка пропитана лекарственными мазями и выделениями из раны. Если в ране находится гной, воздействовать на нее не следует. Необходимо снять повязку, а сам шов очистить от гноя и высушить. Лучше всего процедуру лазерной терапии осуществлять в момент перевязки.
Рана обрабатывается на расстоянии 0,5-1 см. Вначале воздействуют на области вокруг раны, постепенно двигаясь к ее центру со скоростью 1 см в секунду.
Лечение будет эффективней, если дополнительно воздействовать через кожу на кровь на участках возле раны. Пациентам со слабой иммунной системой или интоксикацией организма целесообразно использовать добавочно метод «универсальная реабилитационная программа» и «общесоматическая биостимуляция».
В день проводится 1 процедура, всего в курсе лечения от 7 до 10 процедур. После окончания процедуры на рану накладывается обычная повязка. Если рана полностью не зажила, курс можно повторить спустя месяц.
Обработку рубцов нужно начинать как можно раньше, но при этом не ранее, чем через 10 дней после того, как сняли швы, иначе может открыться кровотечение.
Усилить результативность лечения можно, добавив воздействие на крупные сосуды, расположенные рядом с рубцом. Это следует делать на протяжении 5 минут с частотой 50 Гц.
Лечение рубцов лазером включает от 2 до 5 курсов, каждый с перерывом в 30 дней. Курс состоит из 10-12 процедур. Длительность терапии тем дольше, чем больший «возраст» рубца.
Кольцевидная гранулема
Кольцевидная гранулема — это хроническое доброкачественное поражение кожи, которое имеет невыясненный этиопатогенез. Заболевание проявляется кольцевидными высыпаниями на коже, которые состоят из плотных багровых или кирпично-красных узелков, может протекать в локализованной, генерализованной или атипичной форме. Для диагностики состояния требуется тщательный клинический осмотр, гистологическое исследование биоптатов пораженных участков, расширенное лабораторное обследование. Лечение включает топические кортикостероиды, ретиноиды, иммуносупрессоры, аппаратные методы фракционного фототермолиза, криодеструкции.
МКБ-10
Общие сведения
Болезнь впервые описана английским ученым Т. Фоксом. В дерматологии отсутствуют масштабные исследования этого заболевания, поэтому частота встречаемости точно не установлена, и схемы лечения еще не разработаны окончательно. Женщины болеют в 2-2,5 раза чаще. Существует два возрастных пика заболеваемости: локализованная форма кольцевидной гранулемы типична для молодых больных до 30 лет, причем в большинстве случаев она имеет благоприятное течение, а распространенная форма возникает у людей старше 50 лет, сочетается с другими соматическими патологиями, с трудом поддается терапии.
Причины
В современной дерматологии до сих пор не определены точные этиологические факторы развития болезни. Ранее считалось, что патология носит идиопатический характер, однако новые исследования доказывают участие различных эндогенных нарушений здоровья и экзогенных факторов в механизме ее развития. На сегодня описаны следующие группы триггеров, специфичных для кольцевидной гранулемы:
Патогенез
Механизм развития кольцевидной гранулемы объясняется типичной реакцией гиперчувствительности замедленного типа, которая возникает идиопатически в ответ на действие неизвестных антигенов. В патогенезе важная роль отводится антигенпрезентирующим макрофагам, дендритным клеткам. Все клеточные элементы обеспечивают фагоцитоз антигена и его презентацию Т-лимфоцитам, что завершается пролиферацией антигенчувствительных клонов Th1.
При патоморфологическом исследовании в очаге кожного поражения определяются Th1-лимфоциты, повышенный уровень провоспалительных агентов: гамма-интерферона, фактора некроза опухолей, интерлейкинов второго и четвертого типов. Этот процесс завершается ограниченной дегенерацией коллагеновых волокон дермы, что отличает патологию от диффузного липоидного некробиоза.
Учитывая гистологическую картину, выделяют два варианта кольцевидной гранулемы: интерстициальный и палисадниковый. При интерстициальном типе заболевания между волокнами дермы формируются скопления муцина и гистиоцитов. Для палисадникового варианта дерматоза типичны гранулематозные инфильтраты в сосочковом слое дермы, в центре которых определяются скопления лейкоцитарных клеток в виде частокола.
Симптомы кольцевидной гранулемы
Локализованная форма
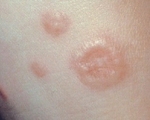
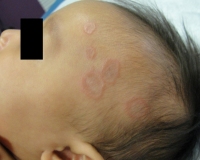
Такой вид патологии обычно встречается в практике дерматолога. Повреждение кожи представлено одним или несколькими округлыми очагами диаметром 1-5 см, края которых возвышаются над поверхностью кожи. Они состоят из тесно расположенных узелков розового либо синюшного оттенка. Центральная часть очагов представлена слегка пигментированной кожей. Очаги склонны к периферическому росту.
Для локализованной формы дерматоза характерно отсутствие шелушения и других вторичных элементов сыпи. Высыпания располагаются на тыльной стороне кистей, разгибательных поверхностях локтевых и коленных суставов, спереди голеней. Типично поражение мест, которые подвергаются хронической травматизации, имеют минимальный слой подкожной клетчатки. Кольцевидная гранулема не сопровождается зудом, болью или другими дискомфортными ощущениями. Хорошо поддается традиционным схемам лечения.
Генерализованная форма
Диссеминированный вариант болезни диагностирует у 8,9% больных. Средний возраст пациентов поражения кожи составляет 52 года. Состояние проявляется множественными изолированными или сливающимися высыпаниями, которые преимущественно размещаются на шее, туловище, ладонях и подошвах. Сыпь имеет вид узелков синюшного, желто-коричневого или телесного цвета, которые сопровождаются кожным зудом.
Подкожная форма
Данный вид патологии характерен для детского возраста, хотя описано несколько случаев дерматоза у взрослых. На кожных покровах возникают плотные безболезненные узлы не более 4 см в диаметре. Они преимущественно расположены на волосистой части головы, в периорбитальной зоне, на нижних конечностях — в области ягодиц, передневнутренней поверхности голеней, тыльной стороны стопы. Эти элементы подобны ревматоидным узелкам.
Перфорирующая форма
Редко встречающийся и наиболее опасный вариант патологии, который преимущественно выявляется у жителей Гавайских островов. Очаги дерматоза локализованы на тыле кистей, туловище, нижних конечностях. Высыпания представлены милиарными или лентикулярными папулами с пупковидным вдавлением в центральной части, которые могут вскрываться с выделением желатинообразной жидкости. После заживления элементов остаются атрофические рубцы.
Пятнистая форма
Такая разновидность кольцевидной гранулемы наиболее характерна для женщин старше 40 лет. Кожные элементы покрывают туловище, конечности, изредка дерматоз приобретает генерализованный характер. Больные замечают пятна красного, кирпичного или синюшного цвета с однородной окраской, которые не болят и не зудят, доставляют только эстетический дискомфорт.
Осложнения
Хотя кольцевидная гранулема является доброкачественным заболеванием, она может обусловить негативные последствия. Наиболее тяжело протекает генерализованный вариант дерматоза, лечение которого затруднено даже при использовании современных аппаратных методик. К тому же многие пациенты в течение нескольких месяцев или лет после прохождения терапевтического курса сталкиваются с рецидивами высыпаний.
Поскольку у страдающих кольцевидной гранулемой поражение распространяется на глубокие участки дермы, заживление крупных очагов дерматоза может происходить через стадию образования рубца. На кожном покрове пациентов появляются неэстетичные ярко-розовые шрамы, которые спустя 3-4 месяца заметно светлеют, а затем на протяжении полугода приобретают плотную структуру и окончательный вид.
Неэстетичные кожные проявления кольцевидной гранулемы не влияют на общее состояние здоровья, не вызывают системных осложнений. Необходимость своевременного обращения к врачу в большей степени продиктована важностью дифференциальной диагностики и исключения более опасных видов дерматозов, которые по клиническим признакам могут быть похожи на гранулему.
Диагностика
В типичных случаях постановка диагноза кольцевидной гранулемы выполняется врачом-дерматологом на основании данных клинического осмотра и сбора детального анамнеза. Поскольку для дерматоза характерен полиморфизм симптоматики, своевременное выявление патологии часто затруднено. Для подтверждения диагноза и начала лечения используются следующие методы исследования:
Дифференциальная диагностика
При атипичных клинических вариантах необходимо произвести дифференциальную диагностику с инфекционными поражениями кожи (туберкулезная лепра, бугорковый сифилис), другими хроническими дерматозами (стойкой возвышающейся эритемой, кольцевидной формой липоидного некробиоза). Также требуется исключить мелкоузловой саркоидоз, ревматические узелки.
Лечение кольцевидной гранулемы
Медикаментозная терапия
Четкие клинические протоколы лечения кольцевидной гранулемы не разработаны. У детей дерматоз в основном регрессирует самостоятельно, взрослым, как правило, требуется специфическая терапия. Лечение подбирается врачом индивидуально с учетом клинической формы болезни, размеров и локализации высыпаний, степени эстетического дискомфорта. Используются следующие группы препаратов:
Немедикаментозное лечение
Перспективным направлением лечения патологии считается фракционный фототермолиз. Лечение основано на обработке кожных элементов микролучами эрбиевого лазера, которые вызывают ограниченное разрушение клеток (микротермические лечебные зоны). Локальное воздействие запускает процессы регенерации здоровой кожи, способствует уменьшению или полному исчезновению высыпаний.
Чтобы ликвидировать большие очаги кольцевидной гранулемы, на открытых частях тела может быть показано малоинвазивное лечение. Для устранения косметического дефекта назначается лечение методами лазеродеструкции, криотерапии. Подобные методики проводятся только после курса консервативного лечения и спустя определенное время после диагностики болезни, поскольку не исключено самопроизвольное разрешение высыпаний.
Прогноз и профилактика
Комплексное лечение локализованной кольцевидной гранулемы способствует регрессу дермальных воспалительных очагов, поэтому прогноз для пациентов с данной формой патологии благоприятный. При генерализованном варианте дерматоза и редких формах гранулематозного поражения прогноз сомнительный, поскольку лечение не всегда эффективно, а вероятность рецидива составляет около 40%.
В профилактике болезни на первое место ставится своевременное выявление и лечение эндокринной патологии, системных заболеваний соединительной ткани, злокачественных опухолей. Рекомендуется избегать длительного пребывания на солнце в полуденные часы, а в периоды повышенной активности ультрафиолетовых лучей стоит использовать качественные солнцезащитные средства.