Лимфаденит неспецифической этиологии что это значит у женщин
Неспецифический лимфаденит
Выделяют два типа лимфаденитов неспецифический, о котором мы поговорим подробно в этой статье, и специфический. Неспецифический лимфаденит это воспалительный процесс, который начался в лимфатических узлах.
Причины неспецифического лимфаденита
Подтолкнуть развитие неспецифического лимфаденита может возникновение:
Воспалительные процессы, охватывающие небольшую территорию, вызывают развитие местного лимфаденита.
Симптомы неспецифического лимфаденита
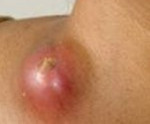
Признаками, которые проявляются при неспецифическом лимфадените первыми, станут болезненность, а также увеличение лимфоузлов. При определенных формах заболевания (катаральная и гиперпластическая) доктор сможет выявить его при первичном медицинском осмотре, потому что уплотнения легко определяются на ощупь.
Если болезнь запущена, то в лимфоузлах может появиться нагноение. Очевидно, что развивающаяся интоксикация усугубит и симптомы. У больного начнется лихорадка, заболит голова, непременно ухудшится аппетит, и появится слабость. Пораженный узел при этом из-за гнойной начинки станет мягким, но болезненность сохранится. Постепенно в его области проявляется отек и гиперемия, затем начинается гнойное расплавление, которое сопровождает флюктуация.
Если же поражение не лечить, то гной может прорваться наружу или в ткани, соседствующие с очагом поражения. Последствия в этом случае таковы: тахикардия, нарушения сна, исчезновение аппетита, бурное проявление интоксикации.
Диагностика неспецифического лимфаденита
Определить развитие острого неспецифического лимфаденита, когда он имеет локализацию на поверхности, в большинстве случаев легко, потому что тогда клинические признаки явно выражены.
Сложности возникают в случае, когда заболевание осложнено и запущено, то есть на симптомы острого неспецифического лимфаденита накладываются симптомы других проявлений. В этом случае разделить их тяжело. Когда заболевание становится хроническим, и его важно не перепутать с лейкозом, у больного берется биопсия лимфоузла.
В свою очередь доказать наличие острого неспецифического лимфаденита можно при проведении ряда анализов, таких как компьютерная томография и туберкулиновые пробы Пирке и Манту (в общей сложности таких исследований существует около десятка).
Лечение неспецифического лимфаденита
Как правило, лечение гиперпластического и катарального лимфаденита состоит из двух пунктов. Прежде всего, больному необходимо обеспечить покой пораженной области, после чего он получает антибиотики, которые выбирают, основываясь на данных о возбудителе заболевания. Кроме того, пациенту дают витамины, также он проходит УВЧ-терапию.
В случае, когда возникает нагноение, аденофлегмону вскрывают, после чего удаляют гной и производят санацию очага воспаления. Конечно же, лечат и заболевание, запустившее в лимфоузлах пагубный процесс. При специфических лимфаденитах сначала стремятся остановить первичный процесс.
Профилактика неспецифического лимфаденита
Конечно же, лучше не допустить образования лимфаденита, чтобы потом не пришлось столкнуться с его последствиями. Для профилактики поражений необходимо соблюдать некоторые правила: не допускать развития хронических инфекций, при травмах строго соблюдать все необходимые меры предосторожности, а также следить за своим иммунитетом.
Важно получать в нужной дозировке витамин С, который помогает бороться с этим поражением. Нежелательно употреблять продукты, которые могут провоцировать воспалительные процессы (красное мясо).
Лимфаденит
Лимфаденит – это неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
МКБ-10
Общие сведения
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Причины лимфаденита
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и др.). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и др. инфекций.
Классификация
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Симптомы лимфаденита
Острый неспецифический процесс манифестирует с болезненности регионарных лимфоузлов и увеличения их размеров. При катаральной и гиперпластической форме увеличенные узлы легко можно прощупать, их болезненность незначительна, общие нарушения слабо выражены или отсутствуют. Лимфаденит нередко протекает с вовлечением лимфатических сосудов – лимфангитом.
Лимфаденит у детей протекает бурно с высокой температурой, недомоганием, потерей аппетита, нарушением сна. Возможными тяжелыми осложнениями может стать генерализация инфекции с развитием сепсиса.
При хроническом неспецифическом лимфадените лимфоузлы увеличенные, малоболезненные, плотные, не спаяны с окружающими тканями. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Для специфического гонорейного лимфаденита типичны увеличение и резкая болезненность паховых лимфоузлов. Туберкулезный лимфаденит протекает с высокой температурой, выраженной интоксикацией, периаденитом, нередко некротическими изменениями узлов. Лимфаденит при сифилисе характеризуется односторонним умеренным увеличением цепочки лимфоузлов, их неспаянностью между собой и с кожей. При сифилитическом лимфадените никогда не происходит нагноения лимфоузлов.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей, медиастиниту. Развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага. Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и др.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение лимфаденита
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Прогноз и профилактика
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
Неспецифический брыжеечный лимфаденит (I88.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В клинической классификации различают следующие виды мезаденита:
Выделяют следующие формы данного заболевания:
По клиническому течению выделяют:
Этиология и патогенез
Этиология. Причиной неспецифического воспаления мезентериальных лимфоузлов являются бактерии (стафилококк, стрептококк, энтерококк, кишечная палочка) и их токсины.
Патогенез. Бактерии и их токсины поступают в организм энтерогенным путем. Из пищевого канала в мезентериальные лимфоузлы они проникают через слизистую оболочку кишки при условии нарушения ее целостности такими патологическими состояниями, как дизентерия, энтероколиты, пищевая токсикоинфекция, гельминтозы. Известно, что в конечном отделе подвздошной кишки чаще, чем в других ее сегментах, отмечаются стазы, механические повреждения слизистой оболочки, медленный пассаж пищевых масс. Это ведет к возникновению катаральных состояний, способствующих проникновению инфекции в мезентериальные лимфоузлы. Нередко в подвздошную кишку происходит обратный заброс содержимого толстой кишки вследствие несовершенства илеоцекального клапана, что приводит к аутоинфекции и аутоинтоксикации. Этим объясняют более частое поражение лимфоузлов илеоцекальной группы и конечной части подвздошной кишки.
Патоморфология. Средние размеры неизменных лимфатических узлов колеблются от 0,4 до 1 см. При остром неспецифическом мезадените размеры лимфоузлов заметно увеличиваются. В них появляются характерные патоморфологические изменения: расширение синусов, сопровождаемое простым или гнойным катаром; десквамация эндотелия, инфильтрация его лейкоцитами; гиперплазия фолликулов и мякотных тяжей. При хроническом воспалительном процессе ткань лимфоузлов подвергается склеротическим и атрофическим изменениям.
Эпидемиология
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
При осмотре пациента обращает на себя внимание болезненность при пальпации живота в области пупка или чуть правее от него (зависит от анатомических особенностей). Но не редко мезаденит может проявляться болевым синдромом в правой подвздошной или паховой области в купе с симптомом раздражения брюшины, что часто дает повод ошибиться и выставить диагноз острого аппендицита. В таких случаях диагноз мезаденита устанавливается уже в ходе аппендэктомии (удалении аппендикса) на операционном столе. В таком случае удаляется червеобразный отросток и 1-2 брыжеечных лимфатических узла для проведения биопсии, а живот ушивается послойно без дренирования.
Острый деструктивный неспецифический мезаденит имеет свои особенности. При данной форме заболевания приступы боли бывают продолжительностью 5-7 ч и возникают чаще, чем при простом мезадените. У ряда больных боль носит постоянный характер. Более часто наблюдаются и диспепсические расстройства. Температура тела всегда повышена, нередко выше 38″С. Определяется симптом Блюмберга и напряжение мышц передней стенки живота. Диагноз затруднен. Заболевание выявляют во время операции. При остром гнойном мезадените в брюшной полости содержится около 100 мл серозно-гнойного или гнойного выпота. Брыжейка тонкой кишки в области илеоцекального угла отечна, лимфоузлы увеличены до 2-3 см в диаметре, инъецированы, рыхлые, покрыты фибринозным налетом. При остром гнойно-некротическом мезадените в брюшной полости содержится гнойный выпот, отек брыжейки еще более выражен, мезентериальные лимфоузлы достигают 3-4 см в диаметре, отмечается их расплавление, видны участки некроза. Фибринозный налет, покрывающий брыжейку, распространяется на петли тонкой и толстой кишок, брюшину.
Диагностика
Диагноз устанавливают при наличии характерных клинических признаков признаков.
Диагноз подтверждают с помощью лапароскопии. Большое диагностическое значение имеют ультразвуковое исследование органов брюшной полости и компьютерная томография. Однако чаще правильный диагноз устанавливают только в результате интраоперационной биопсии мезентериальных лимфатических узлов.
Подтверждается диагноз при лапароскопии или во время оперативного вмешательства.
Воспаление лимфоузлов
Содержание статьи:
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
Причины патологии
Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Источники статьи: