Литическая деструкция кости что это
Дегенеративные процессы в суставах – простыми словами
Диагноз «артроз» подразумевает дегенеративные процессы в суставах. Что скрывается за этим термином? Какие стадии проходит сустав и что происходит на клеточном уровне? Зная ответы на эти вопросы, можно повлиять на протекание хронического заболевания и избежать осложнений.
Дегенеративные процессы в суставах характерны для каждого первого
В чем отличия между дегенеративными изменениями и поражениями?
Дегенеративные процессы в суставах не всегда опасны. Их разделяют на изменения и поражения:
Дегенеративные поражения могут иметь не одну, а несколько причин, которые накладываются и усиливают друг друга. Например, хрящ может быть генетически неполноценным, сустав может иметь анатомические дефекты или травматические повреждения. Развитию заболевания способствуют перегрузка, воспаление сустава, патология эндокринной системы. Одна или несколько причин запускают механизм разрушения сустава изнутри.
Механизм развития дегенеративных поражений суставов
Функционирование сустава зависит от состояния хрящей. В центре хрящ имеет гиалиновую основу, на периферии он волокнистый. Толщина гиалиновой части – от 1 до 6 мм. Клетки хряща, хондроциты, вырабатывают тоненькие фибриллы, нити, которые переплетаются в разных направлениях и формируют хрящ. Также клетки синтезируют хондрин, жидкость для смазки.
У новорожденного тканевая жидкость хряща включает 75-80 % воды. У взрослого человека в норме – 55-65 %. В период старения, во время дегенеративных изменений в суставах, этот показатель снижается ниже 50 %. В таких условиях развиваются первичные поражения хряща, которые, если ничего не предпринимать, распространяются сначала на суставную капсулу, а затем и дальше.
Главная причина дегенеративных изменений в суставах – дефицит влаги
Поэтапно дегенеративные поражения выглядят так:
Весь процесс отнимает годы. Человек не догадывается о том, что его суставы повреждены и деградируют. На определенных этапах еще можно приостановить разрушения, восстановить водный баланс с помощью протеза синовиальной жидкости. Иногда достаточно увеличить до нормы ежедневное потребление воды. Но, если артроз уже диагностирован, без лечения не обойтись.
Каждый бокал пива вместо стакана чистой воды – еще один шаг к артрозу
3 стадии дегенеративных поражений в суставах
В процессе потери жидкости хрящ высыхает, становится шероховатым и истончается. На его поверхности образуются эрозии и трещины. Вместо гиалиновой ткани возникает волокнистая, отдельные участки гибнут и разрушаются. На периферии формируются костные разрастания клювовидного характера. Волокнистая ткань увеличивается в объемах, стремясь компенсировать гиалиновую.
Страдает и подхрящевая костная пластина, которая на фоне разрушения хряща подвергается повышенным нагрузкам. Процесс разрушения сустава при артрозе голеностопа, плеча или колена – это сложный механизм, который затрагивает все близлежащие структуры:
Завершение дегенеративных поражений – остеофиты
К сожалению, на ранних стадиях обнаружить дегенеративные поражения невозможно, поэтому пациенты отправляются на диагностику при более выраженных симптомах. На прием к ортопеду или ревматологу приходят с жалобами на затрудненное сгибание и разгибание сустава, боль, щелчки, хронический дискомфорт. Чем раньше обнаружены дегенеративные изменения, тем легче их скорректировать и вернуть человека к полноценной жизни.
Остеомиелит бедренной кости
Объективно: Общее состояние средней тяжести. Температура 37, 3. Выраженная бледность кожных покровов. На передней поверхности брюшной стенки, правой ягодичной области и крестце послеоперационные рубцы. Над легкими везикулярное дыхание, единичные сухие хрипы. Тоны сердца приглушены, ритм правильный. АД 130/80 мм рт. ст. Пульс 80 в мин. Живот при пальпации мягкий, безболезненный во всех отделах. Физиологические отправления контролирует.
Возбуждена, мечется в постели от боли. Менингеальных знаков нет. ЧМН без патологии. Симптомов натяжения нет. Локальные гипотрофии мышц левого бедра. Резкая пальпаторная болезненность мышц левого бедра. Парезов нет. Сухожильные рефлексы живые, с рук S=D, коленные торпидны, ахиллов слева отсутствует. Расстройств чувствительности нет.
В анализе крови: Hв-90г/л, эритроциты-3, 6х1012, ЦП-0, 75, Htr-26, 5%, ретикулоциты-7, лейкоциты-4, 0х109, п/я-10%, с/я-63%, эо-2%, баз-0%, лимф-22%, мон-3%, СОЭ-80мм/ч. Общ. анализ мочи: отн. плотность-1021, реакция кислая, белка нет, лейкоциты 0-1 в поле зрения, эритроцитов, бактерий нет. В биохимическом анализ крови без патологических изменений.
Проводился дифференциальный диагноз между миеломной болезнью, лимфогранулематозом, онкопроцессом. При УЗИ внутренних органов и малого таза- жировой гепатоз, ЖКБ, правосторонний нефроптоз, миома матки.
При рентгенографии плоских костей (таза, черепа) данных за миеломную болезнь нет.
При ПЭТ выявлено протяженное образование в проекции левой бедренной кости (за исключением проксимальной ее трети, с вовлечением в процесс близлежащих мягких тканей с патологическим характером метаболизма). Рис. 1
При МРТ левого бедра: на уровне средней трети бедра в мягких тканях, вокруг бедренной кости- признаки отека мягких тканей, по передне-внутренней поверхности на уровне верхней и средней трети- участок деструкции костной ткани размерами 15мм, распространяющийся в глубину на всю толщину кости. На уровне дефекта костной ткани поднадкостнично- скопление жидкостного содержимого. МР картина может соответствовать воспалительным изменениям, наиболее вероятно связанных с остеомиелитом бедренной кости. Рис. 2
Пациентка переведена в отделение гнойной хирургии, где диагноз остеомиелита был подтвержден. Лечение хирургическое.
Особенностью данного случая явился тот факт, что пациентка одновременно проходила лечение у специалистов разных профилей, каждый из которых видел лишь свою «узкую» проблему. Болевой синдром в бедре не нашел адекватной оценки, а эмоциональная окраска болей и поведение пациентки расценивались как невротические проявления.
Публикации в СМИ
Опухоли костей доброкачественные
Хондрома — опухоль детского и юношеского возраста. Вовлекаются чаще короткие трубчатые кости кисти и стопы. К хондромам следует относиться как к потенциально злокачественным опухолям. Хондромы разделяют на энхондромы и экхондромы • Энхондрома — опухоль, располагающаяся внутри кости. В центре вздутого одиночного очага — гомогенное просветление неправильной округлой или овальной формы с чёткими контурами. На его однородном фоне обнаруживают единичные тени очагов обызвествления хряща •
Экхондрома — опухоль, исходящая из кости и растущая в сторону мягких тканей. На фоне уплотнения мягких тканей выявляют участки обызвествления различных размеров и интенсивности. Границы опухоли и её основание обнаруживают с трудом • Клиническая картина. Чаще поражаются фаланги пальцев кисти и стопы, плюсневые, предплюсневые и пястные кости, реже — бедренные и плечевые кости. Характерны постепенно развивающаяся припухлость, при близком расположении к суставу — артралгии, явления синовита. Энхондрома может трансформироваться в хондросаркому: при этом ускоряется рост опухоли, появляются боли, возникают участки обызвествления опухоли и накопление изотопа при сцинтиграфии. Для уточнения диагноза показана биопсия опухоли • Лечение хондром только хирургическое — экскохлеация опухоли, резекция кости с костной пластикой. При подозрении на малигнизацию — сегментарная резекция поражённой кости.
Хондробластома — редкая опухоль, составляет 1–1,8% первичных опухолей кости (10% всех опухолей скелета). Возникает преимущественно в детском и юношеском возрасте. Излюбленная локализация — длинные трубчатые кости. Поражает эпифизы и метафизы (проксимальный и дистальный отделы бедренной кости, проксимальные отделы большеберцовой и плечевой костей), реже — кости таза и лопатки • Клиническая картина. Превалирует боль, отмечается небольшая припухлость, иногда ограничение движений в суставе и гипотрофия мышц • Диагностика. Рентгенологически определяют неоднородный очаг деструкции округлой или овальной формы. Дифференциальную диагностику хондробластомы проводят с солитарной энхондромой и литической формой остеобластокластомы • Лечение хондробластомы хирургическое (кюретаж), однако, учитывая возможность малигнизации, рекомендуют резекцию кости.
Хондромиксоидная фиброма — безболезненная доброкачественная опухоль. Её метафизарное эксцентрическое расположение в длинной трубчатой кости с истончением и вздутием кортикального слоя напоминает хондробластому. Чаще возникает в возрасте до 30 лет • Клинические проявления минимальны; длительное время протекает бессимптомно; выявляют случайно на рентгенограммах в виде очага деструкции, иногда окружённого склеротическим ободком. На фоне очага деструкции видны трабекулярный рисунок и петрификаты • Лечение — оперативное (экскохлеация опухоли с последующим замещением дефекта кости трансплантатом).
Остеохондрома — встречается часто • Локализация: преимущественно в длинных трубчатых костях (медиальная поверхность проксимального метафиза плечевой, дистальный метафиз бедренной, проксимальный метафиз большеберцовой костей) • Рентгенологическое исследование. Опухоль представлена в виде дополнительной тени, соединённой с костью ножкой, реже широким основанием. Контуры бугристые, неровные. При больших размерах опухоли обнаруживают выраженную деформацию соседних костей • Дифференциальная диагностика — с одиночными и множественными костно-хрящевыми экзостозами. Остеохондрома может малигнизироваться • Лечение — хирургическое.
Остеобластокластома (гигантоклеточная опухоль) возникает в молодом возрасте (у лиц моложе 30 лет), поражает как эпифиз, так и метафиз длинных трубчатых костей • Патоморфология: наряду с одноядерными овальными клетками типа остеобластов обнаруживают многоядерные крупные гигантские клетки типа остеокластов • Формы: литическая, активно-кистозная и пассивно-кистозная • Клиническая картина: боль в области поражения, иногда — гиперемия кожи, деформация кости, возможны патологические переломы • Рентгенологическое исследование. Опухоль имеет вид овального очага просветления. Важным рентгенологическим признаком всех форм остеобластокластомы, отличающим её от туберкулёзных поражений кости, служит отсутствие остеопороза • Дифференциальная диагностика: исследует исключить дисплазии (хондрома, хондробластома, фиброзная дисплазия и др.) • Лечение остеобластокластом хирургическое. Щадящая резекция кости с удалением опухоли и одномоментной костной пластикой (ауто-, гомотрансплантаты либо замещение метилметакрилом) — метод выбора. При поражении опухолью позвоночника применяют лучевую терапию.
Остеоид-остеома. Одни авторы рассматривают остеоид-остеому как хронический очагово-некротический негнойный остеомиелит, другие относят остеоид-остеому к опухолям • Частота. Остеоид-остеому выявляют у лиц молодого возраста (11–20 лет), мужчины болеют в 2 раза чаще. Обычно остеоид-остеома — солитарная опухоль, локализующаяся в любом отделе скелета (чаще в длинных трубчатых костях). На первом месте по частоте поражения стоит бедренная кость, затем большеберцовая и плечевая кости • Клиническая картина. Боли, особенно по ночам, локализованные, усиливающиеся при надавливании на очаг. Кожные покровы без изменений. При локализации опухоли на нижних конечностях — хромота. Рентгенографически выявляют очаг деструкции костной ткани овальной формы с чёткими контурами. Вокруг очага — зона остеосклероза за счёт периостальных и в меньшей степени эндостальных изменений. Для уточнения характера поражения и более чёткого выявления очага показана КТ. Дифференциальную диагностику при остеоид-остеоме проводят с костным абсцессом Броди • Лечение хирургическое. После радикального удаления, как правило, остеоид-остеома не рецидивирует.
Остеома — одна из наиболее морфологически зрелых доброкачественных опухолей скелета, происходящая из остеобластов. Диагностируют чаще в детском возрасте, иногда бывает случайной рентгенологической находкой • Виды: компактная и губчатая. Губчатая остеома чаще локализуется в трубчатых костях. Компактная остеома может локализоваться в костях свода черепа, придаточных пазухах. Рентгенодиагностика остеом не представляет трудностей. Компактная остеома даёт однородную бесструктурную интенсивную тень. Губчатая остеома трубчатой кости по мере роста смещается в сторону от сустава; на всём протяжении прослеживается истончённый кортикальный слой. Опухоль имеет трабекулярную структуру. Рост опухоли экзофитный • Лечение — удаление опухоли с участком здоровой костной ткани и надкостницей.
Гемангиома — врождённая аномалия, при которой пролиферация клеток эндотелия приводит к образованию скоплений, напоминающих опухоль; из костей наиболее часто поражается позвоночник: в теле 1–2 позвонков выявляют разрастание капилляров или кавернозных полостей с частичной деструкцией • Клиническая картина: незначительные боли, усиливающиеся при надавливании на остистый отросток, движении, длительном сидении или хождении • Рентгенологическое исследование: исчерченность костной ткани, в поздних стадиях — склероз тела позвонка и компрессия • Лечение — разгрузка позвоночника: ношение жёсткого корсета, лучевая терапия, при компрессии спинного мозга — ламинэктомия.
МКБ-10 • D16 Доброкачественное новообразование костей и суставных хрящей
Код вставки на сайт
Опухоли костей доброкачественные
Хондрома — опухоль детского и юношеского возраста. Вовлекаются чаще короткие трубчатые кости кисти и стопы. К хондромам следует относиться как к потенциально злокачественным опухолям. Хондромы разделяют на энхондромы и экхондромы • Энхондрома — опухоль, располагающаяся внутри кости. В центре вздутого одиночного очага — гомогенное просветление неправильной округлой или овальной формы с чёткими контурами. На его однородном фоне обнаруживают единичные тени очагов обызвествления хряща •
Экхондрома — опухоль, исходящая из кости и растущая в сторону мягких тканей. На фоне уплотнения мягких тканей выявляют участки обызвествления различных размеров и интенсивности. Границы опухоли и её основание обнаруживают с трудом • Клиническая картина. Чаще поражаются фаланги пальцев кисти и стопы, плюсневые, предплюсневые и пястные кости, реже — бедренные и плечевые кости. Характерны постепенно развивающаяся припухлость, при близком расположении к суставу — артралгии, явления синовита. Энхондрома может трансформироваться в хондросаркому: при этом ускоряется рост опухоли, появляются боли, возникают участки обызвествления опухоли и накопление изотопа при сцинтиграфии. Для уточнения диагноза показана биопсия опухоли • Лечение хондром только хирургическое — экскохлеация опухоли, резекция кости с костной пластикой. При подозрении на малигнизацию — сегментарная резекция поражённой кости.
Хондробластома — редкая опухоль, составляет 1–1,8% первичных опухолей кости (10% всех опухолей скелета). Возникает преимущественно в детском и юношеском возрасте. Излюбленная локализация — длинные трубчатые кости. Поражает эпифизы и метафизы (проксимальный и дистальный отделы бедренной кости, проксимальные отделы большеберцовой и плечевой костей), реже — кости таза и лопатки • Клиническая картина. Превалирует боль, отмечается небольшая припухлость, иногда ограничение движений в суставе и гипотрофия мышц • Диагностика. Рентгенологически определяют неоднородный очаг деструкции округлой или овальной формы. Дифференциальную диагностику хондробластомы проводят с солитарной энхондромой и литической формой остеобластокластомы • Лечение хондробластомы хирургическое (кюретаж), однако, учитывая возможность малигнизации, рекомендуют резекцию кости.
Хондромиксоидная фиброма — безболезненная доброкачественная опухоль. Её метафизарное эксцентрическое расположение в длинной трубчатой кости с истончением и вздутием кортикального слоя напоминает хондробластому. Чаще возникает в возрасте до 30 лет • Клинические проявления минимальны; длительное время протекает бессимптомно; выявляют случайно на рентгенограммах в виде очага деструкции, иногда окружённого склеротическим ободком. На фоне очага деструкции видны трабекулярный рисунок и петрификаты • Лечение — оперативное (экскохлеация опухоли с последующим замещением дефекта кости трансплантатом).
Остеохондрома — встречается часто • Локализация: преимущественно в длинных трубчатых костях (медиальная поверхность проксимального метафиза плечевой, дистальный метафиз бедренной, проксимальный метафиз большеберцовой костей) • Рентгенологическое исследование. Опухоль представлена в виде дополнительной тени, соединённой с костью ножкой, реже широким основанием. Контуры бугристые, неровные. При больших размерах опухоли обнаруживают выраженную деформацию соседних костей • Дифференциальная диагностика — с одиночными и множественными костно-хрящевыми экзостозами. Остеохондрома может малигнизироваться • Лечение — хирургическое.
Остеобластокластома (гигантоклеточная опухоль) возникает в молодом возрасте (у лиц моложе 30 лет), поражает как эпифиз, так и метафиз длинных трубчатых костей • Патоморфология: наряду с одноядерными овальными клетками типа остеобластов обнаруживают многоядерные крупные гигантские клетки типа остеокластов • Формы: литическая, активно-кистозная и пассивно-кистозная • Клиническая картина: боль в области поражения, иногда — гиперемия кожи, деформация кости, возможны патологические переломы • Рентгенологическое исследование. Опухоль имеет вид овального очага просветления. Важным рентгенологическим признаком всех форм остеобластокластомы, отличающим её от туберкулёзных поражений кости, служит отсутствие остеопороза • Дифференциальная диагностика: исследует исключить дисплазии (хондрома, хондробластома, фиброзная дисплазия и др.) • Лечение остеобластокластом хирургическое. Щадящая резекция кости с удалением опухоли и одномоментной костной пластикой (ауто-, гомотрансплантаты либо замещение метилметакрилом) — метод выбора. При поражении опухолью позвоночника применяют лучевую терапию.
Остеоид-остеома. Одни авторы рассматривают остеоид-остеому как хронический очагово-некротический негнойный остеомиелит, другие относят остеоид-остеому к опухолям • Частота. Остеоид-остеому выявляют у лиц молодого возраста (11–20 лет), мужчины болеют в 2 раза чаще. Обычно остеоид-остеома — солитарная опухоль, локализующаяся в любом отделе скелета (чаще в длинных трубчатых костях). На первом месте по частоте поражения стоит бедренная кость, затем большеберцовая и плечевая кости • Клиническая картина. Боли, особенно по ночам, локализованные, усиливающиеся при надавливании на очаг. Кожные покровы без изменений. При локализации опухоли на нижних конечностях — хромота. Рентгенографически выявляют очаг деструкции костной ткани овальной формы с чёткими контурами. Вокруг очага — зона остеосклероза за счёт периостальных и в меньшей степени эндостальных изменений. Для уточнения характера поражения и более чёткого выявления очага показана КТ. Дифференциальную диагностику при остеоид-остеоме проводят с костным абсцессом Броди • Лечение хирургическое. После радикального удаления, как правило, остеоид-остеома не рецидивирует.
Остеома — одна из наиболее морфологически зрелых доброкачественных опухолей скелета, происходящая из остеобластов. Диагностируют чаще в детском возрасте, иногда бывает случайной рентгенологической находкой • Виды: компактная и губчатая. Губчатая остеома чаще локализуется в трубчатых костях. Компактная остеома может локализоваться в костях свода черепа, придаточных пазухах. Рентгенодиагностика остеом не представляет трудностей. Компактная остеома даёт однородную бесструктурную интенсивную тень. Губчатая остеома трубчатой кости по мере роста смещается в сторону от сустава; на всём протяжении прослеживается истончённый кортикальный слой. Опухоль имеет трабекулярную структуру. Рост опухоли экзофитный • Лечение — удаление опухоли с участком здоровой костной ткани и надкостницей.
Гемангиома — врождённая аномалия, при которой пролиферация клеток эндотелия приводит к образованию скоплений, напоминающих опухоль; из костей наиболее часто поражается позвоночник: в теле 1–2 позвонков выявляют разрастание капилляров или кавернозных полостей с частичной деструкцией • Клиническая картина: незначительные боли, усиливающиеся при надавливании на остистый отросток, движении, длительном сидении или хождении • Рентгенологическое исследование: исчерченность костной ткани, в поздних стадиях — склероз тела позвонка и компрессия • Лечение — разгрузка позвоночника: ношение жёсткого корсета, лучевая терапия, при компрессии спинного мозга — ламинэктомия.
МКБ-10 • D16 Доброкачественное новообразование костей и суставных хрящей
Литическая деструкция кости что это
Периапикальные деструктивные процессы являются осложнением кариозного поражения зубов и относятся к числу наиболее частых патологических изменений в челюстных костях [1, 2, 3]. Из числа периапикальных деструктивных изменений наиболее часто встречаются апикальные гранулемы (от 69,7 % до 94,0 %) и корневые кисты (от 6,0 % до 25,9 %) [6, 7]. Клинико-рентгенологические проявления одонтогенных кист челюстей имеют характерные особенности и не вызывают особых затрудений в диагностике. Вместе с тем, встречаются публикации, освещающие трудности, которые возникают в ряде случаев при дифференциальной диагностике одонтогенных воспалительных кист. Далеко не всегда деструктивные изменения в периапикальной зоне имеют достаточно четкие клинические проявления [5]. В литературе вопросы дифференциальной диагностики кист челюстей и опухолей обсуждаются постоянно. Однако в них слабо освещены данные о степени соответствия рентгенологической и макроскопической картин этих заболеваний и, следовательно, оптимальной схемы рентгенологической диагностики [4, 8].
Оценить клинико-рентгенологические исследования у больных с деструктивными процессами периапикальных тканей в верхней челюсти.
Материалы и методы исследования
Проведено клинико-рентгенологическое обследование больных с хроническими формами периодонтитов, осложненными деструктивными процессами в периапикальных тканях (гранулема, кистогранулема, радикулярная киста), преимущественно в области фронтальной группы зубов и премоляров. Большинство обследуемых больных (68,9 %) с хроническими деструктивными процессами в периапикальных тканях были в возрасте от 21 до 40 лет, среди которых превалировали женщины. Это свидетельствует о том, что женщины имеют больше мотиваций для сохранения зубов и дают согласие на оперативное лечение данной патологии. Среди обследованных больных практически здоровыми были 64 (55,2 %) пациента, различные заболевания внутренних органов выявлены у 52 (44,8 %). Наиболее часто встречались заболевания желудочно-кишечного тракта, дыхательной системы и другие.
Рентгенологическое обследование проводилось при первичном обращении больных в клинику (внутриротовые, ортопантомограмма, прямые и боковые панорамные рентгенограммы с прямым увеличением изображения). Ортопантомограмма производилась на ортопантомографе Кранекс D2 (фирма «Соредекс», Финляндия) или «Планмека 2002 ЕС пролайн» (Финляндия) при условиях 60-75 кВ, 7 mА, выдержка 10 сек. Периапикальная рентгенография проводилась на дентальном рентгеновском аппарате 5D2, прямые и боковые панорамные рентгенограммы с прямым увеличением изображения – с аппарата «Статус-икс» при условиях 55 кВ, 7 mА, выдержка 0,1-0,6 сек.
Результаты исследования и их обсуждение
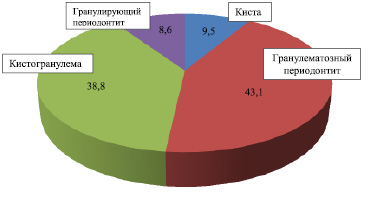
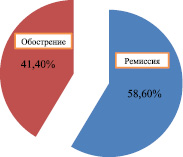
Из наблюдаемых нами больных у 10 (8,6 %) установлен хронический гранулирующий периодонтит, у 50 (43,1 %) – гранулематозный периодонтит, у 45 (38,8 %) – кистогранулема и у 11 (9,5 %)– киста (рис. 1). Клиническое течение хронических периодонтитов, осложненных периапикальными деструктивными процессами, зависели от стадии течения воспалительного процесса. Из пациентов, обратившихся в клинику по поводу хронических периодонтитов, осложненных периапикальными деструктивными процессами, у 58,6 % человек отмечалась ремиссия, у 41,4 % в стадии обострении хронического воспалительного процесса в периапикальных тканях (рис. 2). Жалобы больных в основном сводились к незначительным периодически ноющим болям в области кариозного или ранее запломбированного зуба. А 53 % пациентов жаловались на наличие свищей на слизистой оболочке на проекции «причинных» зубов.
При внешнем осмотре у больных каких-либо изменения в челюстно-лицевой области не были выявлены. В полости рта у пациентов обнаружены зубы с различными формами хронического периодонтита. Перкуссия зубов, имеющих периапикалъные деструктивные процессы, были слегка болезненными. Деформация альвеолярного отростка отмечалась у 9 пациентов данной клинической группы и имела вид гладкого выпячивания. Слизистая над участком выпячивания, как правило, была истончена, но в цвете не изменена. В зависимости от локализации деструктивного процесса отмечалась болезненность при пальпации альвеолярного отростка. Особенно выражена она была во фронтальной области верхней челюсти. Характерным является то, что при пальпации у 54,5 % пациентов отмечалась болезненность в том случае, когда патологический очаг локализовался на верхней челюсти в области одного – двух зубов. Когда в процесс было вовлечено больше двух зубов, при пальпации обнаруживалась безболезненная деформация альвеолярного отростка верхней челюсти.
Если в области верхней челюсти почти всегда можно было определить наличие деформации, то на нижней челюсти этот диагностический признак присутствовал только при локализации очагов во фронтальном отделе. В тех случаях, когда поражена была область расположения премоляров, даже при наличии деформации пальпация была безболезненной, так как постоянный отток осуществлялся через свищевые ходы. Это объясняется анатомическими особенностями строения верхней и нижней челюсти, верхней челюсти кортикальная пластинка тоньше, чем на нижней челюсти.
При сопоставлении клинических признаков рентгенологических показателей периапикальных деструктивных процессов и данных, полученных по ходу операции, выявлено, что болезненность при пальпации пораженного участка кости была выражена только в тех случаях, когда имелся дефект наружной или внутренней замыкающих пластинок челюстей. То же можно отнести к прозрачности и четкости тени, которая находится в прямой зависимости от локализации очага. При поражении наружной или внутренней кортикальных пластинок четкость и прозрачность тени более выражена, особенно в центре очага деструкции. Клинически это проявляется в виде деформации альвеолярного отростка не только с вестибулярной, но и с небной стороны, а на нижней челюсти – и с язычной стороны.
Рис. 1. Распределение больных по характеру периапикальных деструктивных процессов
Рис. 2. Характер воспалительного процесса в периапикальных тканях у пациентов с различными периодами хронического периодонтита
Следует подчеркнуть клинические ситуации, когда пациенты отмечали наличие округлого выпячивания в области переходной складки в области проекции верхушек корней, а при рентгенологическом исследовании обнаруживалась незначительная нечеткость костной структуры. При этом во время операции определялось, что поражение не локализуется в губчатой кости, и не разрушает замыкающих пластинок челюстей, а прорастает под надкостницу. Такая клиническая картина, была характерна для верхней челюсти, которая обусловлена анатомическими особенностями и чаще встречалась в области премоляров.
При локализации периапикальных деструктивных процессов в виде кист челюстей во фронтальной отделе в области 1.2,1.1,2.1,2.2 зубов с прорастанием в полость носа, на рентгенограммах отмечалось утолщение слизистой нижней носовой раковины. В таких случаях пациенты жаловались на заложенность носа на пораженной стороне, где обнаружен патологический процесс. Анализ результатов клинико-рентгенологических исследований показал, что у больных с хроническими периодонтитами были выявлены периапикальные деструктивные процессы на верхней челюсти. Диагностика этих процессов стало возможным на основании рентгенологического исследования. Периапикальные деструктивные процессы преимущественно (у 74,7 %) локализовались в области верхних резцов и клыков, реже (у 25,3 %) – в области верхних премоляров.
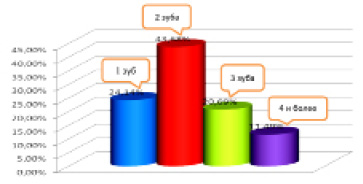
В зависимости от объема поражения костной ткани при периапикальных деструктивных процессах в патологический процесс были вовлечены корни от одного до 4 и более зубов, преимущественно двух зубов (рис. 3). Рентгенологически периапикальные деструктивные очаги в верхнечелюстной кости имели различия в зависимости от «причинного» зуба, от которого исходит патологический процесс. Так, в области резцов и клыков они имели или округлую форму с четкими контурами (28,7 %), или неправильно округлую форму с нечеткими границами (у 32,2 %). Являлось характерным то, что у всех зубов, тесно контактирующих с зоной деструкции кости, периодонтальные щели исчезали полностью или частично на уровне верхушек корней зубов.
Рис. 3. Количество зубов, вовлеченных в периапикальный деструктивный процесс на верхней челюсти
Результаты рентгенологических исследований не выявили достоверной взаимосвязи между размерами и формами периапикальных очагов деструкции костной ткани. Установлено, что овальные очаги, как правило, имели большую протяженность и располагаются на уровне корней нескольких зубов. В большинстве случаев (89,7 %) объем деструкции периапикальных костных тканей в диаметре был от 0,5 до 1,0 см. Как утверждалось рентгенологическая картина околокорневых кист достоверна только при определенных условиях. В качестве достоверных признаков кист принимались смещение полостью корней соседних зубов и границ верхнечелюстной пазух, а также распределение выведенного за верхушку пломбировочного материала, характерное для его поведения в жидкости. Размеры полости, расцененные как кисты, имели размеры от 1 см до 5 см и более. Кистозные полости имели самую различную форму: округлую с четкими границами, неправильную с нечеткими границами, овальную с четкими границами и овально вытянутую вдоль челюсти.
Измерение размеров очага поражения костной ткани производили с помощью разработанного нами кронциркуля. При этом если полость имела правильно округлую форму, то ее размеры определяли по диаметру в горизонтальных и вертикальных направлениях. Если форма тени была близка к эллипсу или неправильной окружности, измерения в ране проводились по тем же параметрам с помощью разработанного нами устройство. На основании полученных данных проводили сопоставления размеров по рентгенограммам и данным, полученным в ходе операции. Результаты исследований подтвердили, что рентгенологические данные достоверно не соответствуют показателям деструкции кости в периапикальных тканях, полученных во время операции. Наиболее часто дефекты костной ткани, обнаруженные во время операции были размерами до 1,5 см как по горизонтали, так по вертикали. Если размеры костных дефектов на рентгенологическом изображении были в пределах от 3 до 3,5 см, то они чаще совпадали с клиническими данными.
Периапикальные деструктивные процессы в большинстве случаев диагностировались по результатам рентгенологического исследования, проводимого чаще по поводу другой патологии, так как клиническая картина при данной стадии воспалительного процесса не имела характерной симптоматики. Однако обнаружено, что чем ближе очаг локализуется к кортикальной пластинке, тем больше клинических и рентгенологических признаков
Расхождение рентгенологических и клинических данных чаще имело место при рентгенологических размерах дефекта до 3 см. Обнаруженные различия обусловлены параллаксом рентгеновского изображения, сопутствующим любой близкофокусной съемке, произведенного с режимом рентгеновского луча. По рентгенологическим проявлениям эти очаги деструкции мало отличались от тех, которые были расценены как киста. Часть их имела неправильно округлую форму и четкие контуры, но размеры у очагов были несколько меньшими.