Лка в кардиологии что
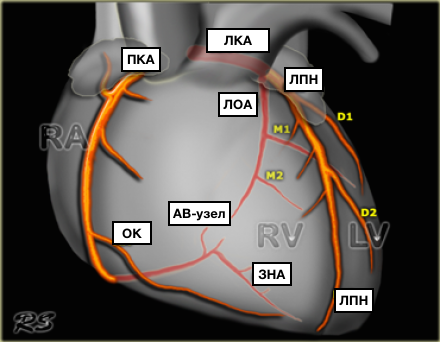
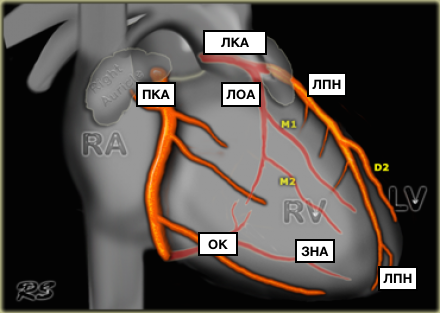
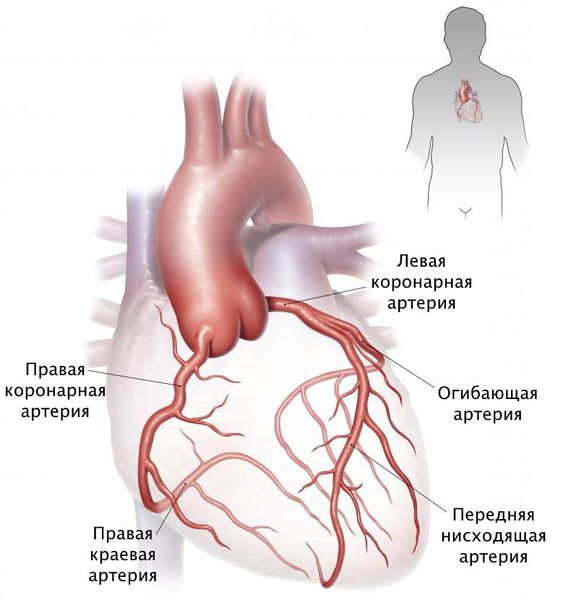
Артерии и вены сердца (ангиография, КТ).
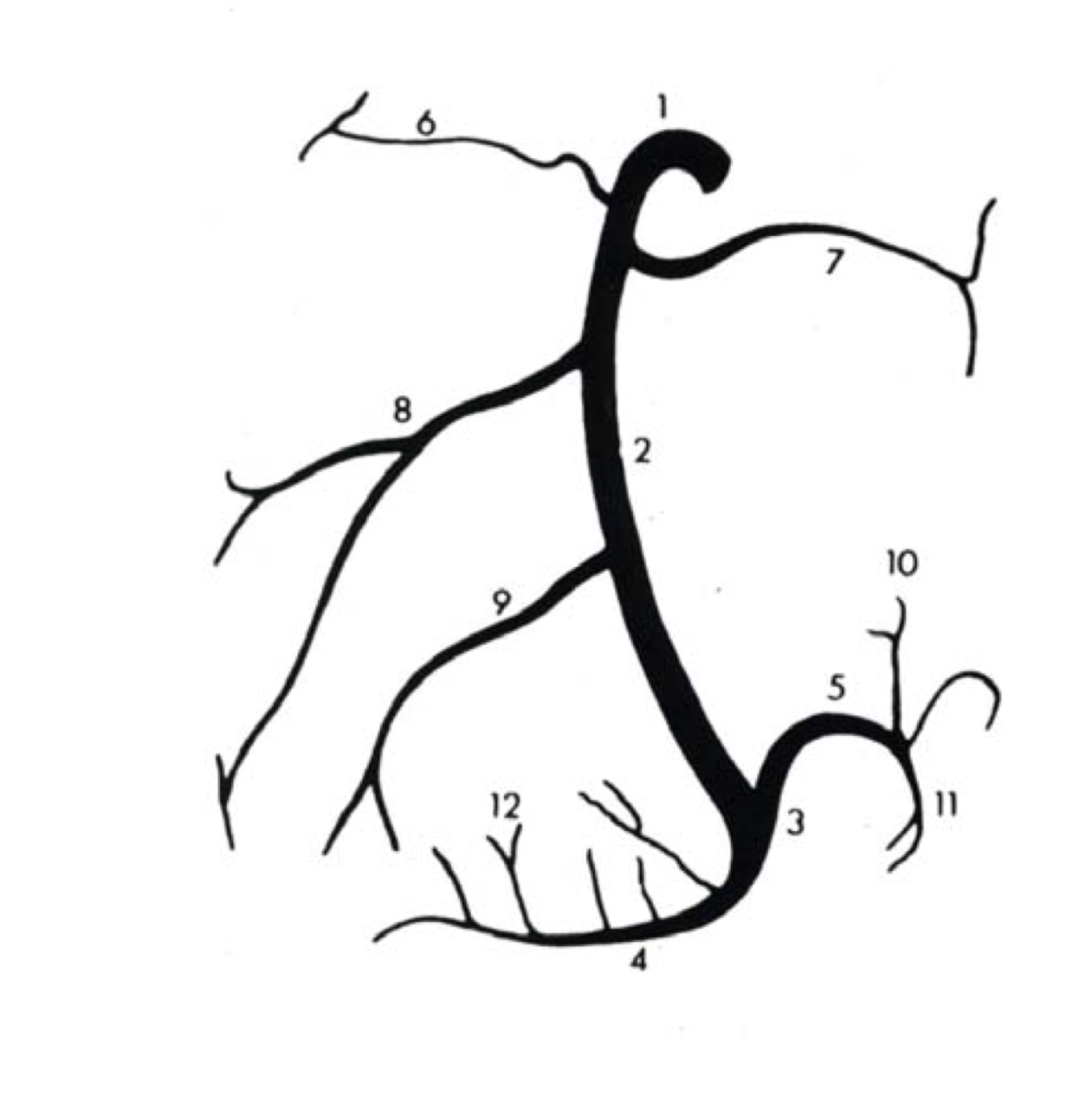
Представлены коронарные артерии в латеральной проекции.
Анатомия коронарных артерий используемая при ангиографии.
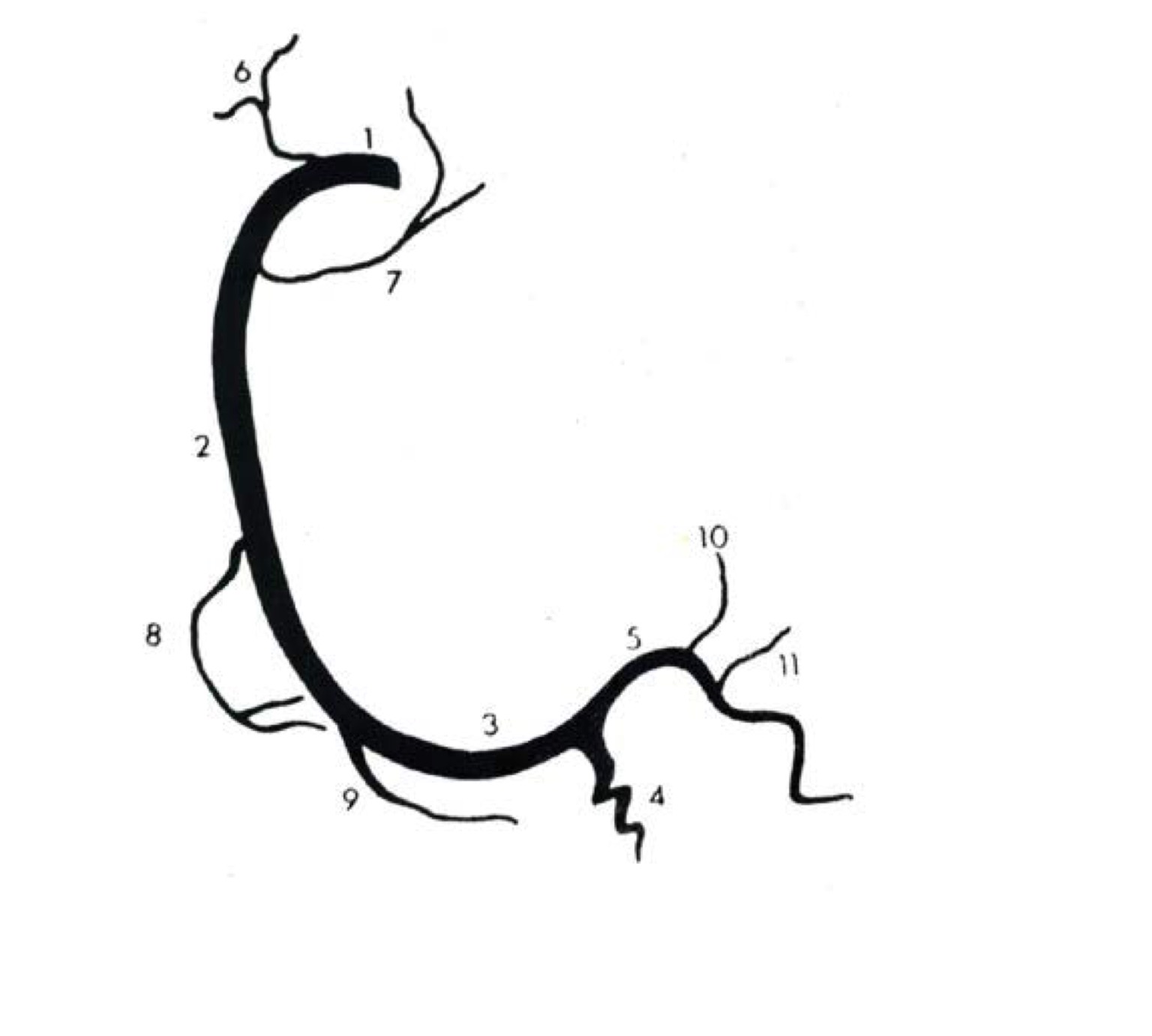
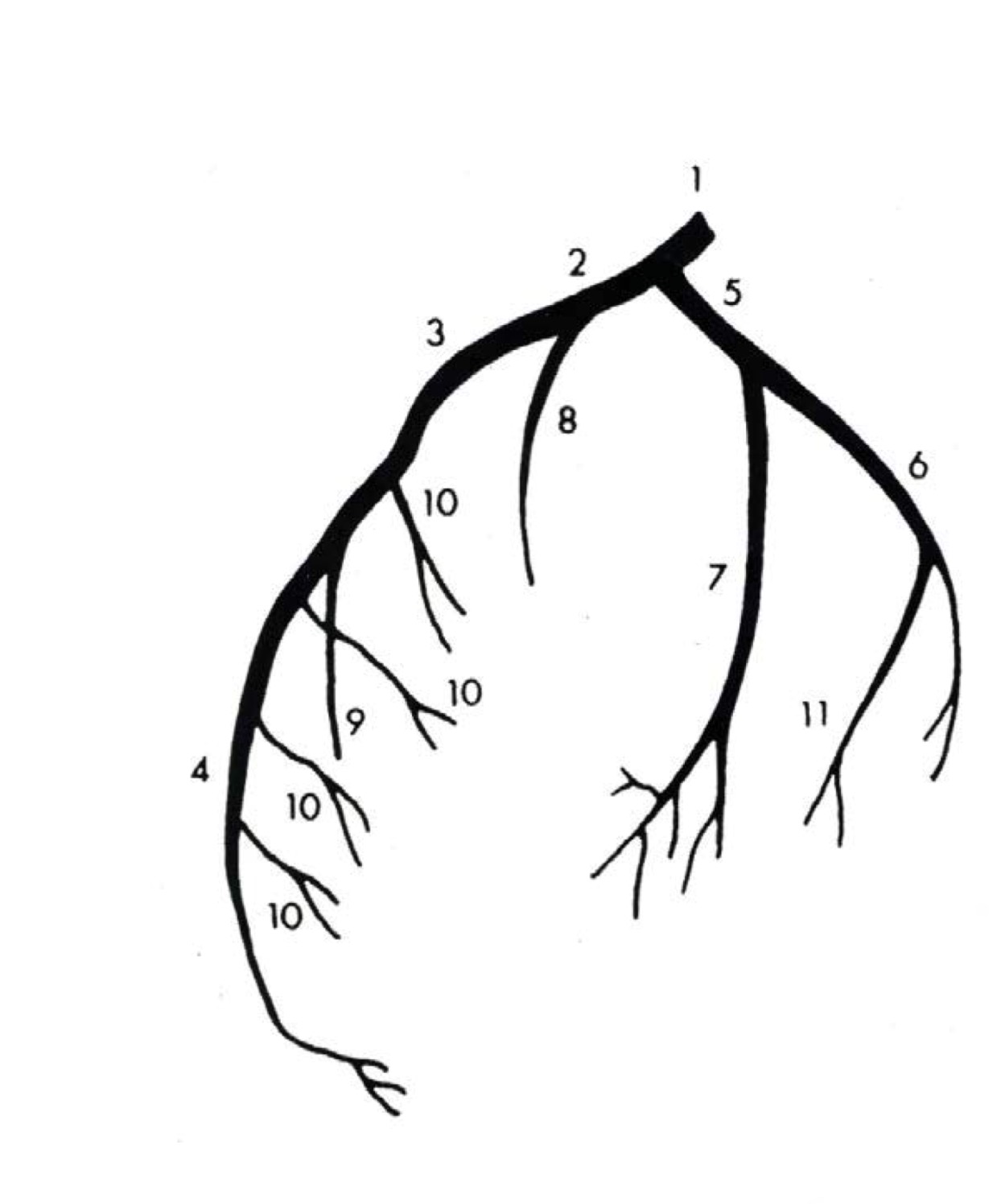
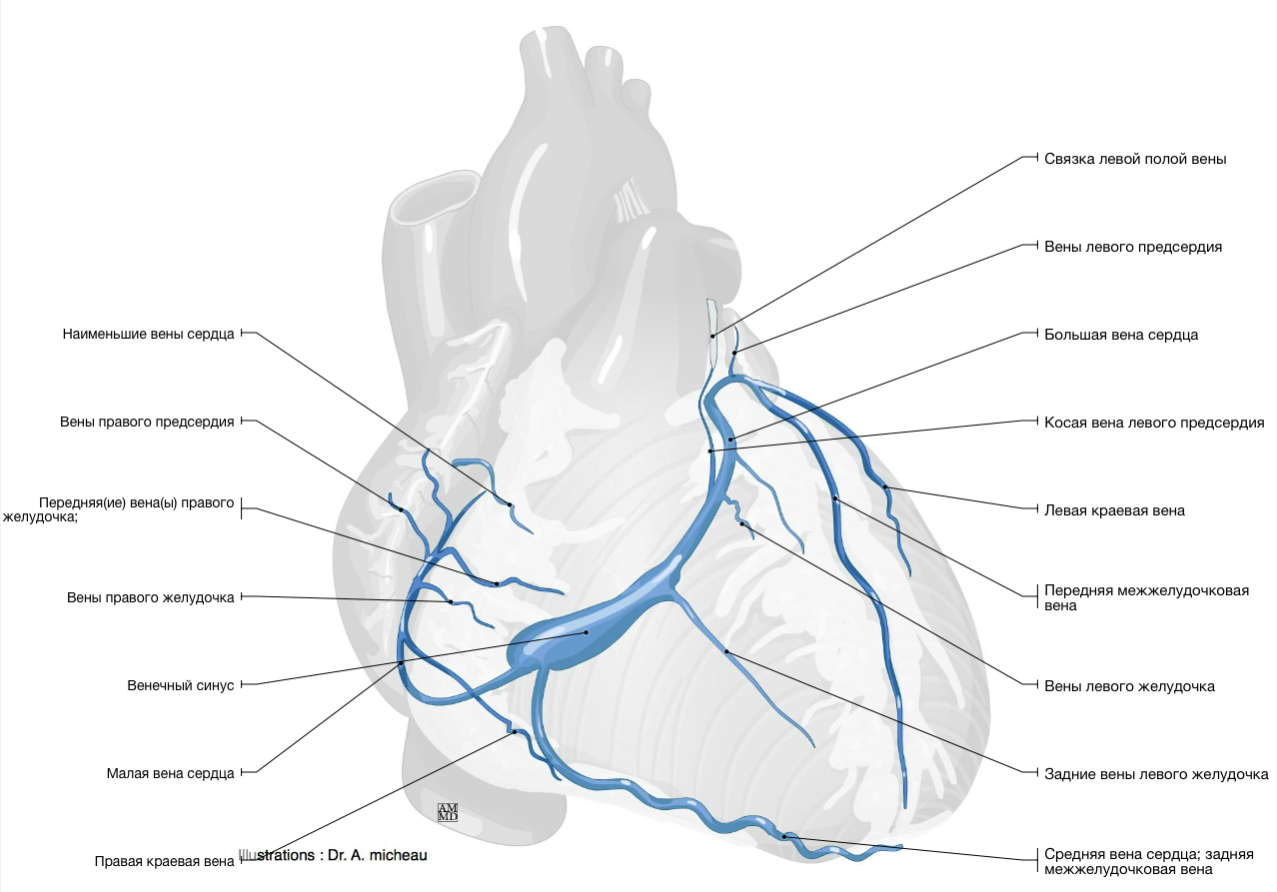
Вены сердца
Вены сердца открываются не в полые вены, а непосредственно в полость сердца. Они начинаются в виде сетей, располагающихся в различных слоях его стенки. Венозное русло значительно преобладает над артериальным.
Венозный отток идет по трем путям: в венечный синус, sinus coronarius; в передние вены сердца; в малые вены Тебезия [Thebesian], впадающие непосредственно в правый отдел сердца.
Венечный синус, sinus coronarius лежит сзади, в венечной борозде, и открывается в правое предсердие несколько ниже ствола нижней полой вены.
В венечный синус приносят кровь большая вена сердца, v. cordis magna, которая собирает кровь от передней поверхности обоих желудочков. Сначала она располагается в передней межжелудоч-ковой борозде, рядом с ramus interventricularis anterior левой венечной артерии, затем уходит под левое ушко и переходит на заднюю поверхность, где впадает (продолжается) в венечный синус.
Средняя вена сердца, v. cordis media, из задней межжелудочковой борозды переходит в венечную борозду и впадает в венечный синус справа. Кроме этих крупных вен, в венечный синус впадают малая вена сердца, v. cordis parva, задняя вена левого желудочка, v. posterior ventriculi sinistri, и косая вена левого предсердия, v. obliqua atrii sinistra [Marshall].
Передние вены сердца, vv. cordis anteriores, несут кровь от верхнего отдела передней стенки правого желудочка и впадают в правое предсердие.
Малые вены, vv. cordis minimae, собирают кровь в глубине стенок сердца и через множество отверстий впадают непосредственно в правое предсердие.
Что такое стеноз коронарных артерий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тарасовой Анастасии Николаевны, кардиолога со стажем в 15 лет.
Определение болезни. Причины заболевания
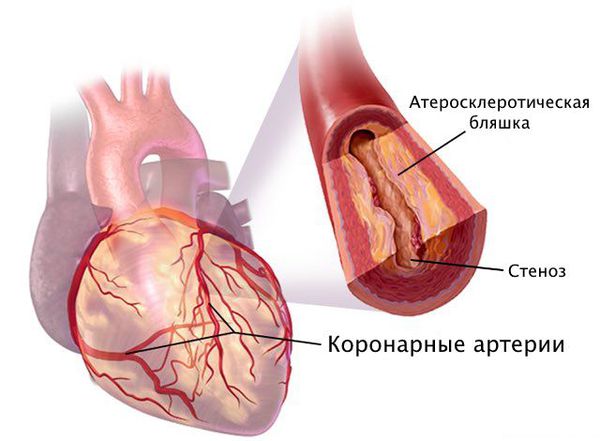
Стеноз коронарных артерий — это стойкое сужение просвета сосудов, по которым к сердцу поступает кислород и питательные вещества, необходимые для его нормальной работы. При сужении этих артерий сердце продолжает работать в обычном режиме, но постепенно перестаёт справляться со своими функциями в полной мере, из-за чего начинает страдать весь организм: нарушается объём циркулирующей крови, состояние сосудов и внутренних органов.
К основным причинам сужения сердечных артерий относятся:
Р едкие причины сужения сердечных артерий:
К факторам риска относятся:
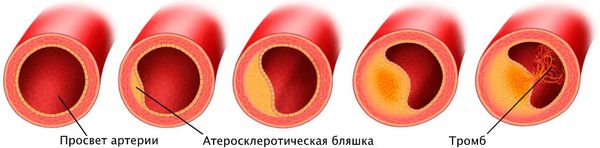
Наиболее частая причина стеноза — атеросклероз. С возрастом холестериновые бляшки прикрепляются к внутренней стенке сосуда, увеличиваются и значительно сужают его просвет, тем самым затрудняя движение крови.
Симптомы стеноза коронарных артерий
Болезнь часто проявляет себя не сразу, так как развивается стеноз довольно медленно и долго — десятки лет.
На ранних этапах симптоматика размытая. Нередко признаки болезни проявляются только во время физических нагрузок. В таком случае присутствует:
При развитии хронической сердечной недостаточности к этим симптомам присоединяется отёк ног.
При прогрессировании стеноза происходит полное закупоривание артерии, вызывая некроз сердечной мышцы, т. е. гибель отдельных участков сердца. Это приводит к инфаркту миокарда и острой сердечной недостаточности. В таком случае загрудинная боль становится ещё сильнее, артериальное давление падает ниже 90 мм рт. ст. или на 30 мм рт. ст. ниже нормы, пациента «бросает в пот», ему не хватает воздуха, возникает слабость, тревога, нарушается сердечный ритм. Возможна потеря сознания вплоть до смертельных исходов. Эти симптомы могут наступить молниеносно или развиваться в течение нескольких часов или дней.
Почему признаки стеноза чаще проявляется только при физической нагрузке?
Дело в том, что при хронической ишемии сердца, которая развивается на фоне стеноза, организм начинает активно использовать компенсаторные механизмы: в кровотоке возникают обходные пути, которые без определённой физической нагрузки полностью или частично сглаживают проявления стеноза.
Патогенез стеноза коронарных артерий
Патогенез стеноза при атеросклерозе связан с атеросклеротической бляшкой. Её увеличение уменьшает просвет артерии и снижает кровоснабжение сердца.
Поражение сердечных сосудов при атеросклерозе начинается с повреждения сосудистой стенки и увеличения концентрации в крови «плохого» холестерина — липопротеинов низкой плотности. Эти причины приводят к скоплению липопротеинов в области трещины стенки сосуда. Сливаясь между собой, они срастаются слоем соединительной ткани.
Выделяют три стадии развития атеросклероза:
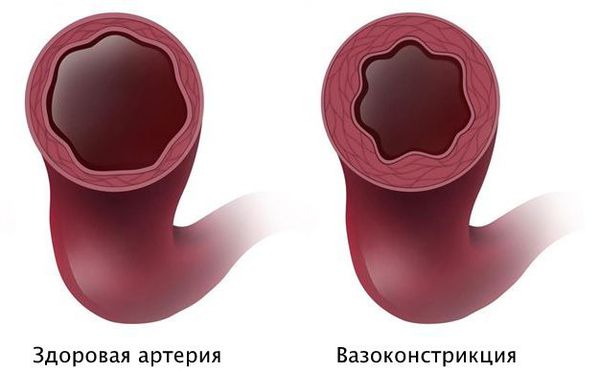
Вероятно, атеросклероз нарушает функциональное состояние артерий или вызывает склеивание тромбоцитов с выделением тромбоксана, который способствует вазоспазму — непроизвольному сокращению мышечного слоя артерии.
В то же время, при атеросклерозе без признаков стеноза вазоспазм может привести к значимому снижению кровотока. Кроме того, вазоспазм бывает причиной тяжёлых аритмий у людей с неизменёнными коронарными артериями.
Патогенез стеноза при спазме коронарных артерий связан с повышенной склонностью к вазоконстрикции — сужению просвета из-за временного гипертонуса сосудистой стенки. Возникающий вазоспазм способствует локальному склеиванию тромбоцитов и развитию инфаркта миокарда.
Короткий интенсивный спазм артерии может быть сле дствием дисфункции эндотелия, когда внутренняя оболочка сосуда не может нормально выполнять свои функции.
К другим факторами развития спазма относят:
Классификация и стадии развития стеноза коронарных артерий
Стенозы коронарных артерий различают по локализации и степени сужения.
По локализации выделяют:
По степени сужения артерий различают:
Осложнения стеноза коронарных артерий
Сужение сердечных артерий может проявиться в виде стабильной/нестабильной стенокардии или безболевой ишемии миокарда — гипоксии сердца. Без адекватного лечения стеноз может вызвать инфаркт миокарда и острую сердечную недостаточность с летальным исходом.
Стенокардия — это приступы боли или сдавления за грудиной с иррадиацией в область челюсти, шеи, левой руки, предплечья и живота. Этот приступ провоцируют:
Безболевая ишемия миокарда проявляется в виде сильной утомляемости и одышки. Иногда провоцирует развитие сердечной недостаточности. В патогенезе такой ишемии не исключена роль генетической недостаточности рецепторов восприятия боли — ноцицепторов.
Нестабильная стенокардия включает в себя:
Вазоспастическая спонтанная стенокардия возникает из-за спазма коронарных артерий, чаще в состоянии покоя. Как правило, вазоспазм развивается в поражённых, суженных атеросклерозом артериях в связи с их повышенной чувствительности к сосудосуживающим воздействиям. При этом на ЭКГ не появляются признаки инфаркта миокарда, хотя клинические проявления этой болезни схожи с симптомами такой стенокардии.
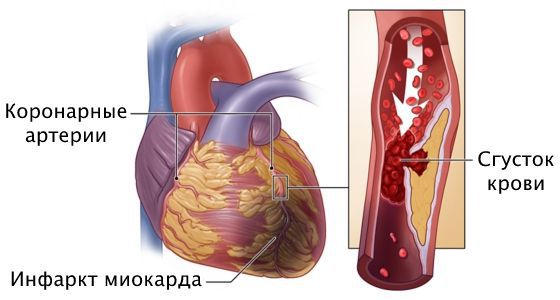
Инфаркт миокарда — это омертвение участка сердечной мышцы из-за острого нарушения кровоснабжения. При развитии этого осложнения самочувствие человека резко ухудшается, загрудинная боль усиливается, длится 20 минут и больше, возникает одышка, падает артериальное давление, проступает холодный пот, нарушается сердечный ритм, кожа бледнеет, человек может потерять сознание. Требуется экстренная госпитализация в отделение реанимации или кардиологии. Промедление чревато летальным исходом.
Причина инфаркта — стремительная закупорка сердечной артерии. Этому событию предшествует атеросклероз с вазоспазмом, тромбоз, эмболии или воспаление стенок артерий.
Диагностика стеноза коронарных артерий
Во время опроса пациента врач должен обратить внимание на характер и локализацию боли, её провоцирующие факторы, связь с физической нагрузкой, эффективность приёма нитратов для купирования боли и т. д.
Однако зачастую стеноз коронарных артерий протекает бессимптомно и проявляет себя только при остром тромбозе. Поэтому в диагностике болезни важны клинические данные и инструментальные методы исследования:
Перед коронарографией обязательно проводятся нагрузочные тесты и стресс-ЭхоКГ. Они помогаю определить, нужна пациенту эта процедура или нет.
Нагрузочные тесты включают велоэргометрию и тредмил-тест. Они представляют собой запись ЭКГ во время бега на беговой дорожке или езды на велотренажёре. Это позволяет оценить изменения ЭКГ на фоне физической нагрузки.
Стресс-ЭхоКГ — ультразвуковое исследование сердца во время нагрузки: медикаментозной или физической. Медикаментозная нагрузка показана пациентам, которые не могут перенести другой вид нагрузки. Она включает приём специальных препаратов, например добутамина.
Выявить стеноз коронарных артерий также помогают:
При подтверждении ишемии выполняют коронарную ангиографию с возможным стентированием — установкой специального каркаса (стента) в просвет поражённого сосуда.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
Хирургическое лечение включает два основных вида воздействия на стеноз коронарных артерий:
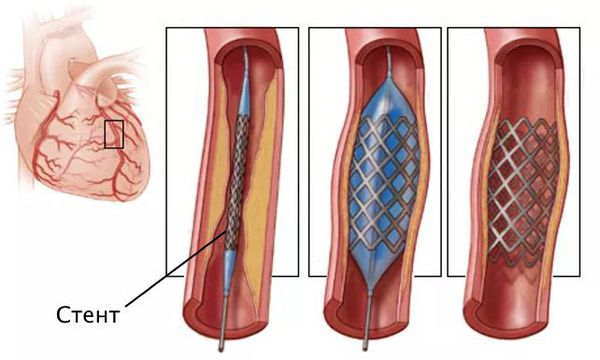
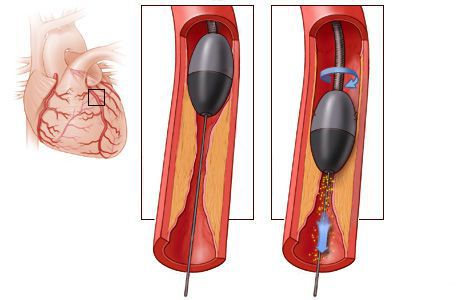
Стентирование предполагает установку стента в суженный сосуд. С тент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
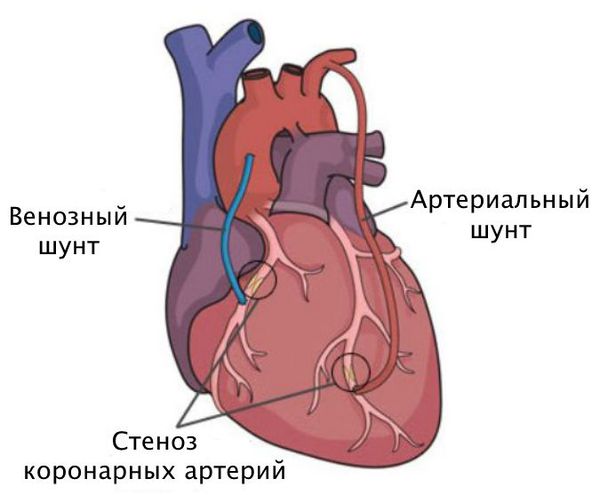
Шунтирование направлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
Прогноз. Профилактика
В основе профилактики лежит комплекс мероприятий по предотвращению сужения коронарных артерий. Это:
Обследование включает общеклинические анализы, исследование липидного профиля, ЭКГ, УЗИ сердца, суточное мониторирование ЭКГ и нагрузочные пробы. При необходимости проводится стресс-ЭхоКГ, МРТ сердца и мультиспиральная КТ коронарных артерий, по показаниям — коронароангиография.
Эндоваскулярное лечение многососудистого поражения венечного русла (клинический пример)
За последнее десятилетие во всем мире выросла доля эндоваскулярных методов лечения ишемической болезни сердца (ИБС). Выбор данной тактики лечения ИБС, в противовес хирургическому лечению, в сочетании с консервативной терапией обусловлен
За последнее десятилетие во всем мире выросла доля эндоваскулярных методов лечения ишемической болезни сердца (ИБС). Выбор данной тактики лечения ИБС, в противовес хирургическому лечению, в сочетании с консервативной терапией обусловлен непосредственной эффективностью и безопасностью эндоваскулярной процедуры, позволяющей добиться адекватного восстановления коронарного кровотока в большинстве случаев.
При атеросклеротическом поражении коронарного русла вид эндоваскулярного вмешательства выбирают на основании рентгенморфологических характеристик поражения венечных сосудов. У пациентов с поражением одного коронарного сосуда основным вмешательством является процедура транслюминальной баллонной ангиопластики (ТЛАП) или стентирования пораженного сегмента коронарной артерии. Операция аортокоронарного шунтирования (АКШ) рекомендуется преимущественно пациентам с поражением ствола ЛКА или пациентам с многососудистым поражением венечного русла. Однако в этом случае при наличии серьезных сопутствующих заболеваний, являющихся противопоказанием к проведению операции АКШ, бывает необходимо проведение эндоваскулярных вмешательств. При выявлении многососудистого поражения коронарных артерий возможно выполнение одномоментной эндоваскулярной процедуры реваскуляризации миокарда на нескольких коронарных сосудах или же выполнение поэтапной эндоваскулярной процедуры.
Увеличивающееся из года в год количество эндоваскулярных вмешательств на коронарных сосудах делает проблему лечения выявленных хронических окклюзий весьма актуальной. Хронически окклюзированные коронарные артерии составляют значительную часть коронарных поражений, выявляемых у пациентов при проведении диагностической коронароангиографии (КАГ) и, в определенной клинической ситуации, требуется проведение реваскуляризации миокарда.
Так, окклюзированные коронарные артерии выявляются примерно у 38% пациентов, а коронарная ангиопластика на хронически окклюзированных коронарных артериях составляет 10–20% всех интервенционных процедур [1, 2, 4].
Выявление полной окклюзии коронарной артерии при КАГ у больных с ИБС может серьезно влиять на выбор дальнейшей лечебной тактики. Хронически окклюзированная коронарная артерия часто является фактором, определяющим выбор специалистов в пользу проведения хирургического лечения, а не эндоваскулярной процедуры.
 |
| Рисунок 2. Хроническая окклюзия ПМЖВ в средней трети и гемодинамически значимый стеноз ОВ в проксимальной трети у пациентки Ш. |
В Научно-практическом центре интервенционной кардиоангиологии (НПЦИК) Департамента здравоохранения г. Москвы при проведении плановой КАГ также довольно часто обнаруживаются полные хронические окклюзии одной, двух или более коронарных артерий.
Соотношение между общим количеством больных, которым в период с октября 1997 г. по декабрь 2002 г. выполнялась в НПЦИК диагностическая КАГ, и числом пациентов, у которых были выявлены одна или более хронически окклюзированные коронарные артерии, представлено на рисунке 1.
Большинство исследователей в своих работах показали, что одной из главных причин, определяющих различия в тактике лечения больных с наличием или отсутствием окклюзии коронарной артерии, является преобладание больных с трехсосудистым поражением коронарного русла. Считается, что наличие перенесенного инфаркта миокарда в области, кровоснабжаемой окклюзированной артерией, может препятствовать проведению более агрессивной процедуры реваскуляризации миокарда [3].
По данным большинства авторов, наличие окклюзии коронарной артерии у больных ИБС может изменить терапевтическую тактику по нескольким причинам.
Как было сказано выше, коронарная ангиопластика хронических окклюзий составляет, по данным разных авторов, 10–20% всех интервенционных процедур [1, 2, 4]. Наряду с этим, эндоваскулярное восстановление просвета коронарной артерии при ее хронической окклюзии часто остается технически сложной задачей.
Реканализация становится более проблематичной при наличии негативных факторов, влияющих на успех процедуры, таких, как старые повреждения, протяженные, ангиографически неблагоприятные окклюзии, наличие мостовых коллатералей.
Проведению эндоваскулярной реваскуляризации при этом типе поражений препятствуют не только технические трудности, связанные с проведением проводников и других устройств, но и повышенный уровень рестеноза в отдаленном периоде [5, 6, 7].
Известно, что частота непосредственного успеха при ангиопластике на хронически окклюзированных артериях ниже, тогда как времени на облучение, использование аппаратуры затрачивается больше и стоимость процедуры выше, чем при ангиопластике у больных со стенотическими поражениями венечного русла [8].
В НПЦИК в период с октября 1997 г. по декабрь 2002 г. проведено 380 попыток механической реканализации хронически окклюзированных коронарных артерий у 375 больных. При этом успех процедуры был достигнут у 253 больных (67,5%), которым было реканализировано 258 сегментов. В 122 случаях (32,5%) процедура реканализации была безуспешной. Проводниковая реканализация и коронарная ангиопластика окклюзированной коронарной артерии выполнялись 107 больным на 107 сегментах; реканализация, ТЛАП и стентирование — 146 больным, которым был реканализирован 151 сегмент.
 |
| Рисунок 3. Хроническая окклюзия ПКА в проксимальной трети у пациентки Ш. |
По результатам исследований, проведенных в НПЦИК, с технической стороны успех процедуры определялся как способность пройти окклюзированный сегмент и проводником, и баллонным катетером и успешно открыть окклюзированную артерию с величиной остаточного стеноза менее 40%.
При этом эффективной процедура считалась, если не было серьезных кардиальных осложнений на госпитальном этапе. Серьезные кардиальные осложнения определялись как случаи смерти, развития острого инфаркта миокарда или необходимость в проведении экстренной процедуры реваскуляризации миокарда.
По нашему мнению, важным в данной клинической ситуации, является проведение обязательного всестороннего контрольного обследования через 6 мес после эндоваскулярного вмешательства, включающего в себя проведение нагрузочных проб и контрольной КАГ для выявления возможного прогрессирования атеросклеротического процесса в коронарных артериях и развития in-stent стеноза.
Мы хотим продемонстрировать целесообразность проведения эндоваскулярных процедур у больной с двумя хронически окклюзированными коронарными артериями и несколькими гемодинамически значимыми стенозами, с высоким риском проведения операции аортокоронарного шунтирования, обусловленным тяжелой сопутствующей патологией.
Больная Ш., 59 лет поступила в мае 2001 г. в НПЦИК для планового обследования с диагнозом ИБС. Стенокардия напряжения III функционального класса (ФК), гипертоническая болезнь II степени, аутоиммунный тиреоидит Хашимото, гипотиреоз на стадии компенсации, ожирение III степени.
При поступлении в стационар пациентка предъявляла жалобы на давящие боли за грудиной при незначительной физической нагрузке и в покое, кратковременный эффект достигался при приеме нитроглицерина.
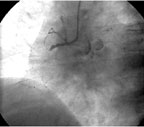
 |
| Рисунок 4. Механическая реканализация, баллонная ангиопластика и стентирование средней трети ПМЖВ и прямое стентирование проксимальной трети ОВ у пациентки Ш. |
Из анамнеза было известно, что больная длительное время отмечает подъемы артериального давления до максимальных цифр 200/120 мм рт. ст. Около 6 лет беспокоят приступы стенокардии напряжения и покоя. Ухудшение самочувствия с 19.04.2001 г., когда при незначительной физической нагрузке стали возникать интенсивные загрудинные боли, с кратковременным эффектом от приема нитратов. Была госпитализирована в НПЦИК с подозрением на прогрессирующую стенокардию для обследования и лечения.
Состояние при поступлении: средней степени тяжести. Пациентка повышенного питания. В легких дыхание везикулярное, хрипов нет, ЧДД 16/мин. Тоны сердца приглушены, ритмичные, шумов нет. ЧСС 74/ мин. АД 140/90 мм рт. ст. Со стороны желудочно-кишечного тракта без патологии. Неврологический статус без особенностей.
В биохимических анализах крови у пациентки обращала на себя внимание гиперхолестеринемия — 6,7 ммоль/л.
На ЭКГ: ритм синусовый, нарушение кровоснабжения передне-перегородочно-верхушечно-боковой области левого желудочка, Т(-)III, aVF, V1 — V5.
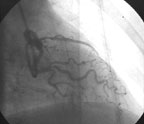
 |
| Рисунок 5. Механическая реканализация, ТЛАП и стентирование проксимальной трети ПКА, ТЛАП дистальной трети ПКА у пациентки Ш. |
При проведении суточного мониторирования ЭКГ было выявлено два эпизода депрессии сегмента S-T по 1 каналу до 2 мм, связанных с болевыми ощущениями.
По данным велоэргометрической пробы, на фоне отмены за 1 сут до исследования антиангинальной и гипотензивной терапии результат расценен как положительный: на нагрузке
75 Вт/мин появились типичные ангинозные боли без изменений на ЭКГ. Толерантность к нагрузке низкая.
Учитывая данные клинического течения основного заболевания, жалобы при поступлении в стационар, а также данные инструментальных методов обследования, пациентке было решено провести диагностическую вентрикулографию и коронароангиографию с целью выявления поражения коронарного русла и выработки дальнейшей тактики лечения основного заболевания. Вентрикулография: КДО — 91,3 мл, КСО — 21,2 мл,
Пациентке были выполнены механическая реканализация, баллонная ангиопластика и стентирование средней трети ПМЖВ (баллонная дилятация U-Pass 2 x 20, 17 атм 120 с — три дилятации давлением 14, 17, 12 атм по 120 с и установка стента Bx Velocity 2,5 х 23 мм, 13 атм, 45 с), прямое стентирование проксимальной трети ОВ (стентом Bx Velocity 3,5 х 8мм, 14 атм, 45 с) (рис. 4), проведена механическая реканализация, ТЛАП и стентирование проксимальной трети ПКА (баллон Raptor 2,5 х 15, 18 атм, 120 с, установка стента Multilink Tetra 3,5 х 13, 12 атм, 45 с, с последующей оптимизацией просвета сосуда в проксимальных и дистальных сегментах стента доставочным баллоном под давлением 12 атм по 120 с) и ТЛАП дистальной трети ПКА — баллонная дилятация (баллон Raptor 2,5 х 18, 15 атм, 150 с) (рис. 5).
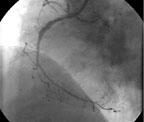
 |
| Рисунок 6. Выявленный через 6 месяцев после эндоваскулярного лечения in-stent стеноз ПМЖВ и ОВ у пациентки Ш. |
После механической реканализации, ТЛАП и стентирования ПКА и ПМЖВ — определялся кровоток TIMI 3, диффузные изменения без резких стенозов.
С целью оценки отдаленного результата процедуры стентирования при выявленных хронических окклюзиях коронарных артерий пациентка Ш. была вновь обследована. При поступлении в стационар — жалобы на редкие приступы болей за грудиной при физической нагрузке.
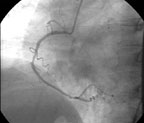 |
| Рисунок 7. Удовлетворительный среднеотдаленный результат механической реканализации, ТЛАП и стентирования проксимальной трети ПКА |
В биохимических анализах крови выявлены гиперхолестеринемия, гипертриглицеридемия: холестерол 7,4 ммоль/л, триглицериды 2,8 ммоль/л.
При обследовании — на ЭКГ: ритм синусовый, правильный, ЧСС 68/мин, отрицательные зубцы Т в грудных отведениях.
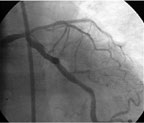 |
| Рисунок 8. Процедура ангиопластики in-stent стеноза среднего сегмента ПМЖВ на нескольких уровнях (в устье ПМЖВ и после отхождения диагональной ветви), процедура баллонной ангиопластики in-stent стеноза ОВ |
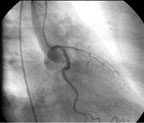
С целью оценки результатов ТЛАП in-stent стенозов ПМЖВ и ОВ через 6 мес после проведения эндоваскулярного вмешательства пациентке была вновь проведена диагностическая коронароангиография. Эффективность ТЛАП in-stent стенозов была подтверждена (рис. 9).
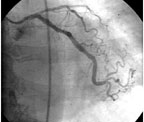 |
| Рисунок 9. Отдаленные ангиографические результаты ТЛАП in-stent стенозов ПМЖВ и ОВ у пациентки Ш. |
Таким образом, на данном клиническом примере показано, что эндоваскулярные процедуры при многососудистом поражении венечного русла являются альтернативой аортокоронарного шунтирования у больных с тяжелыми сопутствующими заболеваниями. Кроме этого, применение интервенционных методов лечения ИБС эффективно и безопасно.
Литература
Д. Г. Иоселиани, доктор медицинских наук, профессор
А. В. Кононов
М. В. Яницкая, кандидат медицинских наук
О. В. Захарова
Научно-практический центр интервенционной кардиоангиологии, Москва