Локальная активность головного мозга что это
Локальная активность головного мозга что это
Многие изменения на ЭЭГ не являются специфичными, но все же некоторые из них достаточно определенно связаны с конкретными заболеваниями, такими как эпилепсия, герпетический энцефалит и метаболические энцефалопатии. В целом, о повреждении нейронов или их дисфункции можно судить по наличию медленных волн (тета или дельта-ритм), регистрирующихся диффузно или над определенной областью мозга, в то время как диффузные или очаговые острые волны или спайки (эпилептиформная активность) свидетельствуют о тенденции к развитию судорожных припадков.
Очаговое замедление высокочувствительно и представляет большую ценность для диагностики очаговой нейрональной дисфункции или очагового повреждения мозга, но недостатком является его неспецифичность, поскольку невозможно определить тип поражения. Таким образом, инфаркт мозга, опухоль, абсцесс или травма на ЭЭГ могут вызвать одинаковые очаговые изменения. Диффузное замедление с большей вероятностью свидетельствует об органическом, а не о функциональном характере поражения, но также не является специфическим признаком, поскольку может наблюдаться без какой-либо существенной токсической, метаболической, дегенеративной или даже мультифокальной патологии. ЭЭГ является ценным диагностическим методом у пациентов с нарушениями сознания и в некоторых обстоятельствах может предоставлять прогностически значимую информацию. В заключение нужно отметить, что регистрация ЭЭГ важна для установления смерти мозга.
1. Некоторые разновидности межприступного паттерна ЭЭГ обозначают термином «эпилептиформные», поскольку они имеют отчетливую морфологию и наблюдаются на ЭЭГ у большинства пациентов с судорожными припадками, но редко регистрируются у пациентов с отсутствием типичной для эпилепсии клинической симптоматики. Эти паттерны включают спорадические спайки, острые волны и комплексы спайк-медленная волна. Не все спайк-паттерны свидетельствуют об эпилепсии: 14 Гц и 6 Гц позитивные спайки; спорадические спайки, регистрируемые во время сна (шлюзовые спайки), 6 Гц спайк-волна комплексы; психомоторный паттерн — все это паттерны спайков, клиническое значение которых не вполне выяснено. Межприступные данные следует интерпретировать с осторожностью. Хотя некоторые патологические паттерны могут свидетельствовать в пользу диагноза эпилепсии, даже эпилептиформные изменения, с некоторыми исключениями, слабо коррелируют с частотой и вероятностью возобновления эпилептических припадков. Всегда следует лечить пациента, а не ЭЭГ.
2. У большей части пациентов с недиагностированной эпилепсией регистрируется нормальная ЭЭГ. Однако эпилептиформная активность высоко коррелирует с клиническими проявлениями эпилепсии. Эпилептиформная ЭЭГ регистрируется только у 2 % пациентов, не страдающих эпилепсией, тогда как этот паттерн ЭЭГ фиксируется у 50—90 % пациентов с эпилепсией в зависимости от обстоятельств проведения записи и количества выполненных исследований. Наиболее убедительные доказательства в пользу диагноза «эпилепсия» у пациентов с эпизодическими клиническими проявлениями можно получить при регистрации ЭЭГ во время типичного эпизода.
3. ЭЭГ помогает установить, распространяется ли судорожная активность в период приступа на весь мозг (генерализованные припадки) или ограничена каким-либо очагом (очаговые или парциальные припадки) (рис. 33.2). Это разграничение важно, поскольку причины разных типов припадков могут быть различными при одинаковых клинических проявлениях.
4. В целом, обнаружение эпилептиформной активности ЭЭГ может помочь в классификации типа припадков, наблюдающихся у пациента.
Генерализованные припадки не очагового происхождения обычно ассоциированы с двусторонними синхронными вспышками спайков и комплексов спайк-волна.
Постоянная очаговая эпилептиформная активность коррелирует с парциальной, или очаговой, эпилепсией.
— Передние височные спайки коррелируют со сложными парциальными эпилептическими припадками.
— Роландические спайки коррелируют с простыми двигательными или чувствительными эпилептическими припадками.
— Затылочные спайки коррелируют с примитивными зрительными галлюцинациями или снижением зрения во время приступов.
5. Анализ ЭЭГ позволяет провести дальнейшую дифференцировку нескольких относительно специфических электроклинических синдромов.
Гипсаритмия характеризуется высоким вольтажом, аритмичным паттерном ЭЭГ с хаотическим чередованием длительных, мультифокальных спайк-волн и острых волн, а также многочисленными высоковольтажными аритмичными медленными волнами. Этот инфантильный паттерн ЭЭГ обычно регистрируется при патологии, характеризующейся инфантильными спазмами, миоклоническими подергиваниями и отставанием в умственном развитии (синдроме Уэста) и обычно указывает на выраженную диффузную дисфункцию мозга. Инфантильные спазмы представляют собой тонические сгибания и разгибания шеи, туловища и конечностей с отведением рук в стороны продолжительностью, как правило, 3—10 секунд. Данные ЭЭГ и клинического обследования не коррелируют с каким-либо определенным заболеванием, но свидетельствуют о наличие тяжелого поражения мозга в возрасте до 1 года.
Наличие на ЭЭГ комплексов 3 Гц спайк-волна связано с типичными абсансами (эпилепсия petit mal). Этот паттерн чаще всего наблюдается у детей в возрасте между тремя и пятнадцатью годами и усиливается при гипервентиляции и гипогликемии. Подобные ЭЭГ-изменения обычно сопровождаются определенной клинической симптоматикой, такой как появление неподвижного взгляда прямо перед собой, коротких клонических движений, отсутствием реакции на раздражители и отсутствием двигательной активности.
Генерализованные множественные спайки и волны (паттерн «полиспайк-волна») обычно ассоциирован с миоклонус-эпилепсией или другими генерализованными эпилептическими синдромами.
Генерализованные медленные паттерны спайк-волна частотой 1-2,5 Гц наблюдаются у детей в возрасте от 1 до 6 лет с диффузной дисфункцией мозга. Большинство из этих детей отстает в умственном развитии, а припадки не поддаются медикаментозному лечению. Триада клинических признаков, состоящая из задержки умственного развития, тяжелых эпилептических припадков и медленного ЭЭГ-паттерна спайк-волна носит название синдрома Леннокса-Гасто.
6. Очаговое замедление (дельта-активность) в межприступном периоде обычно указывает на наличие структурного повреждения мозга в качестве причины эпилептических припадков. Однако подобное очаговое замедление может быть преходящим следствием парциального эпилептического припадка и не свидетельствует о значимом структурном повреждении. Такое замедление может клинически коррелировать с преходящим послеприступным неврологическим дефицитом (феномен Тодда) и проходить в течение трех дней после приступа.
7. На данных ЭЭГ может основываться диагноз у пациента при записи пролонгированного эпилептиформного ЭЭГ-патгерна, лишь на короткое время сменяющегося нормальным ЭЭГ-ритмом, что является признаком бессудорожного эпилептического статуса.
8. Амбулаторный ЭЭГ-мониторинг представляет собой запись ЭЭГ в условиях свободного передвижения пациента вне ЭЭГ-лаборатории, как при холтеровском мониторировании при записи ЭКГ. Основное показание для использования этого метода — документирование возникшего припадка или другого феномена, особенно у пациентов, припадки у которых возникают спонтанно или в связи с какими-либо специфическими событиями или видами деятельности. Результат амбулаторного ЭЭГ-мониторинга зависит от поведения пациента, но отсутствие на ЭЭГ эпилептиформной активности в течение приступа не полностью исключает диагноз эпилепсии, т. к. запись через поверхностные электроды может не отображать эпилептические пароксизмы, возникающие в срединных височных, базальных фронтальных или глубоких среднесагиттальных структурах мозга.
9. Отсутствие эффекта от лечения очаговых эпилептических припадков иногда является показанием к операции по удалению патологического очага. Точное определение локализации эпилептогенной области мозга требует специализированного стационарного оборудования, позволяющего одновременно проводить видеозапись и регистрацию ЭЭГ. Методика с применением этого же оборудования часто используется для выяснения, являются ли наблюдающиеся у пациента припадки эпилептическими или они носят функциональный (психогенный) характер.
Расшифровка показателей ЭЭГ головного мозга
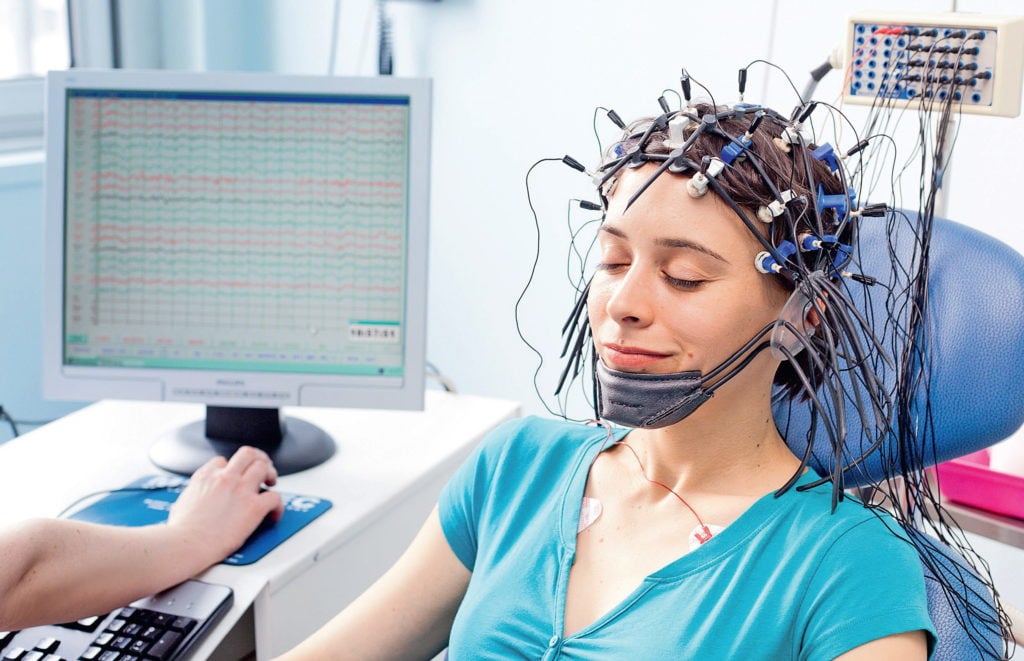
ЭЭГ (электроэнцефалография) головного мозга – высокоинформативный метод диагностики состояния центральной нервной системы, основанный на регистрации биоэлектрических потенциалов коры головного мозга в процессе его жизнедеятельности. Результаты исследования записываются на бумажную ленту или выводятся на монитор компьютера. Расшифровку результатов ЭЭГ головного мозга у взрослых нейрофизиологи Юсуповской больницы проводят с помощью компьютерной программы.
Заключение пациент получает на второй день. Если результаты расшифровки ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Показания к ЭЭГ исследованию
Если по результатам ЭЭГ исследования пациент не нуждается в медикаментозной коррекции, неврологи наблюдают его в динамике, выполняют повторные исследования, проводят ЭЭГ видео мониторинг дневного и ночного сна, применяют другие методы нейровизуализации.
Электроэнцефалограмма предоставляет возможность:
ЭЭГ проводят при наличии следующих показаний:
При частых головных болях, вегетососудистой дистонии, головокружениях также проводится ЭЭГ. Исследование показано пациентам, которые постоянно ощущают усталость, перенесли инсульт или микроинсульт, нейрохирургическое оперативное вмешательство.
Противопоказания и подготовка к ЭЭГ
Абсолютных противопоказаний для выполнения электроэнцефалографии нет. Если у пациента имеются приступы судорог, он болен ишемической болезнью сердца, артериальной гипертензией, страдает психическими расстройствами, во время процедуры ЭЭГ в клинике неврологии Юсуповской больницы присутствует врач-анестезиолог. Он оказывает неотложную помощь в случае нестандартных ситуаций.
За 2 часа до процедуры нужно покушать. ЭЭГ проводится в спокойном состоянии, поэтому переживать и нервничать при проведении исследования нельзя. Если врачу нужно выявить судорожную активность мозга, он предложит пациенту немного поспать перед исследованием. До лечебного учреждения не рекомендуется добираться, будучи за рулём. ЭЭГ не проводится пациентам с признаками острой респираторно-вирусной инфекции. Исследование не противопоказано детям и беременным женщинам. В период беременности ЭЭГ выполняется без функциональных проб.
Норма ЭЭГ у взрослых
Расшифровка результатов ЭЭГ состоит из трёх разделов:
Основным описательным термином в ЭЭГ является «активность». Он оценивает любую очерёдность волн. Основными видами активности, которые записываются в ходе исследования и впоследствии подвергают расшифровке, а также дальнейшему изучению, являются частота, амплитуда и фаза волн. Частота оценивается количеством волновых колебаний за секунду. Она выражается в единицах измерения – герцах (Гц). В описании нейрофизиолог указывает среднюю частоту изучаемой активности.
На ЭЭГ определяют основные ритмы мозга:
Ритмам соответствуют виды активности. На ЭЭГ можно увидеть особые виды биоэлектрической активности мозга:
К патологическим образам электроэнцефалограммы относятся:
В норме альфа-ритм преобладает в затылочных отделах мозга. Он убывает по амплитуде от затылка ко лбу. В лобных отделах не регистрируется при биполярном отведении с электродов, которые наложены по сагиттальным линиям с малыми межэлектродными расстояниями. Симметричен по амплитуде и частоте в левом и правом полушариях. На нормальной ЭЭГ наблюдается функциональная асимметрия с преобладанием по заполнению поверхности, обращённой к костям черепа, и незначительным превышением амплитуды больше в правом полушарии головного мозга. Это следствие функциональной асимметрии мозга. Она связана с большей активностью левого полушария.
Патологически изменённая мозга
Патологическими проявлениями на ЭЭГ являются медленные ритмы – тета и дельта. Чем ниже их частота и выше амплитуда, тем более выражен патологический процесс. Медленноволновая активность появляется при следующих патологических процессах:
Высокочастотные ритмы (бета-1, бета-2, гамма-ритм) также являются критерием патологии. Выраженность её тем больше, чем больше частота сдвинута в сторону высоких частот и чем больше увеличена амплитуда высокочастотного ритма. Высокочастотная компонента ЭЭГ возникает при ирритации структур головного мозга (раздражении мозговых центров).
Электрические ритмы головного мозга
Понятием «ритм» на ЭЭГ считается тип электрической активности, который относится к определённому состоянию мозга и координируется соответствующими механизмами. При расшифровке показателей ритма ЭЭГ головного мозга нейрофизиологи учитывают его частота, соответствующую состоянию участка мозга, амплитуду и характерные изменения при функциональных сменах активности.
Отдельная категория видов ритмов, проявляющихся в условиях сна или при патологических состояниях, включает в себя 3 разновидности данного показателя:
По итогам, полученным при записи ЭЭГ, определяется показатель, который характеризует полную всеохватывающую оценку волн – биоэлектрическую активность мозга. Врач функциональной диагностики проверяет параметры ЭЭГ – частоту, ритмичность и присутствие резких вспышек, которые провоцируют характерные проявления. На этих основаниях нейрофизиолог делает окончательное заключение.
ЭЭГ мониторинг головного мозга у детей
Выделяют несколько методик записи ЭЭГ у детей:
Проведение ЭЭГ мониторинга сопровождается видеофиксацией с возможностью записи в полной темноте и подключением дополнительных датчиков. Все используемые нейрофизиологами Юсуповской больницы приборы являются оборудованием экспертного класса и, согласно Федеральному Закону №102-ФЗ «Об обеспечении единства измерений», проходит регулярные поверки метрологических характеристик.
Для того чтобы подготовить ребёнка к ЭЭГ во время сна, врачи рекомендуют:
Исследование проводится в комнате, изолированной от световых и звуковых раздражителей. Запись производится на автономный блок, в котором находится карта памяти. Исследование синхронно записывается на жёсткий диск для проведения оценки, распечатки значимых фрагментов и записи отдельных фрагментов на мобильный носитель информации.
Расшифровка показателей ЭЭГ у взрослого
Для того чтобы расшифровать ЭЭГ и предоставить точные результаты, не упустить никаких мельчайших проявлений на записи, нейрофизиологи учитывают все важные моменты, которые могут отразиться на исследуемых показателях, таких как:
По окончании сбора всех данных ЭЭГ и их обработки врач функциональной диагностики проводит анализ и формирует итоговое заключение, которое предоставляет для принятия дальнейшего решения по выбору метода терапии. Любое нарушение активностей может быть признаком заболеваний, обусловленных определёнными факторами.
Нарушениями ЭЭГ считается:
При выявлении высокой амплитуды дельта-ритма нейрофизиолог может предположить наличие объёмного образования головного мозга. Завышенные значения тета и дельта-ритма, которые регистрируются в затылочной области, свидетельствуют о нарушении функции кровообращения, заторможенности задержку в развитии ребёнка.
Расшифровка ЭЭГ головного мозга у детей
ЭЭГ у детей имеет особенности. Запись ЭЭГ недоношенного ребёнка, родившегося на 25–28 неделе гестации, выглядит кривой в виде медленных вспышек дельта и тета-ритмов, которые периодически сочетаются с острыми волновыми пиками длиной 3–15 секунд при снижении амплитуды до 25 мкВ. У доношенных новорожденных детей эти значения разделяются на 3 вида показателей:
На протяжении 3-6 месяцев жизни малыша количество тета-колебаний постоянно растёт. Для дельта-ритма характерен спад. С 7 месяцев до одного года у ребёнка формируются альфа-волны, а дельта и тета постепенно угасают. На протяжении следующих 8 лет на ЭЭГ медленные волны постоянно заменяются быстрыми альфа и бета-колебаниями. До 15 лет в основном преобладают альфа-волны. К 18 годам формирование биологической активности мозга завершается.
Для того чтобы пройти обследование и расшифровку результатов ЭЭГ, звоните по телефону Юсуповской больницы. Контакт центр работает каждый день круглосуточно. Нейрофизиологи анализируют ЭЭГ в динамике, сравнивают результаты исследования с нормой ЭЭГ.
Ночной видеомониторинг ЭЭГ
Видео ЭЭГ мониторинг является единственным объективным методом диагностики многих заболеваний центральной нервной системы. С помощью исследования неврологи определяют специфических нарушений в инициальной фазе записи ЭЭГ во время приступа. Система позволяет провести длительное обследование. На жёсткий диск синхронно записывается следующая информация:
ЭЭГ ночной мониторинг, стоимость которого в Москве от 1200 рублей, осуществляется в следующих случаях:
Ночной ЭЭГ видеомониторинг выполняют при задержке речи неясного генеза, прогрессирующем снижении когнитивных функций, минимальной мозговой дисфункции. Исследование необходимо делать пациентам, страдающим аффективно–респираторными пароксизмами, фебрильными судорогами, нарушениями дневного и ночного сна. Показаниями для ночного видео ЭЭГ мониторинга являются:
Видео ЭЭГ мониторинг (цена зависит от длительности процедуры) нейрофизиологи выполняют при миоклонии и сходных с ними состояниях: миоклонусе во сне, – вегетативном миоклонусе, опсоклонусе (синдроме танцующих глаз), доброкачественном инфантильном миоклонусе.
ЭЭГ в Юсуповской больнице
ЭЭГ в Юсуповской больнице проводится с помощью современной диагностической аппаратуры в соответствии с международным протоколом. Это гарантирует соблюдение мировых стандартов качества. Анализ ЭЭГ и расшифровку результатов исследования с использованием компьютерной программы проводят кандидаты медицинских наук, неврологи-нейрофизиологи. Если результаты ЭЭГ трактуются неоднозначно, их обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории.
Для лечения пациентов в клинике неврологии созданы все условия:
Благодаря наличию современных электроэнцефалографов, специально оборудованной лаборатории, врачи функциональной диагностики выполняют все виды процедур:
Длительное ЭЭГ исследование проводится в течение 1-2 суток. Пациенты в это время находятся в палатах повышенной комфортности. Их обеспечивают индивидуальными средствами личной гигиены и питанием, качество которого не отличается от домашней кухни. Персонал внимательно относится к пожеланиям пациентов.
Локальная активность головного мозга что это
а) Очаговые нарушения без судорог на ЭЭГ:
1. Очаговое замедление. Очаговое замедление, имеющее вид 6-волн, свидетельствует о наличии новообразования или какого-либо повреждения.
Очаговые пики или острые волны могут указывать на инверсию фазы между двумя соседними электродами. В лобной или теменной области такие изменения свидетельствуют о наличии эпилептического (иктального) фокуса; в затылочной области они служат признаком зрительных нарушений.
2. Инверсия фазы. Иногда над локальными участками коры регистрируют очаговые пики или острые волны. Они представляют собой достаточно резкие отклонения от фонового уровня; отдельный пик длится 20-70 мс, отдельная волна — 70-200 мс; вслед за ними обычно появляется медленная волна (волны). Такая биоэлектрическая активность распространяется к поверхности с отрицательным зарядом.
Электрическое поле определяют более чем на двух соседних электродах, однако при этом между двумя электродами появляется феномен инверсии фазы, который «указывает» на локализацию изменений на ЭЭГ. Подобные находки в передней височной и лобной областях свидетельствуют о наличии эпилептического фокуса, т. е. области появления судорог. Обнаружение таких изменений в затылочной области обычно характерно для нарушений зрения.
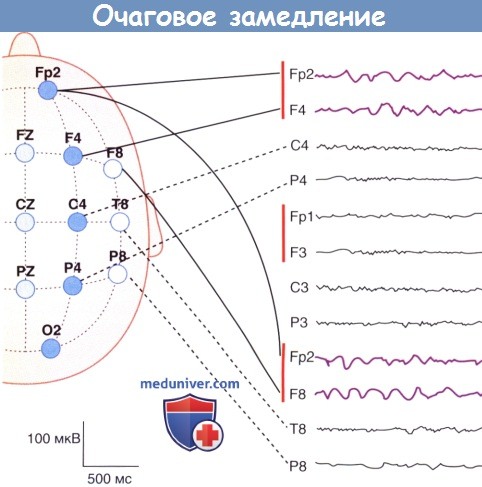
60-летняя женщина, на протяжении нескольких месяцев страдающая от головных болей и головокружений без каких-либо других симптомов.
Запись с латеральных отделов правой лобной области. На коронарных срезах магнитно-резонансной томографии (МРТ) обнаружено сдавление правого бокового желудочка.
Во время хирургического вмешательства было установлено, что причиной болей была астроцитома.
(При записи с аналогичных участков левой лобной области нарушений не выявлено.) 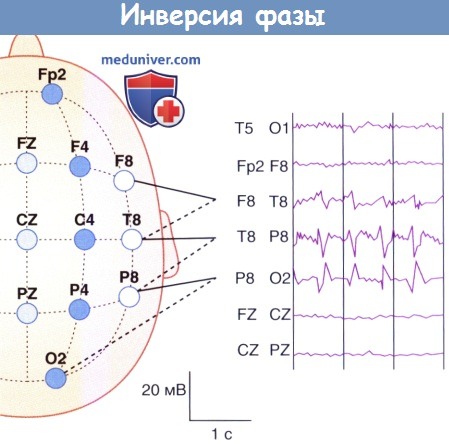
Пациент страдает от первичных фокальных приступов.
Инверсия фазы между электродами Т8 и Р8 говорит о том,
что эпилептогенный очаг расположен в задней части правой височной доли.
б) Генерализованные нарушения без судорог. Расстройства, которые вызывают генерализованное изменение работы коры или подкорковых структур, приводят к появлению диффузных нарушений на ЭЭГ. К таким расстройствам относят гипогликемию, гипоксию и деменцию. Они могут проявляться общим замедлением нормальной фоновой активности. Заболевания, которые поражают белое вещество мозга, чаще сопровождаются появлением б-волн и обычно проявляются полиморфно (менее синусоидальны, могут выглядеть на ЭЭГ по-разному).
в) Судороги. Терминология на основании Международной лиги против эпилепсии (International League Against Epilepsy, ПАЕ):
1. Эпилептический приступ: временно возникающие симптомы и/или признаки, обусловленные аномальной избыточной или синхронной активностью нейронов головного мозга.
2. Эпилепсия: заболевание головного мозга, проявляющееся предрасположенностью к возникновению эпилептических приступов, а также нейробиологическими, когнитивными, психологическими и социальными последствиями. (Для постановки диагноза необходимо как минимум два эпилептических приступа, возникших без видимой причины; либо один приступ с высокой вероятностью возникновения второго приступа; либо наличие эпилептического синдрома.) Выздоровление возможно в том случае, если возникновение приступов зависит от возраста пациента. О выздоровлении можно также говорить, когда у пациента не происходит новых приступов без приема противосудорожных препаратов.
Под термином «приступ», или«припадок»(ictus), понимают определенные клинические проявления, вызванные аномальным возбуждением нейронов коры больших полушарий. «Межприступным периодом» называют промежуток времени между отдельными припадками. Общая заболеваемость (вероятность того, что у кого-либо диагностируют заболевание за определенный промежуток времени) эпилепсии может варьировать, однако в Соединенном Королевстве она составляет примерно 51 случай на 100000 населения в год, чаще всего заболевают дети в возрасте до пяти лет и пожилые люди. Распространенность (общее число случаев по отношению к численности населения) составляет 9,7 на 1000 человек.
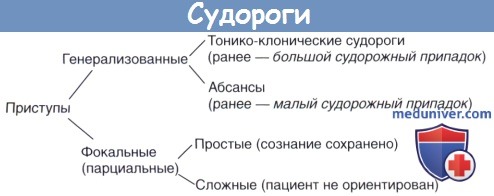
Все эпилептические приступы можно подразделить на две отдельные большие группы —генерализованные приступы и фокальные судороги.
3. Генерализованные приступы происходят из определенного участка мозга, но затем быстро распространяются на второе полушарие через сеть корковых и подкорковых структур. Самые распространенные варианты генерализованных приступов—тонико-клонические судороги и абсансы; вместе они составляют около 80 % всех генерализованных приступов.
4. Тонико-клонические судороги (которые ранее называли большим судорожным припадком) характеризуются внезапной потерей сознания, когда пациент буквально «падает оземь». Сначала напрягаются все мышцы тела—тоническая фаза, которая длится около 1 мин. Клоническая фаза характеризуется появлением во всех четырех конечностях подергивающих движений и сокращением жевательных мышц. Длительность клонической фазы также составляет примерно одну минуту. В течение третьей минуты сознание обычно все еще отсутствует, но мышцы находятся в расслабленном состоянии. На ЭЭГ, снятой в начале такого приступа, выявляют одновременное генерализованное возбуждение нейронов над всей поверхностью коры больших полушарий.
Если у пациента повышен риск возникновения тонико-клонических судорог, спровоцировать их появление может гипервентиляция или фотостимуляция мерцающим светом.
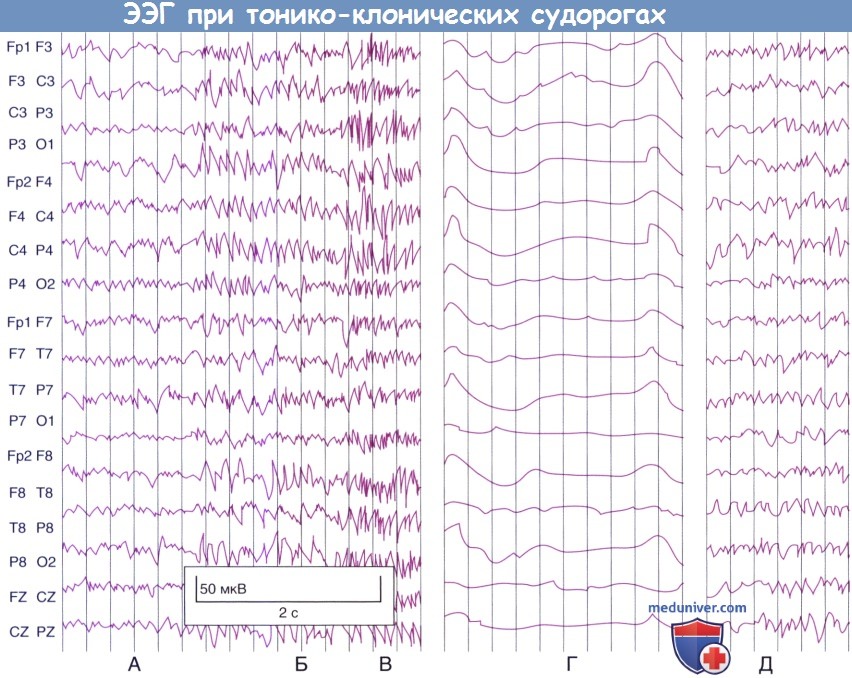
(А) Окончание межприступного периода (предшествует эпилептическому припадку).
(Б) Генерализованные судороги (нет четкой области происхождения), захвачены все участки расположения электродов.
(В) Менее чем за 1 с на судорожный ритм ЭЭГ накладывается артефакт, вызванный сокращением мышц во время генерализованного тонического спазма.
(Г) Ранний послесудорожный период, медленные волны. (Д) Восстановление нормальных волн.
5. Абсансы (которые ранее называли малым судорожным припадком) на ЭЭГ проявляются генерализованной пик-волновой активностью с частотой 3 Гц. Обычно такие судорожные приступы возникают у детей в возрасте 4-14 лет.
Типичным примером может служить ребенок, который, отдыхая после физической или эмоциональной нагрузки, впадает в «оцепенение» (абсанс), которое длится 10-30 с. Часто можно заметить подергивание мышц пальцев и лица. За несколько часов такие приступы могут повторяться десятки раз, иногда их выраженность настолько невелика, что ребенок продолжает выполнять какие-то простые действия, например продолжает идти. Появление таких периодов «оцепенения» связано с удлинением тормозного постсинаптического потенциала на нейронах чувствительных переключательных ядер таламуса. Источником этих потенциалов выступают ретикулярные нейроны таламуса, которые, в свою очередь, становятся гиперреактивными за счет возбуждения корково-таламических волокон.
6. Фокальные (парциальные) судороги начинаются в одном полушарии, могут иметь четкую локализацию, начало припадка одинаково от приступа к приступу. Приступ может проявляться только чувствительными или двигательными нарушениями («простые парциальные»), а может сопровождаться также и нарушением ориентировки/сознания («сложные парциальные», ранее их называли височными судорогами, поскольку считали, что чаще всего они берут свое начало в височной доле). К приступам, сопровождающимся нарушением ориентировки, мы вернемся еще раз в отдельной статье на сайте, когда будем рассматривать соответствующие участки височной доли.
7. Джексоновский припадок (названный в честь невролога Джона Хьюлингса Джексона) возникает при последовательном возбуждении соседних участков двигательной коры (например, отвечающих за мышцы лодыжки, колена, бедра, плеча, локтя, кисти, губ, языка и гортани). Вслед за джексоновским припадком у пациента может развиваться парез/паралич пораженных мышц, который длится несколько часов или дней. Этот паралич называют параличом Тодда.
Для постановки диагноза роландической эпилепсии необходимо его подтверждение на ЭЭГ, однако ключевой признак этого заболевания—характерные приступы. Частота приступов с возрастом постепенно уменьшается, обычно они полностью исчезают к 16 годам. ЭЭГ-картина также нормализуется.
Медикаментозная терапия судорог. Противосудорожные препараты, назначенные в корректной дозировке, позволяют добиться контроля 70-80 % приступов у пациентов с эпилепсией. Механизм действия большинства из этих препаратов достаточно предсказуем. Большая часть из них снижает избыточное возбуждение нейронов за счет уменьшения проницаемости натриевых каналов, нарушения кальций-опосредованного проведения, уменьшения глутамат-опосредованной возбудимости и повышения ГАМК-ергического торможения (γ-аминомасляная кислота).
У пациентов с тонико-клоническими и фокальными судорогами и нарушением сознания в настоящее время преимущественно используют следующие препараты.
Блокаторы натриевых каналов: фенитоин и карбамазепин снижают высокочастотную повторяющуюся импульсную активность за счет снижения проницаемости ионных каналов для натрия и/или кальция.
Агонисты ГАМК: бензодиазепины и барбитураты усиливают гиперполяризующее действие ГАМК на глутаматергические нейроны. Вальпроат натрия разрушает ГАМК-трансаминазу астроцитов, фермент, который катализирует превращение ГАМК в глутамат. Таким образом, время работы ГАМК в синаптической щели увеличивается.
Наиболее популярный и эффективный препарат, применяемый для лечения абсансов, — этосуксимид. Он представляет собой специфический блокатор кальциевых каналов Т-типа, который также ингибирует медленные натриевые каналы и тормозит выброс глутамата. При использовании корректных доз препарата возбудимость нейронов переключательных ядер таламуса снижается до такой степени, что они перестают генерировать потенциалы действия.
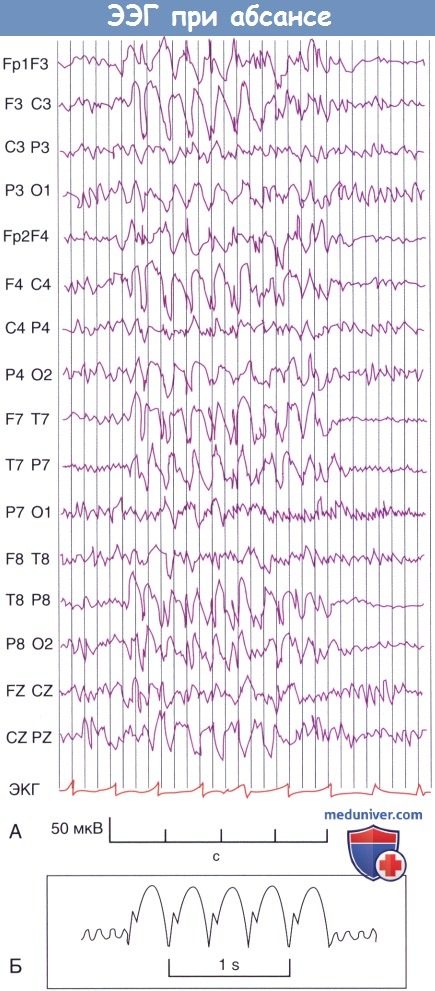
Следует отметить, что и до, и после приступа ни на ЭЭГ, ни клинически не выявлено никаких отклонений.
(Б) Характерный вид 3-секундного комплекса пик-медленная волна у пациента во время приступа абсанса. 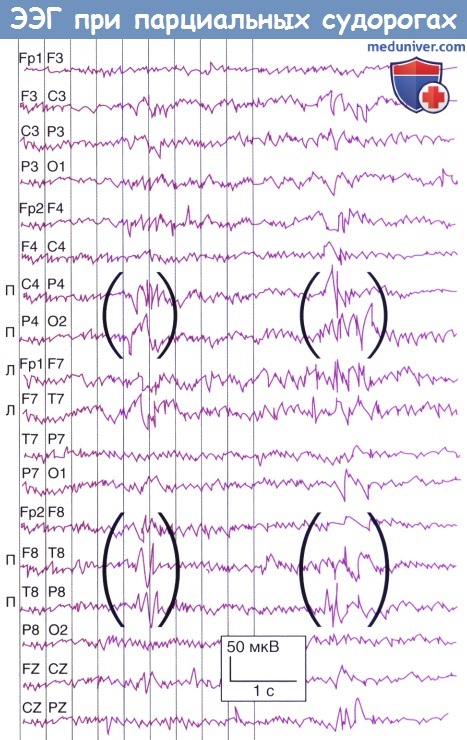
Частично судорожная активность распространяется в левую чувствительную кору (L).
Скобками на рисунке отмечен участок с нарушениями.
г) Резюме. Электрические колебания, которые записывают на электроэнцефалограмме (ЭЭГ), возникают вследствие возбуждающих и тормозящих постсинаптических потенциалов пирамидальных нейронов, которые сгруппированы в коре головного мозга. Стандартное расположение записывающих электродов в виде сетки позволяет идентично исследовать электрическую активность головного мозга у детей и взрослых.
1. Сон. На ЭЭГ бодрствования определяют десинхронные (нерегулярные) фоновые частоты, с лобной области иногда регистрируют β-волны с частотой 9,5 Гц. У человека, находящегося в состоянии покоя с закрытыми глазами, с теменно-затылочных областей регистрируют а-ритм (8-14 Гц). В первую стадию сна на ЭЭГ появляется 6-ритм с частотой 5-8 Гц. Во время второй стадии 6-ритм прерывается сонными веретенами и пиками К-комплексов. Третья и четвертая стадии характеризуются «медленноволновым»сном в диапазоне δ (3 Гц и менее). Последний из четырех циклов сна завершается фазой «парадоксального сна», для которой характерны десинхронизация, подобная таковой при бодрствовании, быстрые движения глаз, появление сновидений с яркими зрительными образами.
Нарколепсия — расстройство сна, при котором у пациента несколько раз в день появляется непреодолимое желание спать, длящееся час или меньше. Это состояние сопровождается гипнагогическими галлюцинациями, возникающими в начале сна, катаплексией (внезапный мышечный паралич) и сонным параличом, развивающимся в начале или конце приступа.
2. Патологические ЭЭГ-ритмы. К очаговым аномалиям без судорог относят очаговое замедление и инверсию фазы. Генерализованные нарушения без судорог встречают при гипогликемии, гипоксии и деменции; в этом случае нормальная фоновая активность головного мозга диффузно замедляется, что проявляется появлением 6-частот. Заболевания, сопровождающиеся повреждением белого вещества, могут проявляться 6-активностью с полиморфными изменениями.
3. Эпилептические приступы. По клиническим проявлениям и варианту начала все эпилептические приступы можно подразделить на две большие группы. Генерализованные приступы происходят из определенного участка мозга, но затем быстро распространяются на второе полушарие через сеть корковых и подкорковых структур; к этой группе относят тонико-клонические судороги и абсансы. Фокальные приступы берут начало от одного полушария, могут быть локализованы в конкретном участке мозга; начало судорог обычно стереотипно при каждом припадке, возможно нарушение сознания и ориентировки. К таким приступам относят простые моторные или чувствительные припадки (простые парциальные припадки), а также припадки, сопровождающиеся нарушением сознания (комплексные парциальные припадки, которые раньше называли «височными судорогами», поскольку предполагали, что в большинстве случаев они происходят из височной доли).
Противосудорожные препараты могут оказывать один или более физиологических эффектов. Большинство из них усиливает ГАМК-опосредованную тормозную активность нейронов; некоторые угнетают глутамат-опосредованное возбуждение за счет нарушения синтеза глутамата либо за счет блока натриевых каналов глутаматергических нервных окончаний.
Редактор: Искандер Милевски. Дата публикации: 22.11.2018