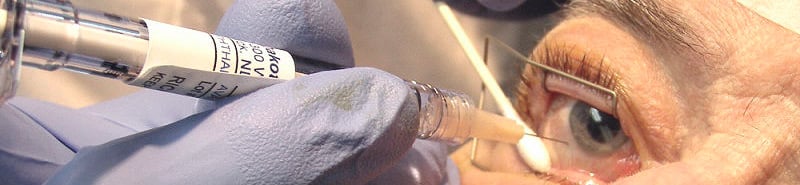
Луцентис или элеа что лучше
Сахалинский центр микрохирургии глаза
Задать вопрос
Новости и события
Учеными названа истинная причина слепоты
Рыбий жир позволяет видеть в темноте
Факторы риска, связанные с окружающей средой, способные потенциально замедлить прогрессирование миопии
Препараты для лечения возрастной макулярной дегенерации
Первым препаратом для анти-VEGF терапии в виде интравитреальных инъекций, сертифицированным в России для применения в офтальмологии, был ЛУЦЕНТИС, совершивший настоящую революцию в лечении ВМД и ставший «золотым стандартом».. В июне 2006 года он был утвержден американским агентством по контролю за лекарственными средствами (FDA) как уникальное средство для лечения возрастной макулярной дегенерации, а в 2008 году был зарегистрирован и в России.
Ученые продолжали изыскания, чтобы создать препарат более пролонгированного действия, не уступающий по качественным результатам ЛУЦЕНТИСу. В ноябре 2011 года в США был одобрен для лечения влажной формы возрастной макулярной дегенерации сетчатки новый препарат ЭЙЛЕА.
Почему ЛУЦЕНТИС И ЭЙЛЕА эффективны?
До появления этих препаратов в качестве анти-VEGF терапии использовались средства, созданные для лечения онкологических заболеваний. ЛУЦЕНТИС (а впоследствии и ЭЙЛЕА) были специально разработаны для применения в офтальмологии, что обеспечивает их более высокую эффективность и безопасность.
В состав препарата ЛУЦЕНТИС входят молекулы действующего вещества — ранибизумаба, которое снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки. ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
ЭЙЛЕА — препарат, содержащий активное вещество — афлиберцепт, молекулы которого действуют как «ловушка», сращиваясь с молекулами не только эндотелиального фактора роста сосудов (VEGF), а также плацентарного фактора роста (PIFG). ЭЙЛЕА характеризуется более продолжительным внутриглазным действием, что позволяет проводить инъекции реже. Кроме того, этот препарат может применяться не только при «влажной» форме возрастной макулярной дегенерации, но и в случаях ухудшения зрения, вызванного диабетическим макулярным отеком и макулярным отеком вследствие окклюзии вен сетчатки.
Что показывают научные исследования?
Клиническая активность и безопасность препаратов были доказаны в ряде крупных международных испытаний. Результаты поистине впечатляют – у большинства пациентов не только остановилось прогрессирование заболевания и сохранилась острота зрения, но этот показатель значительно улучшился.
Толщина центральной зоны сетчатки до и после лечения
Частота приема и дозировка
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5 мг (0,05 мл). Сначала проводятся 3 последовательные ежемесячные инъекции Луцентиса (фаза «стабилизации»), затем количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза «поддержания»). Интервал между введениями доз составляет как минимум 1 месяц. После наступления фазы стабилизации лечение препаратом приостанавливается, но 2-3 раза в год пациентам необходимо проходить скрининг состояния зрительной системы.
Лечение препаратом ЭЙЛЕА начинают с трех последовательных инъекций в стекловидное тело в дозе 2 мг, затем выполняют по одной инъекции через 2 месяца, при этом дополнительных контрольных осмотров между инъекциями не требуется. После достижения фазы «стабилизации» интервал между инъекциями может быть увеличен лечащим врачом на основании результатов изменения остроты зрения и анатомических показателей.
Введение препаратов: Озурдекс, Эйлеа, Луцентис
Диагностика, Лечение
Наши преимущества
Соответствие международным стандартам ISO 9001:2015.
Сегодня это самая эффективная операция по коррекции зрения.
Пожизненная гарантия на качество проведенных операций.
Внедряются новые технологии и методики, приносящие стабильно успешный результат.
Акции и Скидки
* Предоставляемые скидки не суммируются
Инъекции делаются специалистом-офтальмологом при заболеваниях сетчатки и макулы в определённые области. При применении инъекций крайне важно следовать строгим правилам стерильности и пользоваться специально разработанными инструментами, с помощью которых процесс проходит безболезненно.
Озурдекс
Аллерган, США
Имплант для интравитреального введения, содержит Дексаметазон в дозе 700 мкг.
Показания:
— макулярный отёк возникший в результате окклюзии центральной вены сетчатки или её ветвей.
Луцентис (ранимизумаб), Novartis фрагмент гуманизированного антителам к эндотелиальному фактору роста А (VEGF-A).
Подавляя рост новообразованных сосудов хориоидеи в сетчатку, останавливает дальнейшее развитие отёка.
| Луцентис | 55 000 р. |
| Эйлеа | 55 000 р. |
| Озурдекс | 65 000 р. |
Лечение сетчатки: специалисты
Доктор медицинских наук, профессор кафедры офтальмологии факультета дополнительного профессионального образования РНИМУ им. Н.И. Пирогова, врач высшей категории с 1996 г.
Заболевания сетчатки включают большое количество разнообразных патологий, но вне зависимости от вида все они требуют квалифицированной диагностики и своевременного лечения, ведь от этого зачастую зависит не только прогноз лечения, но и качество жизни больного в течение жизни.
Довольно часто возникновение патологий сетчатой оболочки глаза связано с нарушением ее кровоснабжения. Сосуды сетчатки могут стать широкими и полнокровными или наоборот суженными и плотными, в ней также могут образовываться функционально неполноценные аномальные сосуды. Для лечения болезней сетчатки специалисты применяют комплекс мероприятий, включающих, как правило, медикаментозные препараты, лазерные и хирургические методики. Одним из действенных методов лечения, позволяющих предотвратить прогрессирование болезни сетчатки и улучшить прогноз лечения, являются интравитреальные инъекции, при которых лекарственные вещества вводятся непосредственно в полость глаза, в толщу стекловидного тела.
Для интравитреального введения в офтальмологии применяют несколько групп препаратов. Эйлеа (Eylea) – один из медикаментозных препаратов, применяемых для консервативного лечения сосудистой патологии глаза, в частности, экссудативной формы макулодегенерации и диабетической макулопатии. Основное действующее вещество препарата, афлиберцепт, представляет собой сложный белок, в состав которого входят фрагменты рецепторов сосудистого эндотелиального фактора роста (VEGF) и иммуноглобулина G.
Экссудативная макулопатия (влажная форма ВМД) характеризуется образованием и избыточным разрастанием в сосудистой оболочке неполноценных сосудов, обладающих хрупкостью и повышенной проницаемостью. Просачивание сквозь них жидкости и крови приводит к отеку и кровоизлияниям в центральной части макулы, что впоследствии вызывает снижение остроты зрения.
Механизм действия афлиберцепта обусловлен его строением. Фрагменты рецепторов, которые входят в состав данного лекарства, являются более «привлекательными» для белков VEGF, отвечающих за рост аномальных сосудов в сосудистой оболочке глаза, чем естественные рецепторы тканей глаза. В связи с этим препарат Эйлеа, введенный в полость глаза, работает как растворимая «ловушка» для VEGF, перехватывая их и блокируя активацию рецепторов, отвечающих за неоваскуляризацию. Таким образом, афлиберцепт блокирует процесс связывания белка, отвечающего за неоваскуляризацию, с соответствующими рецепторами, и предотвращает процесс образования дефектных кровеносных сосудов, являющийся основой при развитии пролиферативных сосудистых заболеваний глаз (экссудативной ВМД, диабетической ретинопатии и т.п.).
Видео о механизме действия препарата
Основными показаниями к применению препарата Эйлеа являются заболевания глаз, сопровождающиеся неоваскуляризацией и макулярным отеком (экссудативная форма ВМД, диабетическая ретинопатия, миопическая хориодальная неоваскуляризация, окклюзия центральной вены сетчатки или ее ветвей). Препарат не применяют для лечения пациентов младше 18 и старше 75 лет, в период беременности и лактации, а также в случае выявления внутриглазной или периокулярной инфекции.
Эйлеа выпускается в виде готового к введению раствора во флаконе с прилагающейся к нему фильтровальной иглой. Один флакон предназначен для однократного введения. Во время выполнения интравитреальной инъекции необходимо строго соблюдать определенные правила. Вводить препарат могут только квалифицированные врачи офтальмологи, которые имеют опыт выполнения подобных манипуляций. Техника введения препарата в полость глаза детально описана в инструкции.
За одну процедуру можно выполнять только одну инъекцию в один глаз. В течение часа после выполнения укола врач должен проконтролировать уровень внутриглазного давления, так как афлиберцепт может вызывать повышение ВГД.
Видео введения из операционной
Препарат вводится в дозе 2 мг (50 мкл) однократно, в виде трех инъекций с интервалом один месяц, после чего переходят на введение каждые два месяца. Через 12 месяцев от начала лечения по результатам диагностики глаз интервалы между уколами могут быть постепенно увеличены. Режим введения и продолжительность курса лечения определяет врач по результатам проверки остроты зрения и состояния глазного дна.
Основные побочные эффекты препарата Эйлеа связаны с необходимостью введения его в полость стекловидного тела. Серьезные побочные эффекты интраокулярной инъекции возникают очень редко, но о них следует предупредить пациента до введения (эндофтальмит, отслойка сетчатки, слепота, вторичная катаракта, гемофтальм, офтальмогипертензия). Примерно в 5% случаев введение препарата в полость глаза может сопровождаться болью в глазу, снижением остроты зрения, кровоизлияниями под конъюнктиву в месте укола, развитием вторичной катаракты, появлением помутнений в стекловидном теле, повышением ВГД, аллергическими проявлениями.
Несмотря на то, что опыт применения препарата Эйлеа, по сравнению с другими офтальмологическими препаратами, относительно недолог, он завоевал доверие офтальмологов во всем мире и в настоящее время рекомендован к применению ведущими официальными инстанциями. Препарат дает шанс на излечение многим тысячам пациентов, ведь он демонстрирует положительную динамику у 95% пациентов уже после первого введения.
Специалисты «Центра сетчатки глаза» в совершенстве владеют техникой введения препарата Эйлеа. Обращайтесь в нашу клинику, и мы обеспечим вам современную диагностику и эффективное лечение самых сложных сосудистых заболеваний глаз, которое уже испытали на себе многие наши пациенты.
Стоимость процедуры
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной коснультации, когда будет определено состояние глаз пациента и составлен план лечения.
медицинский центр
“Завтра — отправляюсь на Сейшелы!” с цветущим видом заявила моя пациентка. “Это безумно красивые острова — бирюзовые воды и пляжи с белоснежным песком. Вам надо обязательно там побывать!». Как всегда она безукоризненно одета, и с плеч небрежно ниспадает шарф от Эрмес. Ей нравиться рассказывать мне о множестве экзотических мест, где приходилось бывать и приключений, произошедших с момента последней нашей встречи. Для неё обычное дело нанять частный самолет, и регулярно советовать «маленькие милые поездки», от которых все мои финансы мгновенно вылетели бы в трубу.
При первой нашей встрече я обнаружила у нее неоваскуляризацию сосудистой оболочки глаза, связанную с высокой патологической близорукостью. Она заметила, что предметы искажаются при попытке смотреть больным глазом. Оптическая когерентная томография показала серьёзное скопление жидкости под сетчатой в центральном отделе. Я рекомендовала применить anti-VEGF терапию и мы обсудили варианты, которые включали афлиберцепт (коммерческое название «Айлия» прим.пер.), бевацизумаб (коммерческое название «Авастин» прим.пер.), или раницизумаб (коммерческое название «Луцентис»). Она спросила, какой из них лучше? Я рассказала об имевшейся на тот момент информации о годичных испытаниях из исследования «Сравнение Исследований Лечения Возрастной Макулярной Дегенерации» (Comparison of Age-Related Macular Degeneration (AMD) Treatments Trials (CATT), которые утверждали о отсутствии клинической разницы в результатах лечения неоваскулярной ВМД бевацизумабом и раницизумабом, которые больные получали ежемесячно, но я поставила в известность, что нет таких же сравнительных исследований чтобы указать нам предпочтительный выбор препарата при ее типе заболевания. Она спросила, есть ли другие различия между препаратами и мы поговорили о цене каждого из них. Ранибизумаб получил одобрение FDA для лечения миопической хориодальной неоваскуляризации в январе этого года (2017). Но, ни один из видов anti-VEGF терапии не был одобрен FDA для глаз с ее заболеванием. Я предупредила, что использую препараты off-label, т.е. не по инструкции производителя, и ей возможно придется оплатить его самостоятельно, но она была уверена, что премиумная страховка покроет любой из трех препаратов. Поскольку цена, похоже, не имела для нее значения, я предположила, что, как многие пациенты, она выберет одно из одобренных FDA средств.
Было ясно, что она себя ни в чем не ограничивает. И каково же было удивление, когда в конце нашего разговора она сказала “Доктор Сан, давайте используем дешевое лекарство.” На вопрос, чем мотивировано ее решение, она ответила, “Вы говорите, есть высокая вероятность, что любое из трех лекарств поможет мне. Я достаточно плачу за свою страховку и уверена, что она покроет любой из них, но я знаю, как дорого здравоохранение в этой стране. Зачем мне тратить больше денег и увеличивать долги системы, если мне точно так же может помочь более дешевый препарат? И знаете что? Если он не решит проблему, то мы всегда можем переключиться на другой. Это моё мнение”.
Я была впечатлена ее скромностью. Большинство пациентов, сталкиваясь впервые с необходимостью эндовитреальных инъекций, слишком озабочены мерами для максимизации их результата, чтобы думать о социальных последствиях своих решений. Решение, какой из anti-VEGF препаратов в первую очередь, всегда трудно для пациента и врача. Ограничения, накладываемые страховой медициной на действия врача-ретинолога, отличаются от клиники к клинке. Я не всегда могу проследить все возможности покрытия медицинских расходов, которые есть у пациентов. И не могу сказать, как разрешить экономический кризис нашей системы здравоохранения. Но из-за влияния нашего выбора на социальные результаты, мы, как врачи, должны четко понимать все имеющиеся научные данные по эффективности лекарственных агентов, чтобы как можно более полно объяснить ситуацию нашим пациентам.
Наиболее обширное сравнение разных вариантов anti-VEGF терапии на сегодня это Diabetic Retinopathy Clinical Research Network “Protocol T”, исследование афлиберцепта, раницизумаба и бевацизумаба при диабетическом макулярном отеке (DME). Оно четко демонстрирует, что все 3 anti-VEGF препарата высоко эффективны для лечения DME. Глаза с хорошей остротой зрения от 0,5-0,6 одинаково отвечали на лечение в течении 2 лет. Однако, в глазах с остротой зрения 0,4 и хуже, афлиберцепт четко превосходил раницизумаб и бевацизумаб в среднем изменении остроты зрения от базовой линии в течении 1 года и в средней остроте зрения за 2 года. На основании этих результатов, многие из нас используют афлиберцепт, как первую линию терапии DME, особенно у пациентов с низким базовым зрением. Однако стоит упомянуть, что многие пациенты, получавшие бевацизумаб по Protocol T до сих пор чувствуют себя очень хорошо. Изначальное использование бевацизумаба с переключением на другой anti-VEGF фактор только при отсутствии полного и успешного ответа на лечение является стратегией, которую стоит оценить в дальнейших клинических испытаниях.
Некоторые данные сравнения anti-VEGF препаратов доступны для других, не диабетических болезней сетчатой, но нет широкомасштабных исследований для сравнения афлиберцепта с двумя другими агентами. Результаты Study of Comparative Treatments for Retinal Vein Occlusion 2 (SCORE2) ожидаются в 2017году и должны пролить свет на любые различия афлиберцепта и бевацизумаба при лечении макулярного отека вызванного окклюзией вен сетчатой.
Мой пациент, как и многие пациенты с патологической миопией, чувствует себя очень хорошо. После начальной серии инъекций бевацизумаба, субретинальная жидкость ушла и с ней ушли искажения зрения. Сейчас ей не нужны инъекции уже в течении нескольких лет. Она взволнована тем, что может снова видеть и животных — африканских газелей, антарктических пингвинов или речных дельфинов Амазонки — которых встречает в своих путешествиях. На зарплату академического врача я вряд ли когда-либо смогу повторить ее экстравагантные путешествия. Но и тогда, и сейчас я остаюсь в восхищении от ее альтруизма.
Комментарий переводчика: В нашей стране большинство препаратов anti-VEGF используется off-label, то есть не по инструкции производителя, по разным причинам. Более дешевый бевацизумаб никогда не сертифицировался производителем для эндовитреальных введений, несмотря на то, что офтальмологи многих стран широко его применяют. Более дорогостоящие и сертифицированные афлиберцепт и раницизумаб в странах СНГ редко вводятся полностью, согласно инструкции производителя — содержимое одного флакона препарата для одного человека, кроме того, существуют не сертифицированные в Украине препараты афлиберцепта.
Обычно препарат делится на 3 — 4 дозы для разных людей, чтобы уменьшить стоимость. Однако, попытка разделить 0.278 миллилитра жидкости на 3-4 равные части очевидно очень сложна. И вероятно кому — то из больных достанется дозировка меньше, потому, что некоторое количество жидкости обязательно останется в игле шприца. Поэтому, если цена введения этих препаратов ниже их себестоимости в аптеках (от 15000 грн. на 17.03.2017) то либо это не тот препарат, либо есть шанс получить не ту дозу.
При выборе препарата это следует иметь в виду.
О медикаментозной терапии заболеваний сетчатки (anti-VEGF терапии)
Что такое сетчатка и макула?
Сетчатка — это задняя часть глаза, которая позволяет нам видеть. Сетчатка является сложной тканью, состоящей из нейронов и является своеобразным аналогом пленочного или цифрового фотоаппарата. Свет, попадая на сетчатку, проходит через зрачок и фокусируется в центральной ее области, макуле, которая отвечает за центральное зрение.
Что такое препарат/лекарство и при каких заболеваниях их чаще всего используют?
Офтальмологи часто применяют эти препараты при следующих заболеваниях сетчатки:
Что такое интравитреальная инъекция и почему она лучше, чем глазные капли?
Интравитреальная инъекция — это укол, при котором лекарство вводится непосредственно внутрь глаза (в стекловидное тело). Обычные глазные капли не могут адекватно воздействовать на процессы в сетчатке, не проникают в нее в достаточной мере. Сетчатка является труднодоступной областью для лекарств, поэтому используемый препарат для лечения не достигнет сетчатки, если его не ввести непосредственно внутрь глазного яблока.
В чем разница между субконъюнктивальной инъекцией и интравитреальной?
Как было описано выше, интравитреальная инъекция — это укол непосредственно внутрь глаза. Субконъюнктивальная инъекция делается лишь под наружную тонкую оболочку глаза, которая покрывает склеру (видимую белую часть глаза). При этом лекарство в сетчатку не попадает.
Является ли интравитреальная инъекция болезненной процедурой? Какие будут ощущения после инъекции?
Большинство пациентов не испытывают боли при интравитреальных инъекциях, перед самой процедурой закапывают капли с анестетиком и делают анестезирующий укол. Чаще случается так, что большинство пациентов даже не успевают понять, что инъекцию им уже сделали. Однако после того, как эффект от анестезии проходит, вы можете почувствовать жжение или легкую боль, которая вызвана закапыванием мощного антисептика до и после инъекции.
Какие побочные эффекты могут быть у препаратов и интравитреальных инъекций?
После интравитреальной инъекции возможна легкая боль, покраснение глаза (кровоизлияние в месте укола), жжение и слезотечение (особенно после проходящего эффекта анестезии). Также возможны повышенная чувствительность к свету, ощущение инородного тела и плавающие помутнения. Эти побочные эффекты носят временный характер, не требуют лечения или вмешательства и проходят самостоятельно в течение нескольких часов или дней. Серьёзные осложнения при интравитреальной инъекции крайне редки.
Что представляет из себя препарат «Луцентис»?
«Луцентис» — это самый распространенный и официально зарегистрированный для внутриглазного введения препарат. Он блокирует белок VEGF и тем самым останавливает дальнейший рост новообразованных сосудов. Другое его название — ранибизумаб.
Что представляет из себя препарат «Эйлеа»?
«Эйлеа» — это еще один препарат, механизм которого несколько отличается от «Луцентиса». Он является своеобразной ловушкой для рецепторов VEGF и связывается с ними с большей эффективностью. Другое его название — афлиберцепт.
Сколько инъекций понадобиться сделать для полного излечения?
Количество инъекций при разных заболеваниях отличаются. Некоторым пациентам требуется ограниченное их количество, другим требуется постоянное лечение в течение долгого времени, все препараты, вводимые внутрь глаза, прекращают свое действие в течение 1–2 месяцев. Если предстоит длительная терапия, то большинство врачей придерживаются схемы лечения с постепенным продлением интервала между инъекциями (как правило, каждый раз он продлевается минимум на 2 недели). Если интервал приводит к рецидиву заболевания, то интервал лечения сокращается. При такой схеме у некоторых пациентов на или году возможно прекращение лечения или долгие интервалы без инъекций.
Люди в преклонном возрасте тоже должны придерживаться подобных схем лечения инъекциями с интервалом в 4 недели или более?
Интравитреальные инъекции обладают определенным временным эффектом, поэтому без правильной схемы лечения многие пациенты могут продолжать терять центральное зрение. При правильной схеме лечения центральное зрение обычно удается сохранить. Когда человек обладает достаточным центральным зрением хотя бы на одном глазу, это позволяет быть ему более независимым в повседневной и бытовой жизни. Поэтому обычно врачи рекомендует лечиться всем независимо от возраста.
Через какое время после лечения мое зрение улучшиться?
Среди тех пациентов, которым было начато лечение, улучшить зрение удается далеко не всем. Это происходит того, что чаще всего структура сетчатки в начале лечения уже имеет необратимые повреждения. Однако проводимое лечение существенно снижает риск дальнейшей потери зрения. Как правило, большинство пациентов все равно сообщают о субъективном положительном эффекте в виде уменьшения искажений и/или уменьшении пятен, мешающих видеть. Около 15–20% пациентов, у которых имеются более высокие зрительные функции до начала лечения, имеют хороший шанс улучшить свое зрение, однако для этого требуется начать лечение как можно раньше (в течение 2–3 недель после начала симптомов).
Что делать, если лечение идет по правильной схеме, но не помогает? Можно ли будет заменить начатое лечение другим препаратом или дополнить другими методами?
Начальный курс лечения, который нужен для стабилизации состояния, может занять от 3 до 6 месяцев. Кроме того, есть несколько препаратов для лечения того или иного заболевания сетчатки. Если один препарат не помогает, то оправданным считается его замена на другой (например, «Луцентис» на «Эйлеа»). В большинстве случаев интравитреальные инъекции этих препаратов являются самым безопасным и эффективным методом лечения. Для некоторых заболеваний (особенно для диабетической ретинопатии и окклюзий вен сетчатки) лечение может быть дополнено лазерной коагуляцией.
Может ли лечение интравитреальными инъекциями в течение долгого времени причинить вред?
Лечение интравитреальными инъекциями активно используется во всем мире с 2006 года. Некоторые пациенты с того времени получили несколько десятков инъекций, которые привели к окончательной стабилизации заболевания и не дали серьёзных побочных эффектов. Каждый год в мире продолжают делать десятки миллионов интравитреальных инъекций. Иглы, которые используются для инъекции, крайне малы и не приводят к травматизации и рубцеванию. У 10% пациентов, которые получают длительную терапию инъекциями, в долгосрочной перспективе может быть повышено внутриглазное давление и существовать риск перехода заболевания в атрофическую форму. Однако эти риски являются незначительными с учетом той пользы, которую привносит данная терапия в лечение заболеваний сетчатки.
Что нужно делать, если я пропустил одну инъекцию препарата?
Поговорите со своим лечащим врачом о вашем индивидуальном графике инъекций и старайтесь его придерживаться. Пропуск в несколько дней не будет иметь серьёзного значения. Однако если же вы пропустили запланированную инъекцию на неделю и более, позвоните в клинику и поговорите со специалистом о скором возобновлении лечения.