Мкг и мг в чем разница йод
Пить или не пить: как грамотно выбирать витамины?
Почему «солнечный» витамин D нужен не только зимой, стоит ли доверять поливитаминам, как выбирать омега-3, чем грозит недостаток йода в организме и как поддержать «худеющий» организм на диете? Эндокринолог GMS Clinic Ольга Игнатова дала интервью для интернет-портала Posta Magazine.
Про важное влияние витаминов на наш организм говорят повсюду. Зачастую данные о чудо-эффектах либо надуманны, либо взяты из небольших исследований или из описания интересных клинических случаев. Сейчас много говорится о роли витаминов C и D в лечении рака, например. Но грамотный врач в своих рекомендациях обычно ориентируется на принципы доказательной медицины, на международные рекомендации в этой области, и эта позиция, безусловно, отличается более спокойным отношением к пользе витаминов. Польза — и доказанная — несомненно, есть. Но, во-первых, никаких сенсаций, во-вторых, витамины нужно принимать с умом и регулярно. В настоящее время люди достаточно неплохо и регулярно питаются, поэтому практически не встречаются авитаминозы и полиавитаминозы, а вот гиповитаминоз — нехватка определенного витамина — сплошь и рядом. Именно по этой причине не стоит, по моему мнению, употреблять поливитамины: не все 15–30 витаминов из этой баночки действительно нам нужны, нет точного понимания, какие из них и в каких объемах всасываются именно вашим организмом. Обычный человек, если он не страдает тяжелыми гастроэнтерологическими заболеваниями и у него нет, например, синдрома мальабсорбции либо перенесенной операции на желудке, просто не нуждается в таком комплексе витаминов.
Россияне склонны иметь дефицит определенных витаминов и микроэлементов: например, люди, придерживающиеся строгих диет, и вегетарианцы склонны к дефициту железа, B12, магния, незаменимых аминокислот и достаточно часто страдают от выпадения волос, слабости, анемии, судорог мышц ног.
Мужчин чаще характеризует дефицит витаминов группы В (недостаточное употребление цельнозерновых, круп, злоупотребление алкоголем). Так как они предпочитают мясное и почти не едят фрукты и овощи, растительные жиры, орехи и рыбу, им не хватает полиненасыщенных жирных кислот (омега-3), полезной для пищеварения клетчатки. Плюс из-за недостаточного употребления молочных продуктов рацион беден кальцием и пребиотиками. Очень многие страдают от недостатка полиненасыщенных жирных кислот, так как в нашем районе нет рыбы хорошего качества — и в силу ее дороговизны, и в силу некачественных продуктов: рыба, выращенная на фермах, питается совершенно не так, как должна. Ну и мало кто из нас постоянно употребляет в пищу, например, оливковое масло или орехи.
Что пить: йод
В первую очередь я, как эндокринолог, должна сказать о дефиците йода. Наша страна принадлежит к региону со средним и умеренным дефицитом йода в почве. Во многих других странах с такой же особенностью раз и навсегда введено обязательное йодирование соли на производстве, и жители страны, покупая, например, хлеб, получают с ним необходимый организму йод. У нас же обязательное йодирование было ошибочно отменено еще в 80-х, и до сих пор, несмотря на усилия ведущих эндокринологов страны, эта проблема не решена.
По данным исследования, проведенного в 2000-х, уровень IQ школьников уже в то время стал ниже на 20% по сравнению с 80–90-ми годами.
Как пить
Детям до 3 лет — препараты калия йодида в таблетках по 100 микрограмм в день, можно растворять в воде, можно купить детские пастилки с йодом, рассасывающиеся во рту. Также йод нужно пить беременным и подросткам с 15 лет, когда идет активный рост щитовидной железы. Впрочем, бездумно «есть йод» не стоит: просто так его пить во взрослом возрасте бесполезно, а после 45 еще и рискованно из-за большого распространения узлового зоба в категории людей 45+.
Что пить: витамин D
Причем дефицит наблюдается у людей всех возрастов. На витамин D сейчас настоящий «бум», исследований масса, но мы будем говорить лишь о доказанных эффектах. Их три:
Кроме того, витамин D положительно влияет на репродуктивную функцию у мужчин, способствуя увеличению мужского гормона тестостерона, и у женщин, в том числе стимулируя обновление волосяных фолликулов и улучшая состав рогового слоя и смягчая его. Поэтому он используется в комплексном лечении атопического дерматита и псориаза.
Как пить
Витамин D не обязательно принимать каждый день. Например, если вы побрызгали горлом люголем (это годовая норма йода), организм возьмет лишь дневную норму, а остальное выведет. А вот для витамина D у нас есть депо, как, например, для железа. Можно принимать раз в неделю, раз в месяц или даже раз в полгода — про запас. Самый простой способ определить необходимую дозу — сдать анализ крови на содержание витамина D (сейчас стоимость анализа становится все доступнее). Если такой возможности нет, то ориентируйтесь на усредненную безопасную норму: дети — 500 МЕ в день, взрослые — 800–1000 МЕ, женщины в менопаузе — 1000–1500. Эффект виден сразу: чувствуешь бодрость, дети в два раза меньше болеют, утром вставать проще. Главное — понимать, что самому себе можно прописать только вот этот неактивный витамин колекальцеферрол D3, который организм запасет и будет «активировать» по мере надобности. Активная же форма витамина альфакальцидол прописывается врачами и только по определенным показаниям, например, при проблемах с почками. В этом случае вся доза, попавшая в организм, будет «работать» сразу.
Витамин D: взгляд в будущее
Исследования продолжаются, результаты благоприятные: предположительно, у людей с ожирением витамин D регулирует жировой обмен и помогает похудеть. Согласно многим данным, он также может помочь снижать уровень сахара у диабетиков. Еще одно направление исследований — влияние витамина D на нервную ткань, что может помочь нам продвинуться в лечении невропатической боли. Есть интересные исследования по предотвращению им депрессии. Плюс, если будет доказана эффективность, витамин D может облегчить жизнь пожилым, у которых из-за слабости мышц и головокружений нередки падения и переломы, и именно у пожилых они часто заканчиваются летальным исходом. Человек сломал ногу, лег в постель и уже не встает, потому что от лежачего образа жизни в этом возрасте появляется масса проблем, например, застой в легких и пневмония. Все перечисленные пункты еще не вошли в серьезные «руководства к действию» для врачей, но эти исследования уже точно вышли из рамок студенческих.
Что пить: омега-3
Как пить
Что пить: витамин С
Как пить
Пить для антиэйдж-эффекта по 200 мг. С той же целью можно пить альфа-липоевую кислоту — это самый сильный антиоксидант с доказанным эффектом.
Что пить: кальций
Как пить
Ирина Мирошниченко в рекламе донесла до нас, что важно принимать кальций, но не предупредила, что он не усваивается без достаточной дозы витамина D. Если витамина D достаточно, то 3 обычные порции молочных продуктов в день — например, стакан молока в кашу, 30 г сыра или баночка йогурта в полдник и кефир на ночь — легко восполнят норму кальция и без витаминов, а вот если наблюдается его дефицит, то кальций не будет усваиваться, и организм начнет разрушать кости, чтобы достать кальций оттуда — именно так появляются отложения кальция в организме: это наш внутренний кальций.
Йод: функции, формы и нормы потребления
Краткая информация о биодоступной форме йода и его нормах потребления
Формы поступления йода
Микроэлемент йод участвует в функционировании щитовидной железы, обеспечивая образование гормонов (тироксина Т4 и трийодтиронина Т3). Необходим для роста и дифференцировки клеток всех тканей организма человека, митохондриального дыхания, регуляции трансмембранного транспорта натрия и гормонов, правильного развития скелета и центральной нервной системы у плодов и младенцев. Недостаточное поступление приводит к эндемическому зобу с гипотиреозом и замедлению обмена веществ, артериальной гипотензии, отставанию в росте и умственном развитии у детей. Потребление йода с пищей широко варьирует в различных геохимических регионах: 65—230 мкг/сутки.
Главными составляющими нормальной деятельности щитовидной железы являются йод и аминокислота тирозин. Приблизительно из 30 мг йода, присутствующего в организме человека, 1/3 сосредоточена в щитовидной железе. Так, основной ее гормон – тироксин (Т4) на 65% состоит из йода. В периферических тканях, главным образом в печени и почках, он превращается в биологически более активный трийодтиронин (Т3) (цифра указывает на количество атомов йода в молекуле вещества), который как раз непосредственно влияет на обмен веществ на уровне клетки.
Источники Йода. Морские водоросли (такие как ламинария, нори, комбу и вакаме) являются одним из лучших пищевых источников йода, но его содержание весьма изменчиво. Другие хорошие источники включают морепродукты, молочные продукты (частично из-за использования йодных кормовых добавок и йодофорных дезинфицирующих средств в молочной промышленности), зерновые продукты и яйца. Молочные продукты, особенно молоко, и зерновые продукты являются основными источниками йода в рационе. Йод также присутствует в грудном молоке человека и детских смесях. Фрукты и овощи содержат йод, но его количество варьируется в зависимости от содержания йода в почве, использования удобрений и методов орошения. Концентрации йода в растительной пище могут варьироваться от 10 мкг/кг до 1 мг/кг сухой массы. Эта изменчивость, в свою очередь, влияет на содержание йода в мясе и продуктах животного происхождения, поскольку влияет на содержание йода в продуктах, которые потребляют животные. Содержание йода у разных видов водорослей также сильно различается.
Йод редко встречается как элемент, а скорее как соль; по этой причине его называют йодидом, а не йодом. Йод в пище и йодированная соль присутствуют в нескольких химических формах, включая соли натрия и калия, неорганический йод (I2), йодат и йодид, восстановленную форму йода. Йодид быстро и почти полностью всасывается в желудке и двенадцатиперстной кишке. Йодат восстанавливается в желудочно-кишечном тракте и всасывается в виде йодида. Когда йодид попадает в кровообращение, щитовидная железа концентрирует его в подходящих количествах для синтеза гормонов щитовидной железы, и большая часть оставшегося количества выводится с мочой. У здорового взрослого человека, насыщенного йодом, содержится около 15–20 мг йода, 70–80% которого содержится в щитовидной железе.
Многие поливитаминные / минеральные добавки содержат йод в форме йодида калия или йодида натрия, в то время как ВОЗ рекомендует использовать йодат калия из-за его большей стабильности. Биологически активные добавки йода или йодсодержащих водорослей (морские водоросли) также доступны. Однако предпочтение ВОЗ отдает органическим формам любых питательных выеществ.
Органический йод в пробиотиках
Результаты проведенных исследований свидетельствуют, что бифидо- и пропионовокислые бактерии являются наиболее перспективными объектами для биотехнологического получения органических форм йода, что повышает биодоступность данного микроэлемента и значительно понижает его токсичность.
О Йодпропиониксе и Йодбифивите. Как известно, реакция йодирования может протекать при расщеплении белков. Ферменты, выделяемые пробиотическими микроорганизмами, способны расщеплять белки питательной среды до аминокислот, в т.ч. до тирозина и гистидина. Последние способны образовывать с йодом прочные соединения. Реакция йодирования может проходить и при синтезе белков микроорганизмами.
Также анализ литературных данных показал, что нарушение функций щитовидной железы возникают при некоторых заболеваниях желудочно-кишечного тракта, например при недостаточной всасываемости йода в тонком отделе кишечника. Поэтому исследования были направлены на устранение самой причины йодной недостаточности. Технический результат изобретения заключается в повышении усвояемости йода организмом, сохранение высокого содержания йода в продукте при хранении, а также в повышении биологической ценности и антимутагенной активности готовых продуктов.Кроме того, указанный технический результат достигается тем, что в качестве инокулята используют закваску пропионовокислых бактерий штамм P. freudenreichii subsp. Shermanii (или закваску бифидобактерий Bifidobacterium longum 379M).
Отличительными признаками изобретения являются новые условия осуществления процесса ферментации, а именно внесение в питательную среду раствора йодистого калия и заквашивание закваской на чистых культурах пробиотических микроорганизмов. Использование пробиотических микроорганизмов, которые являются регуляторами микробиоценоза кишечника, от деятельности которого зависит состояние всего организма, позволит наладить механизм проникновения йода в щитовидную железу, обеспечит поступление в организм лучше усваиваемой органической формы йода.
Результаты исследования показали, что при внесении раствора йодистого калия в среду, содержащую тирозин (и/или гистидин, фенилаланин), происходит реакция замещения йода в бензольном кольце ароматических аминокислот.
Для подтверждения эффективности способа производства йодированных продуктов на основе бактериальных концентратов пропионовокислых бактерии и бифидобактерий была также проведена экспериментальная проверка последних на крысах линии Вистар. О степени усвояемости йода судили по содержанию тиреоидных гормонов в сыворотке крови и гистоморфологическим исследованиям щитовидных желез крыс Вистар. В экспериментах введение мерказолила животным в дозе 25 мг/кг в течении 14 дней привело к гипотиреозу. Результат показали, что применение йодированных концентратов в течении 14 дней способствует восстановлению показателей тироксина трийодтиронина в сыворотке крови до уровня таковых интактных животных при мерказолиловом гипотиреозе. Введение йодированных концентратов более эффективно по сравнению с введением «КI 200». Наличие данного эффекта можно объяснить тем, что ферментная система микроорганизмов способствует более полному усвоению йода организмом животных.
Отмечено, что действие йодированного концентрата пропионовокислых бактерий более эффективно по сравнению с йодированным концентратом бифидобактерий, т.к. содержание связанного тироксина и трийодтиронина у первого выше. Возможно это объясняется тем, что пероксидаза, синтезируемая пропионовокислыми бактериями, катализирует реакцию присоединения йода. Также следует отметить, что применение йодированных бактериальных концентратов в дозе 50 мкг/кг в течении двух недель восстанавливает у животных функциональную зависимость щитовидной желез до уровня интактных животных.
Йодный статус
Йодный статус обычно оценивается с помощью измерений йода в моче. Мочевой йод отражает диетическое потребление йода непосредственно, потому что люди выделяют более 90% диетического йода в моче. Точечные измерения йода мочи являются полезным индикатором йодного статуса в популяциях. Тем не менее, 24-часовые измерения йода в моче или множественные точечные измерения мочи более точны для людей. Для того чтобы в популяции детей школьного возраста или небеременных взрослых было достаточно йода, средние концентрации йода в моче должны быть выше 100 мкг/л и не более 20% населения должны иметь значения ниже 50 мкг/л. По данным ВОЗ, средняя концентрация йода в моче 150–249 мкг/л указывает на достаточное йодное питание во время беременности (и >100 мкг/л у кормящих женщин), тогда как значения менее 150 мкг/л считаются недостаточными. Беременные женщины, которые не употребляют молочные продукты, могут быть особенно подвержены риску йодной недостаточности. Значения ниже 100 мкг/л у детей и небеременных взрослых указывают на недостаточное потребление йода, хотя дефицит йода не классифицируется как тяжелый до тех пор, пока уровень йода в моче не станет ниже 20 мкг/л.
Важные функции йода
Йод является важным компонентом гормонов щитовидной железы, тироксина (Т4) и трийодтиронина (Т3). Функция щитовидной железы в основном регулируется тиреотропным гормоном (ТТГ), также известным как тиреотропин. Он секретируется гипофизом, чтобы контролировать выработку и секрецию гормонов щитовидной железы, тем самым защищая организм от гипотиреоза и гипертиреоза [1]. Секреция ТТГ увеличивает поглощение щитовидной железой йода и стимулирует синтез и высвобождение Т3 и Т4. В отсутствие достаточного количества йода уровни ТТГ остаются повышенными, что приводит к зобу, увеличению щитовидной железы, которое отражает попытку организма улавливать больше йода из кровообращения и вырабатывать гормоны щитовидной железы. Йод может иметь и другие физиологические функции в организме. Например, он, по-видимому, играет роль в иммунном ответе и может оказывать благотворное влияние на дисплазию молочной железы и фиброзно-кистозную болезнь молочной железы.
Йододефицитные заболевания (ЙДЗ) — расстройства, связанные с дефицитом йода, которые рассматриваются Всемирной организацией здравоохранения (ВОЗ) как наиболее распространённые во всем мире заболевания неинфекционного характера. Пациентов с умеренным йододефицитом преследует чувство постоянного недосыпания. Вследствие метаболических нарушений увеличивается вес, причем, ограничивающие диеты в данном случае практически неэффективны. В крови возрастает уровень холестерина, поэтому повышается риск гипертонической болезни, ИБС и атеросклеротических поражений магистральных кровеносных сосудов. У многих больных страдает моторика желчевыводящих путей (появляется дискинезия) и формируются конкременты (камни) в желчном пузыре. У пациенток с дефицитом йода чаще диагностируются дисменорея, мастопатия и миомы матки. Нередки случаи женского бесплодия.
Таблица 1. Симптомы дефицита йода
Список болезней и нарушений, вызываемых недостатком йода
Заболевания типичные для возрастных групп:
Следует отметить, что, к дефициту йода может привести дефицит селена. Кроме того, поскольку гомеостаз тироксина зависит от Se-содержащего фермента, очевидно, что бороться с йододефицитом без ликвидации селенодефицита и его причины бессмысленно. Более того, это может быть опасно из-за взаимодействия избытка йода со многими эссенциальными элементами, а также прямой токсичности «свободных» галогенов.
Гипотиреоз
Гипотиреоз — состояние, обусловленное длительным, стойким недостатком гормонов щитовидной железы, противоположное тиреотоксикозу. Гипотиреоз — серьезное заболевание эндокринной системы, поэтому его последствия весьма сложны. Например, крайней степенью гипофункции щитовидной железы у взрослых является микседема (слизистый отёк кожи), а у детей – кретинизм (от фр. cretín — идиот, малоумный), выражающийся в задержке физического и умственного развития. Помимо этого в организме нарушаются обменные процессы – энергетический, белковый и минеральный обмен, синтез половых гормонов, процессы нормального развития, строения и функционирования головного мозга, сердечно-сосудистой, пищеварительной и костно-мышечной системы. При поступлении в организм необходимой дозы отсутствующих гормонов, симптоматика обычно исчезает, однако, это необходимо делать вовремя.
Узлы щитовидной железы и рак
Особенную опасность представляет появление узлов щитовидной железы – до 30% узлов превращаются в раковые. Вырабатываемый щитовидной железой гормон тироксин содержит до 65,3 % йода. Тироксин ускоряет обмен веществ в организме, размножение клеток и повышает сопротивляемость организма к инфекциям. Возмещение нехватки йода может привести к восстановлению выработки гормона, но только, если имеет место настоящая йодная недостаточность. В странах, где содержание йода в почве минимально, заболеваний раком больше в несколько раз! Механизм противоракового действия йода у женщин связан с регуляцией равновесия между двумя разными формами одного и того же женского гормона – эстрогена. Лечебное действие минерала обусловлено тем, что он помогает превращению эстрадиола – более активной и канцерогенной разновидности эстрогена – в менее активный и более безопасный эстриол. Их неблагоприятное соотношение в организме женщины может провоцировать возникновение рака.
Развитие плода и младенца
Достаточность йода во время беременности чрезвычайно важна для правильного развития плода. На ранних сроках беременности, когда развитие щитовидной железы у плода неполное, плод полностью зависит от уровня Т4 у матери и, следовательно, от потребления йода матерью [39]. Продукция T4 увеличивается приблизительно на 50% во время беременности, что требует сопутствующего увеличения потребления йода матерью. Достаточное потребление йода после рождения также важно для правильного физического и неврологического роста и созревания. Исследования показывают, что младенцы более чувствительны к последствиям дефицита йода, чем другие возрастные группы, на что указывают изменения их уровней ТТГ и Т4 в ответ на даже легкий дефицит йода. Чтобы учесть возросшие потребности в йоде во время беременности и кормления грудью, ВОЗ рекомендует потреблять йод в дозе 250 мкг/день.
Когнитивная функция в детстве
Влияние тяжелой йодной недостаточности на неврологическое развитие хорошо документировано. Результаты нескольких исследований показывают, например, что хронический дефицит йода от умеренной до тяжелой степени, особенно у детей, снижает IQ примерно на 12–13,5 балла.
Фиброзно-кистозная болезнь молочной железы
Рекомендуемые нормы потребления йода (I)
Физиологические потребности в ЙОДЕ согласно Методическим рекомендациям МР 2.3.1.2432-08 о нормах физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации:
Таблица 2. Рекомендуемая суточная норма потребления йода в зависимости от возраста (мкг):
Препараты йода в клинической медицине
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
ММА имени И.М. Сеченова
Синтез тиреоидных гормонов и обмен йода
Закладка щитовидной железы происходит на 3–4 неделе эмбрионального развития из энтодермы, как выпячивание стенки глотки между 1 и 2 парами жаберных карманов. Примерно с 10–12 недели беременности щитовидная железа приобретает способность захватывать йод, а спустя короткое время она уже способна синтезировать и секретировать тиреоидные гормоны.
Поступающий с пищей йод быстро и практически полностью всасывается в тонкой кишке как неорганический йодид. Концентрация йодида в плазме крови при нормальном поступлении йода в организм составляет 10–15 мкг/л, при этом общий эстрацеллюлярный пул йода составляет около 250 мкг. Большая часть йода (90%), поступающего в организм, выводится из него с мочой.
Основной функцией щитовидной железы является обеспечение организма тиреоидными гормонами: тироксином (Т4) и трийодтиронином (Т3). В начале йодид за счет работы натрий–йодидного симпортера активно поступает в тироцит против градиента концентрации. Далее йодид достигает апикальной мембраны, окисляется и органифицируется, присоединяясь к тирозильным остаткам тиреоглобулина. Йодирование тиреоглобулина происходит у апикальной мембраны тироцита под действием пероксидазы тироцитов. На очередном этапе синтеза тиреоидных гормонов, после йодирования тирозильных остатков, происходит пространственное изменение структуры тиреоглобулина, в результате чего происходит конденсация йодированных тирозинов с образованием тиреоидных гормонов.
Щитовидная железа является единственной эндокринной железой, которая вследствие постоянно варьирующего поступления субстрата для синтеза гормонов (йода) запасает очень большие количества своего продукта. Так, запаса тиреоидных гормонов, постоянно содержащихся в щитовидной железе, хватило бы примерно на 2 месяца.
При одномоментном поступлении в организм очень большого количества йода (фармакологические дозы) развивается так называемый феномен Вольфа–Чайкова, который подразумевает временную (примерно на 14 дней) блокаду захвата йода щитовидной железой и синтеза тиреоидных гормонов. Этот феномен предотвращает поступление в щитовидную железу избытка йода и синтез избытка тиреоидных гормонов. В прошлом (а в отдельных случаях и в настоящее время) феномен Вольфа–Чайкова использовался для предоперационной подготовки больных токсическим зобом.
Понятие о физиологических и фармакологических дозах йода
ВОЗ совместно с другими международными организациями установила, что суточная потребность в йоде составляет 100–200 мкг (мкг – это миллионная доля грамма) (табл. 1). За всю жизнь человек потребляет около 3–5 граммов йода, что эквивалентно содержимому примерно одной чайной ложки.
Суточные дозы йода до 1000 мкг (1 мг) считаются физиологическими и не могут обусловить развитие какой–либо патологии у здорового человека. Более высокие дозы йода называются фармакологическими. Как правило, такое количество йода человек может получить только с лекарственными препаратами. Некоторые отхаркивающие средства содержат огромное количество йода. Каждая таблетка амиодарона содержит 60 мг йода, что эквивалентно годовой физиологической потребности в этом микроэлементе. Аналогичным образом, того количества йода, которое содержится в одной капле раствора Люголя (6,3 мг йода), хватило бы более чем на месяц, а в 1 мл спиртовой настойки йода (40 мг йода) – примерно на 200 дней.
С целью профилактики и лечения йододефицитных заболеваний используются только физиологические дозы йода (100–200 мкг), которые содержатся в соответствующих лекарственных препаратах и минерально–витаминных комплексах. Использование с этой целью биологически–активных пищевых добавок (БАД) не рекомендуется в связи с отсутствием точной информации о содержании в них йода. При использовании йодированной соли, которое признано основным методом массовой йодной профилактики, в организм человека попадает как раз около 100–200 мкг йода.
Концепция йододефицитных заболеваний
В патологии человека наибольшее значение имеет дефицит йода. В настоящее время признано, что йодный дефицит является естественным и всеобщим природным феноменом. Отсутствие дефицита йода в той или иной популяции может быть связано либо с адекватно проводимой массовой йодной профилактикой, либо со специфическим характером питания, например, как в Японии, где потребляется очень большое количество богатых йодом морепродуктов. Йодный дефицит имеет место на всей территории Российской Федерации, равно как и во многих других странах, в частности, в большинстве стран Европы.
До самого последнего времени йодный дефицит у большинства людей и медиков ассоциировался исключительно с проблемой эндемического зоба. Тем не менее исследования последних нескольких десятилетий показали, что зоб является далеко не единственной и не самой тяжелой проблемой, которую несет с собой йодный дефицит. В середине 80–х годов XX века австралийским ученым Бэзилом Хетцелем была выдвинута концепция йододефицитных заболеваний.
Йододефицитными заболеваниями (ЙДЗ), по определению ВОЗ, обозначаются все патологические состояния, развивающиеся в популяции в результате йодного дефицита, которые могут быть предотвращены при нормализации потребления йода. Недостаточность поступления йода в организм приводит к развертыванию цепи последовательных приспособительных процессов, направленных на поддержание нормального синтеза и секреции гормонов щитовидной железы. Но если дефицит йода сохраняется достаточно долго, происходит срыв механизмов адаптации с последующим развитием ЙДЗ. Этот термин подчеркивает тот факт, что заболевания щитовидной железы являются далеко не единственным и не самым тяжелым последствием дефицита йода (табл. 2).
Препараты йода и профилактика нарушений психического развития
Во время беременности, особенно в ее первой половине, под воздействием комплекса специфических факторов происходит значительная стимуляция щитовидной железы. Такими специфическими факторами являются гипепродукция хорионического гонадотропина, эстрогенов и тироксинсвязывающего глобулина (ТСГ), увеличение почечного клиренса йода и изменение метаболизма тиреоидных гормонов беременной в связи с активным функционированием фетоплацентарного комплекса. При достаточном количестве основного субстрата для синтеза тиреоидных гормонов, то есть йода, эти изменения легко компенсируются. В результате воздействия всех перечисленных стимулирующих факторов в норме продукция Т4 во время беременности возрастает примерно на 30–50%. Наибольшее значение это имеет в первой половине беременности, когда у плода еще не функционирует собственная щитовидная железа, но при этом происходит формирование основных структур нервной системы.
Во время беременности, особенно в ее первой половине, под воздействием комплекса специфических факторов происходит значительная стимуляция щитовидной железы. Такими специфическими факторами являются гипепродукция хорионического гонадотропина, эстрогенов и тироксинсвязывающего глобулина (ТСГ), увеличение почечного клиренса йода и изменение метаболизма тиреоидных гормонов беременной в связи с активным функционированием фетоплацентарного комплекса. При достаточном количестве основного субстрата для синтеза тиреоидных гормонов, то есть йода, эти изменения легко компенсируются. В результате воздействия всех перечисленных стимулирующих факторов в норме продукция Т во время беременности возрастает примерно на 30–50%. Наибольшее значение это имеет в первой половине беременности, когда у плода еще не функционирует собственная щитовидная железа, но при этом происходит формирование основных структур нервной системы.
Йодный дефицит еще до беременности приводит к тому, что щитовидная железа женщины функционирует, используя резервные возможности. Дальнейшее повышение потребности в йоде, которое происходит во время беременности, может приводить к относительной функциональной гестационной гипотироксинемии (относительной по отношению к ожидаемому повышению уровня тироксина на ранних сроках беременности при адекватном поступлении в организм йода). Адекватное развитие головного мозга в неонатальном периоде во многом зависит от интрацеребрального уровня Т4, который напрямую коррелирует с уровнем свободного Т4 плазмы. При дефиците тиреоидных гормонов у плода наблюдается уменьшение массы головного мозга и содержания в нем ДНК, а также ряд гистологических изменений.
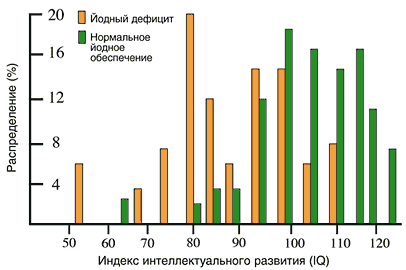
Показатели умственного развития населения (IQ–индекс), проживающего в регионах йодной недостаточности, достоверно (на 10–15%) ниже таковых в регионах без дефицита йода (рис. 1). Причиной этого, как указывалось, является неблагоприятное воздействие даже умеренного йодного дефицита в период формирования центральной нервной системы, в первую очередь в перинатальном периоде. Наряду с риском нарушения развития нервной системы плода в условиях легкого йодного дефицита примерно у 15% женщин формируется зоб.
Рис. 1. Интеллектуальное развитие детей 2,5-6 лет, проживающих в областях Испании с различным обеспечением йодом (Bleichrodt N., 1989)
В связи с вышесказанным во время беременности риск развития тяжелых йододефицитных заболеваний наиболее высок, что требует специальных профилактических мер. Наряду с использованием йодированной соли всем беременным и кормящим грудью женщинам, проживающим в регионах йодного дефицита рекомендуется активное профилактическое назначение препаратов, содержащих физиологические (200 мкг) дозы йода. Примером такого препарата может служить Йодид (фармацевтическая компания Никомед), в одной таблетке которого содержится 100 или 200 мкг активного йода в виде калия йодида. Препарат назначается беременным и кормящим женщинам в дозе 150–200 мкг в день (1,5–2 таблетки Йодид 100 или 3/4–1 таблетку Йодид 200). В ряде клинических исследований установлена высокая эффективность применения физиологических доз Йодида: через месяц от начала йодной профилактики у беременных женщин уровень йодурии возрастал более чем в 3 раза и достигал 134,0 мкг/л.
Также на фоне проводимой йодной профилактики препаратом Йодид 100 (Йодид 200) выявлено повышение концентрации йода в грудном молоке, увеличилась продолжительность грудного вскармливания.
Важным результатом применения Йодида явилось уменьшение частоты неонатальной гипертиреотропинемии и транзиторного гипотиреоза. Йодная профилактика сопровождалась достоверным увеличением показателей длины и массы тела у детей как при рождении, так и к году жизни.
Препараты йода в лечении зоба
Наиболее частой причиной эутиреоидного, то есть протекающего без нарушения функции щитовидной железы, зоба является дефицит йода. В эндемичных регионах с йодным дефицитом связано около 90–95% случаев увеличения ЩЖ; у детей – до 99%.
Диагностика эутиреоидного зоба подразумевает использование достаточно простых методов, доступных в широкой клинической практике. Наиболее просто обстоит дело с диффузным зобом, для диагностики которого достаточно определения уровня ТТГ и УЗИ щитовидной железы; определение уровня антител к тиреоидной пероксидазе (АТ–ТПО) может помочь в дифференциальной диагностике с аутоиммунным тиреоидитом. При обнаружении в железе узловых образований дополнительно проводятся пункционная биопсия – для исключения опухоли и сцинтиграфия для исключения функциональной автономии («горячих узлов»).
Для лечения зоба (увеличение объема щитовидной железы более 18 мл у женщин и более 25 мл у мужчин) используются 3 основных метода:
2. Препараты L–тироксина (например, Эутирокс)
3. Комбинация йода и L–тироксина (Йодтирокс)
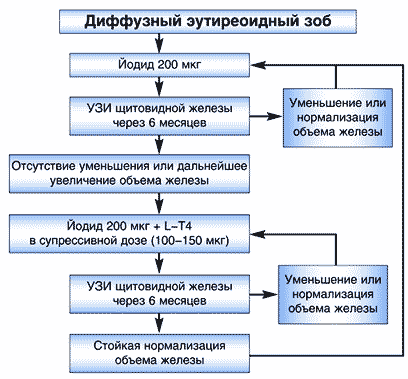
Наиболее оптимальным и этиотропным методом лечения зоба, связанного с йодным дефицитом, является назначение препаратов, содержащих физиологические дозы йода. В соответствии со схемой, представленной на рисунке 2, на первом этапе лечения подавляющему большинству детей, подростков и молодых людей (моложе 40 лет) показано назначение йодида в дозе 100–200 мкг в день. Назначение йода приводит к достаточно быстрому подавлению гипертрофического компонента зоба (увеличение размеров тироцитов). Эффективность терапии контролируется при помощи УЗИ. При отсутствии эффекта через 6–12 месяцев к терапии добавляется левотироксин в дозе 100–150 мкг в день либо осуществляется переход на монотерапию левотироксином. Целью назначения последнего является подавление продукции тиреотропного гормона (ТТГ) гипофизом. Уровень ТТГ целесообразно поддерживать в интервале 0,1–0,5 мЕд/л.
Рис. 2. Лечение диффузного эутиреоидного зоба
Существенным недостатком монотерапии L–тироксином является феномен отмены – рецидив зоба после отмены препарата. Основным же плюсом комбинированного назначения йода и L–тироксина является более быстрое (по сравнению с монотерапией йодом) достижение уменьшения объема щитовидной железы (за счет левотироксина) и нивелировка феномена отмены L–T4 (рецидив зоба) за счет йода.
Препараты йода и профилактика послеоперационного рецидива зоба
Если речь идет о диффузном эутиреоидном зобе, операция может быть показана лишь при его гигантском размере и/или при явлениях компрессии окружающих органов. В случае многоузлового и узлового зоба, в ситуациях, когда при помощи тонкоигольной биопсии исключена опухолевая природа этих образований, показанием для операции является лишь значительный размер узлов (более 4–5 см в диаметре).
Отсутствие в нашей стране единых подходов к оперативному лечению заболеваний щитовидной железы, приводит к тому, что эндокринологи сталкиваются с пациентами, которым в одинаковых клинических ситуациях предпринимаются совершенно разные по объему операции. Наибольшие возражения вызывают операции, подразумевающие удаление (энуклеацию) отдельных узловых образований. Оставляет желать лучшего и огромное количество не обоснованных оперативных вмешательств по поводу банального узлового и многоузлового коллоидного зоба.
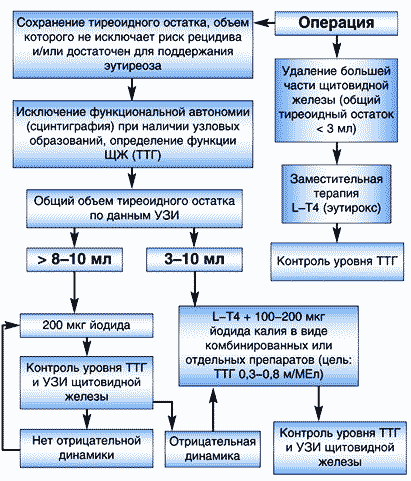
Разбирая принципы профилактического лечения после операций по поводу различных вариантов йододефицитного зоба, прежде всего, следует отметить, что такая профилактика необходима. На это указывает тот факт, что риск послеоперационного рецидива зоба достаточно высок и варьирует от 20 до 80%. Ориентировочный алгоритм послеоперационной профилактики представлен на рисунке 3.
Рис. 3. Послеоперационная профилактика рецидива зоба
Если объем оставленной доли щитовидной железы или суммарный объем тиреоидного остатка превышает 10 мл, большинству пациентов показано назначение профилактической монотерапии йодидом в дозе 200 мкг в день. Если при УЗИ в оставшейся после операции части щитовидной железы определяется узловое образование (не удалено во время операции или сформировалось после неё), предварительно целесообразно исключить функциональную автономию при помощи сцинтиграфии, а если узел пальпируется или превышает 1–1,5 см в диаметре, необходимо выполнить его пункционную биопсию. В том случае, если на фоне монотерапии йодом по мере наблюдения со временем выявляется повышение уровня ТТГ (развивается субклинический гипотиреоз) или при УЗИ выявляется прогрессирующее увеличение размера щитовидной железы (рецидив зоба), лечение дополняется Эутироксом с целью подержания уровня ТТГ в интервале 0,3–0,8 мМЕ/л. Если объем оставленной после операции ткани щитовидной железы находится в пределах 3–10 мл, в большинстве случаев, сразу рекомендуется назначение указанной комбинированной терапии йодом и L–тироксином (Йодтирокс).
2. Дедов И.И., Мельниченко Г.А., Фадеев В.В. Эндокринология (учебник для студентов медицинских вузов). – М. Медицина, 2000.
3. Фадеев В.В., Мельниченко Г.А. Гипотиреоз (руководство для врачей). – М., «РКИ Северо пресс», 2002.