Мовалис таблетки или уколы что эффективнее
Нестероидные противовоспалительные препараты: список и цены
Нестероидные противовоспалительные препараты используются достаточно широко для подавления воспалительных процессов в организме. НПВП доступны в различных формах выпуска: таблетки, капсулы, мази. Они обладают тремя основными свойствами: жаропонижающими, противовоспалительными и болеутоляющими.
Лучший нестероидный противовоспалительный препарат может подобрать только врач, отталкиваясь от индивидуальных особенностей пациента. Самолечение в данном случае может быть чревато развитие серьезных побочных реакций или же передозировки. Предлагаем ознакомиться со списком препаратов. Рейтинг разработан на основании соотношения цена-качество, отзывов пациентов и мнения специалистов.
Как работают НПВП?
Нестероиды ингибируют агрегацию тромбоцитов. Терапевтические свойства объясняются блокадой фермента циклооксигеназы (ЦОГ-2), а также снижением синтеза простагландина. По мнению специалистов они оказывают влияние на симптомы заболевания, но не устраняют причину его возникновения. Поэтому не следует забывать о средствах, с помощью которых должны быть устранены первичные механизмы развития патологии.
Если у пациента обнаружена непереносимость НПВП, тогда они заменяются лекарствами других категорий. Часто в таких случаях применяют комбинацию противовоспалительного и болеутоляющего средства.
Как показывает практика, нецелесообразно заменять одно лекарство другим той же группы, если при приеме обнаруживается недостаточный терапевтический эффект. Удвоение дозы может привести только к клинически незначительному увеличению воздействия.
Классификация НПВП
Нестероидные противовоспалительные средства классифицируются в зависимости от того, являются ли они селективными для ЦОГ-2 или нет. Таким образом, с одной стороны, есть неселективные НПВП, а с другой – селективные ЦОГ-2.
Эффективность мовалиса при лечении острых болей в нижней части спины
Е. Г. Филатова А. В. Кондриков О. И. Истомина
Целью исследования были определение факторов, влияющих на эффективность мовалиса (мелоксикам) при комбинированном (инъекционная и таблетированная формы) использовании его у пациентов с синдромом острой боли в спине (БНС) и оценка безопасности лечения. Наблюдали 30 пациентов (18 женщин, 12 мужчин, средний возраст 43,1 года) с первичным синдромом БНС. У 83% пациентов его причиной был мышечно-тонический синдром, у 17% он сочетался с радикулопатией.
Различают первичный и вторичный синдром БНС.
Главными причинами первичного синдрома БНС, который развивается преимущественно в возрасте 20-50 лет (пик заболеваемости 35-45 лет), являются дисфункция мышечно-связочного аппарата, спондилез, реже грыжа межпозвонкового диска и др. Вторичный синдром БНС наблюдается как в более старшем, так и в среднем возрасте. Он развивается в результате болезней висцеральных органов (сердечно-сосудистой, мочеполовой систем, легких, желудочно-кишечного тракта и пр.), эндокринных и других заболеваний.
В соответствии с рекомендациями ВОЗ [5] лечение БНС проводится с учетом их формы и варианта течения. В общий терапевтический комплекс обычно включаются следующие мероприятия:
НПВС (диклофенак и др.) занимают центральное место в терапии БНС.
Новым средством, селективно ингибирующим циклооксигеназу 2 (что обеспечивает лучшую переносимость по сравнению с традиционными НПВС), является мелоксикам (мовалис). Его преимущество заключается в наличии инъекционной формы использования. В ряде работ [1, 6-8] показано, что мовалис эффективно купирует БНС, причем действует быстрее, чем диклофенак, и отличается лучшей переносимостью.
Целью нашего исследования были выявление факторов, влияющих на эффективность мовалиса при комбинированном (инъекционная и таблетированная формы) лечении пациентов с острыми БНС, и оценка его безопасности.
Материал и методы
Наблюдали 30 пациентов (18 женщин и 12 мужчин) в возрасте 27-64 лет (средний 43,1 года) с первичным синдромом БНС.Критериями включения были острое или подострое течение БНС; прекращение приема других НПВС за 3-7 дней до начала исследования; прекращение приема миорелаксантов, психотропных и других средств противоболевой направленности и влияющих на порог болевой чувствительности.
Критериями исключения являлись хроническое или хронически рецидивирующее течение БНС (более двух атак за последние 6 мес); наличие травм позвоночника в анамнезе; последствия оперативного вмешательства на позвоночнике; наличие клинических признаков обеспечения язвенной болезни желудка или двенадцатиперстной кишки; заболевания крови; болезнь почек; повышенная чувствительность к анальгетикам, антипиретикам и к НПВС.Исследование проведено на базе неврологического отделения Московской городской клинической больницы #33.Мовалис вводили внутримышечно в дозе 15 мг/сут в течение 5 дней с последующим энтеральным приемом в той же дозе (одна таблетка в сутки).
При определении порога болевой чувствительности альгометром измеряли порог давления в максимально болезненной точке спины. Прибор регистрирует давление (в футах) в момент появления болевого ощущения. Определяли индекс нетрудоспособности (по Вадделю).
Результаты
При анализе симптомов натяжения у пациентов с радикулопатией отмечался истинный симптом Ласега, когда боль при поднимании выпрямленной конечности иррадиировала по ходу пораженного корешка вплоть до стопы. У пациентов только с МТС отмечался псевдосимптом Ласега, когда поднимание ноги вызывало локальную боль или в пояснице, или в бедре, или под коленом, или в голени, что объяснялось растяжением спазмированных мышц.
Таким образом, у 17% пациентов при клиническом неврологическом обследовании выявлялись признаки радикулопатии в сочетании со вторичным рефлекторным МТС, тогда как у остальных 83% острый болевой синдром в нижней части спины был обусловлен только МТС.
При рентгенологическом исследовании позвоночника, дегенеративно-дистрофические изменения разной выраженности, т.е. признаки остеохондроза, определялись у всех пациентов.Нейровизуализационные исследования КТ или МРТ поясничного отдела позвоночника были проведены всем больным с радикулопатией и 5 (20%) пациентам только с МТС.
На всех томограммах выявлялись протрузии дисков и/или грыжи разной выраженности, однако при радикулопатии они имели бульшую величину (7-10 мм), сдавливали корешок или жировую клетчатку, а у одного пациента определялись признаки стеноза позвоночного канала.Интенсивность спонтанной боли по ВАШ, составлявшая до лечения 4 балла, а при движении более 7,5 балла, уже через час после первой инъекции мовалиса достоверно (р Обсуждение
Такой режим его назначения, видимо, способствует повышению эффекта курса лечения в целом, поскольку достоверное уменьшение боли и улучшение функции определяются уже после первой инъекции препарата.Отмеченная нами безопасность мовалиса подтверждает результаты других его исследований [1, 6-8].Представляют интерес некоторые особенности БНС у мужчин и женщин.
Мовалис, как указывалось выше, в одинаковой степени уменьшал боль в спине у мужчин и женщин. Вместе с тем функциональная активность позвоночника после проведенного лечения была выше у женщин, что, возможно, связано с большей природной гибкостью вообще, однако нельзя исключить и влияние перечисленных социально-психологических факторов.
В нашем исследовании у всех пациентов выявлялся рефлекторный МТС, причем боль носила в 83% случаев ноцицептивный характер и лишь у 17% больных мышечно-тонические расстройства сочетались со страданием корешка, т.е. имела место смешанная ноцицептивная и нейропатическая боль. Отмечено, что пациенты с радикулопатией в целом хуже оценивали результаты лечения мовалисом.
К сожалению, статистическую оценку таких различий ввиду малого числа пациентов нам провести не удалось.Роль депрессии и тревожно-депрессивных нарушений в патогенезе хронической боли широко обсуждается в литературе. Их наличие является основным аргументом в пользу назначения антидепрессантов пациентам с хроническими болевыми синдромами. Наше исследование подтверждает это. Более выраженный положительный эффект лечения мовалисом зафиксирован у пациентов без депрессии.
Таким образом, эмоциональные нарушения депрессивного и тревожного спектров не только играют значительную роль в патогенезе хронических болевых синдромов, но и существенно влияют на результаты лечения. При высокой выраженности эмоциональных нарушений возможна хронизация заболевания. Все это определяет актуальность разработки оптимальных режимов применения НПВС в комбинации с антидепрессивными и антитревожными средствами.
Литература
Источник Журнал неврологии и психиатрии им. С.С. Корсакова №7 | 2005
Эффективность и безопасность Мовалиса в лечении заболеваний опорно-двигательного аппарата
Опубликовано в журнале:
«ФАРМАТЕКА», 2009, № 11, с. 28-33
Н.В. Чичасова
Кафедра ревматологии ФППОВ ММА им. И.М. Сеченова, Москва
Лечение хронических заболеваний опорно-двигательного аппарата является сложной врачебной проблемой. Преимущественно пожилой возраст больных, наличие сопутствующих заболеваний и необходимость в связи с этим соответствующего лечения осложняют проведение противовоспалительной и обезболивающей терапии. Однако наиболее часто применяемые классические нестероидные противовоспалительные средства помимо положительного лечебного действия часто вызывают развитие побочных эффектов со стороны желудочно-кишечного тракта, печени, почек, бронхов, что значительно лимитирует проведение адекватной терапии. Представитель класса селективных ингибиторов циклооксигеназы-2 мелоксикам (Мовалис) имеет сходную с классическими препаратами эффективность, но гораздо лучше переносится, в т. ч. и лицами пожилого возраста. Представлены результаты научных исследований и реальной клинической практики, свидетельствующие об эффективности и безопасности Мовалиса.
Ключевые слова: ревматические заболевания, противовоспалительная терапия, нестероидные противовоспалительные средства, селективные ингибиторы циклооксигеназы-2, побочные явления, мелоксикам
Миллионы людей страдают от болей в суставах и позвоночнике при ревматоидном артрите (РА), спондилоартропатиях и остеоартрозе (ОА) – наиболее частых артрологических заболеваниях. Боли в периартикулярных тканях и мышцах сопровождают многие заболевания либо возникают как самостоятельное страдание. В различные периоды жизни боль в связи с поражением компонентов опорно-двигательного аппарата встречается у 20–45 % населения земного шара, чаще у женщин, чем у мужчин, и в старших возрастных группах [1]. Болевой синдром может быть острым при травмах, инфекционном поражении, микрокристаллических артропатиях. Но при артрологических заболеваниях боль, как правило, носит хронический характер различного генеза: чаще всего воспалительного, а также механического, сосудистого, нейрогенного, психосоматического, что требует непрерывной многомесячной и многолетней терапии для улучшения качества жизни больных.
Хронический характер болевого синдрома большинства ревматических заболеваний (РЗ) обусловлен развитием воспаления в синовиальной оболочке суставов в связи с гиперпродукцией большого количества провоспалительных агентов, модуляцией функции иммунокомпетентных клеток и их пролиферацией, деструктивным действием протеаз [2]. Даже ОА – заболевание, принятое относить к дегенеративным поражениям суставов, характеризуется развитием синовита и является показанием к назначению препаратов, купирующих воспалительный процесс. Болевой синдром неизбежно сопутствует воспалению в суставе, хотя его интенсивность не всегда коррелирует с выраженностью воспалительного процесса.
Требования к медикаментозной терапии, способной уменьшить выраженность воспаления и боли, с учетом необходимости длительного приема препаратов определяются выраженностью анальгетического и противовоспалительного эффектов и безопасностью. Наиболее сложными для лечения являются хронические артриты, к которым относят РА, анкилозирующий спондилоартрит, или болезнь Бехтерева, и псориатическую артропатию. Эти заболевания характеризуются многолетним персистированием активности воспаления, что приводит к деструктивным процессам в суставах и постепенной утрате функции опорно-двигательного аппарата. Лечение хронических артритов требует многолетней комплексной противовоспалительной терапии с использованием симптоматических (нестероидных [НПВС] и стероидных противовоспалительных препаратов) и базисных противовоспалительных средств (цитостатиков, сульфасалазина и др.). Во-первых, необходимо уменьшать боли в суставах и облегчать состояние больного, во-вторых, следует замедлять прогрессирование необратимых анатомических изменений в суставах.
Таким образом, несмотря на определенные успехи в разработке методов купирования болевого синдрома, существуют конкретные проблемы в проведении противовоспалительной терапии РЗ, основные из которых можно сформулировать следующим образом:
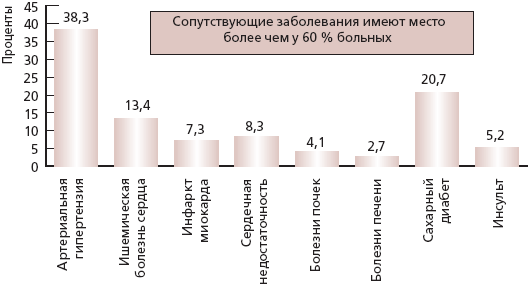
Проблема коморбидности всегда беспокоит клиницистов. В последние годы появляются все новые данные о частоте сопутствующей патологии у пациентов с заболеваниями опорно-двигательного аппарата, в первую очередь у больных ОА. Данные обследования более 9000 больных РЗ, проведенного в Сербии, приведены на рис. 1 [4].
Рис. 1. Сопутствующие заболевания у 9704 пациентов, леченных НПВС врачами общей практики
НПВС назначают практически облигатно при всех РЗ. Эти препараты обладают способностью накапливаться в местах воспаления и в определенных органах: ЖКТ, печени, почках, эндотелии сосудов, слизистой оболочке бронхов. При неселективном подавлении функции циклооксигеназы (ЦОГ) 1-го и 2-го типов именно в этих органах реализуются побочные эффекты при приеме НПВС. Наиболее часто развиваются осложнения НПВС-терапии в ЖКТ [5]. Кроме того, использование НПВС именно у пациентов с воспалительными заболеваниями суставов чаще всего сопряжено с желудочно-кишечными осложнениями [6].
Факторы риска развития желудочно-кишечных кровотечений:
Частота желудочно-кишечных кровотечений при приеме НПВС в зависимости от числа факторов риска приведена в табл. 1 [7].
Таблица 1. Частота желудочно-кишечных кровотечений в зависимости от числа факторов риска
| Число факторов риска | Желудочно-кишечные кровотечения, % |
| 0 | 0,8 |
| 1 | 2,0 |
| 2 | 8,6 |
| 3 | 18,0 |
По современным представлениям, наличие хотя бы одного фактора риска развития побочных эффектов НПВС является показанием к использованию селективных ингибиторов ЦОГ-2 или неселективных НПВС в комбинации с ингибиторами протонной помпы. При наличии нескольких факторов риска непереносимости НПВС выбор врача с учетом данных, приведенных в табл. 1, должен быть однозначно сделан в пользу назначения селективных препаратов.
Таким образом, выбор НПВС зависит от риска развития осложнений, возраста пациента, нозологической формы. Так, при ОА, т. е. у лиц преимущественно пожилого возраста крайне нежелательно применение классических НПВС, особенно с большим периодом полураспада, в первую очередь пироксикама, а также производных индол/инденуксусной кислоты – индометацина – в связи с доказанным отрицательным их влиянием на прогрессирование деградации хряща при ОА. Применяют их только для купирования синовита (т. е. при воспалительном типе боли) и в невысоких дозах в отсутствие факторов риска желудочно-кишечных осложнений. Предпочтительнее и у этих больных использовать селективные ингибиторы ЦОГ-2.
Селективный ингибитор ЦОГ-2 мелоксикам (Мовалис) широко используется в медицинской практике. Он является производным оксикамовой кислоты и имеет большой период полувыведения: максимальная концентрация (Cmax) в плазме после приема 15 мг мелоксикама достигается через 7 часов, время полувыведения составляет 20–24 часа, поэтому препарат назначают 1 раз в сутки в дозе 7,5 или 15,0 мг, что удобно для пациента. Мовалис, структурно отличаясь от других ЦОГ-2 ингибиторов, например “коксибов”, связывается с верхней, а не с боковой частью канала ЦОГ-2, как целекоксиб. Эффективность Мовалиса при лечении больных ОА равна таковой неселективных НПВС (диклофенака, пироксикама) [8], а переносимость намного лучше [9]. Мелоксикам хорошо связывается с белками плазмы (99,5 %) и легко проникает в синовиальную жидкость, где его концентрация составляет 45–57 % от таковой в плазме [10]. Препарат продемонстрировал равнозначную эффективность с неселективными НПВС и при РА, и при анкилозирующем спондилоартрите [11, 12].
В рандомизированных клинических исследованиях показана высокая безопасность мелоксикама. Однако реальная клиническая практика, когда лечение проводится пациентам самого различного возраста, имеющих сопутствующие и подчас тяжелые заболевания и получающих различные медикаменты, ставит перед врачом сложные задачи. Представленные Zeidler H. и соавт. [13] результаты лечения 13 307 пациентов с патологией суставов в обычной врачебной практике в Германии позволяют оценить место мелоксикама на основании мнения 2155 врачей. Большинство (60 %) пациентов до назначения мелоксикама получали другие НПВС: в 43,2 % случаев их применение не было эффективным, а у каждого 5-го больного – непереносимым. В этой группе пациентов частота побочных эффектов, приведших к отмене мелоксикама в дозе 7,5 мг/сут, составила 0,7 %, а 15 мг/сут – 0,6 %; развитие осложненных язв ЖКТ отмечено у 2 из 8652 больных, получавших 7,5 мг/сут мелоксикама и еще у 2 из 4448 больных при суточной дозе мелоксикама 15 мг. Напомним, что применение неселективных НПВС приводит к развитию язв верхних отделов ЖКТ в 12–19 % случаев, а осложненных язв – примерно у 0,4 % больных [14].
Проблемы НПВС-гастропатии довольно часто обсуждаются в литературе. Реже приводятся данные об осложнениях со стороны почек. Неселективные НПВС вызывают снижение уровня простагландинов в почках, что приводит к нарушению экскреции Na, задержке жидкости, развитию артериальной гипертензии или ухудшению ее течения. При этом уменьшается эффективность антигипертензивных препаратов, что диктует необходимость тщательного мониторинга артериального давления и коррекции дозы β-адреноблокаторов, ингибиторов ангиотензинпревращающего фермента, диуретиков. По результатам патологоанатомических исследований, у больных РА, вынужденных годами принимать полноценные терапевтические дозы неселективных НПВС, в 60–100 % случаев развивается интерстициальный нефрит. Возможно развитие острой почечной недостаточности (ОПН). Тщательный анализ риска развития ОПН у больных пожилого возраста проведен в США [15].
По программе оценки эффективности и безопасности лекарственных средств, назначенных между 1999 и 2004 гг. лицам старше 65 лет, были изучены побочные эффекты НПВС при условии их приема 6 и более месяцев. Больные, получавшие два НПВС одновременно, из исследования были исключены. Из 183 446 пациентов, средний возраст которых составил 78 лет, ОПН, приведшая к госпитализации, отмечена у 870. Наиболее частым НПВС, используемым в этой группе больных, был целекоксиб, его принимал каждый третий пациент. В табл. 2 приведены относительный риск (ОР) и 95 % доверительный интервал (ДИ) развития ОПН при приеме различных НПВС по сравнению с целекоксибом. Достоверное увеличение риска развития ОПН на 50 и 100 % получены для ибупрофена и индометацина соответственно. Из табл. 2 видно, что мелоксикам ассоциируется с наименьшим риском развития ОПН среди проанализированных селективных и неселективных НПВС.
Таблица 2. Ассоциация между ОПН и приемом НПВС (ОР и 95 % ДИ) [15]
| Препарат | Конечная точка – ОПН, приведшая к госпитализации (n = 870) | Конечная точка – все случаи ОПН (n = 962) |
| Целекоксиб | 1,0 | 1,0 |
| Рофекоксиб | 1,50 (1,25–1,81) | 1,45 (1,21–1,73) |
| Вальдекоксиб | 1,02 (0,74–1,40) | 1,01 (0,74–1,38) |
| Диклофенак | 0,88 (0,57–1,39) | 0,98 (0,6–1,41) |
| Ибупрофен | 1,42 (1,12–1,89) | 1,57 (1,25–1,96) |
| Индометацин | 3,12 (2,40–4,04) | 2,84 (2,21–3,65) |
| Мелоксикам | 0,83 (0,60–1,14) | 0,93 (0,56–1,55) |
| Напроксен | 1,07 (0,82–1,41) | 1,13 (0,87–1,48) |
Обе эти сводки представляют несомненный интерес для клиницистов, т. к. базируются не на результатах научных исследований, а на основании сообщений практикующих врачей.
В последнее время во врачебную практику внедрены парентеральная форма мелоксикама для внутримышечного введения и его ректальные суппозитории. Необходимость создания внутримышечной формы мелоксикама связана с тем, что при значительном времени полувыведения его концентрация при приеме таблетированной формы стабилизируется в крови пациента только на 3–4-е сутки. Фармакокинетические исследования показали, что внутримышечное введение мелоксикама приводит к более быстрой абсорбции препарата, чем при его пероральном применении; максимальная плазменная концентрация достигается уже через 1,5 часа после внутримышечного введения по сравнению с 5–7 часами после перорального применения [16]. При этом 90 % Cmax достигается уже через 30–50 минут после инъекции.
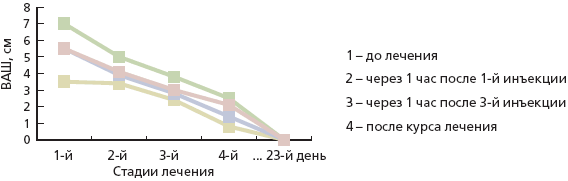
Российское многоцентровое исследование по изучению эффективности внутримышечной формы мелоксикама в лечении 670 пациентов с патологией суставов (ОА – 384 больных и РА – 286 больных) показало (рис. 2), что эффект развивается у большинства больных уже после 1-й инъекции в течение часа. Далее анальгетический эффект увеличивается в течение первых 3 дней и продолжает нарастать при переходе на пероральную форму препарата [17]. Такой ступенчатый способ назначения мелоксикама – внутримышечные инъекции препарата в течение 3 дней и последующий переход на таблетированную форму, может быть полезен при лечении артроза межпозвонковых суставов и при других причинах болей в спине. Ректальные формы НПВС в последние годы используются не столь часто, хотя они имеют ряд преимуществ. Наличие развитой венозной сети в ректальной области определяет быстрое попадание действующего препарата из суппозитория в кровеносное русло, минуя печень. Быстрое развитие выраженного эффекта является реальным преимуществом при использовании ректальной формы мелоксикама. При этом мелоксикам в форме суппозиторий не оказывает местно-повреждающего действия на слизистую оболочку желудка и верхних отделов кишечника. Применение ректальных форм НПВС способно уменьшать частоту диспепсий, что является одной из самых частых причин отмен НПВС – примерно у каждого второго больного. При сравнении переносимости свечевых форм 15 мг мелоксикама и 20 мг пироксикама локальная переносимость мелоксикама была примерно в 2 раза выше, чем пироксикама (частота таких локальных нежелательных явлений, как боли в области анального отверстия, трещины слизистой оболочки ануса, составила соответственно 6,9 и 11,9 %) [18].
Рис. 2. Динамика клинических симптомов на фоне внутримышечного лечения мелоксикамом (М ± SD) [17]
| Симптом | 1-я | 2-я | 3-я | 4-я |
| Боль при движении | 5,3 ± 2,2 | 3,6 ± 2,1* | 2,3 ± 1,8* | 1,1 ± 1,5* |
| Боль в покое | 7,0 ± 1,8 | 4,9 ± 2,1* | 3,3 ± 1,9* | 2,0 ± 1,6* |
| Выраженность синовита | 3,6 ± 2,5 | 3,3 ± 2,4* | 2,1 ± 1,9* | 0,7 ± 1,2* |
| Нарушения функции | 5,2 ± 2,3 | 4,0 ± 2,2* | 2,7 ± 1,9* | 1,5 ± 1,6* |
* р
Мелоксикам наиболее часто назначают больным дегенеративными заболеваниями суставов и позвоночника, что определяется его достаточной эффективностью у этой категории больных и явно лучшей переносимостью по сравнению с неселективными НПВС. Пациенты с воспалительными заболеваниями позвоночника нуждаются в препаратах с выраженным анальгетическим и противовоспалительным эффектом, что приводит к наиболее частому назначению этим больным индометацина или пироксикама – наиболее опасных при длительном лечении средств. Поэтому равнозначная с неселективными средствами эффективность мелоксикама при лечении воспалительных болезней позвоночника является особенно важной. Это дает возможность безопасного обезболивания у больных воспалительными спондилопатиями. Появление парентеральной (ампулированной) и ректальной форм Мовалиса увеличивает возможности индивидуального подбора противовоспалительной терапии у больных различного возраста и с различной переносимостью НПВС. При этом впервые врачи имеют парентеральный препарат для купирования и острого болевого синдрома с селективным ингибированием ЦОГ-2.