Передняя трифуркация правой внутренней сонной артерии что это такое
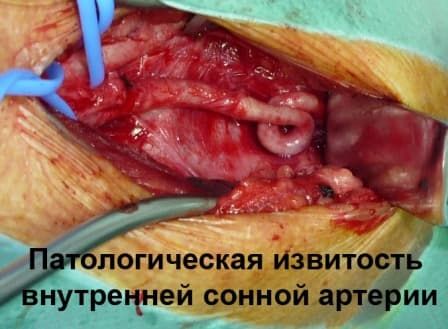
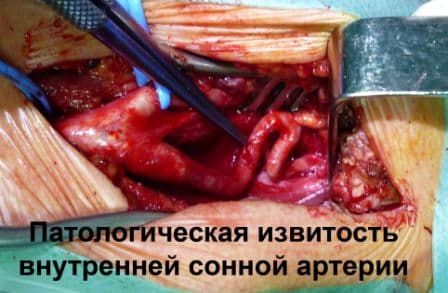
Патологическая извитость сонных артерий
Методы лечения в Инновационном сосудистом центре
Сосудистые хирургии нашей клиники имеют значительный опыт уникальных операций на сонных артериях при патологической извитости. Основной проблемой для хирургического лечение является определение четких показаний к оперативному лечению. В нашей клинике разработан четкий диагностический протокол, позволяющий определить клиническое значение той или иной извитости и степень ее влияния на мозговой кровоток. Опыт успешных операций нашей клиники при патологической извитости превышает 200 случаев.
Причины и распространенность патологической извитости
Патологическая извитость развивается всегда из-за удлинения внутренней сонной артерии, которая вынуждено складывается в изгибы или даже петли. Избыточная длина внутренней сонной артерии часто закладывается еще в период эмбрионального развития, то есть извитость артерии чаще всего врожденная. С возрастом может происходить дальнейшее закручивание избыточной сонной артерии в петлю. По мнению некоторых исследователей патологическая извитость может являться причиной неврологических и интеллектуальных проблем у детей дошкольного и младшего школьного возраста.
Удлинение внутренней сонной артерии может развиваться и в результате запущенной гипертонической болезни, когда постоянно повышенное артериальное давление вызывает изменение стенки артерии и ее изгибы. Такая извитость редко влияет на мозговую гемодинамику и чаще является феноменом, случайно выявляемым при УЗИ магистральных артерий.
Клинико-анатомические варианты

Течение заболевания
Если извитость сонной артерии становится симптомной, то она протекает достаточно мучительно для пациента. Малые признаки и симптомы заболевания постепенно усиливаются и приводят к снижению трудоспособности. Наличие патологической извитости может приводить к симптомной гипертонии, что в свою очередь способствует прогрессированию извитости и образованию перегибов. В местах перегибов сонной артерии могут образоваться спайки, которые еще более способствует нарушению характера кровотока, делая его турбулентным. В итоге эти процессы могут привести к транзиторным ишемическим атакам или инсульту.
Патологическая деформация брахиоцефальных (позвоночных, сонных) артерий
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Артерии, кровоснабжающие головной мозг: подключичные,позвоночные,брахиоцефальный ствол;общие,наружные и внутренние сонные называются брахиоцефальными (БЦА).
Виды паталогической извитости внутренней сонной артерии (патологическая извитость ВСА ):
Механизм нарушения кровотока проще представить при сжатии, перекруте или перегибе садового шланга — ускорение потока жидкости и потеря им ламинарных свойств приводит к потере кинетической энергии крови и недостаточному кровоснабжению головного мозга. Другим механизмом является сужение просвета в месте перегиба артерии — септальный стеноз, который, при определенных условиях, является аналогом стенозирования просвета сосуда при атеросклерозе.
Патологическая извитость внутренней сонной артерии (извитость ВСА)
Патологическая извитость внутренней сонной артерии (паталогическая извитость ВСА) наиболее часто встречающаяся патология среди всех деформаций БЦА.
Сужения артерий, снабжающих головной мозг кровью, в результате патологической деформации БЦА приводят к хроническим нарушениям мозгового кровообращения, что является прединсультным состоянием (инсульт – инфаркт мозга).
Хроническая недостаточность мозгового кровообращения (ХНМК)
Это состояние постоянной нехватки головным мозгом крови, непрерывного кислородного голодания ткани мозга, заставляющее нейроны находиться в постоянном напряжении всех внутриклеточных систем и межклеточных связей, что приводит к нарушению нормального функционирования как клеток мозга, так и органа в целом.
Симптомы недостаточности мозгового кровообращения
Почти в половине случаев симптоматика не выявляется, и извитости обнаруживаются случайно при осмотре и дуплексном сканировании сонных артерий. Наиболее часто первые проявления ХНМК заключаются в виде головных болей в лобной и височной областях, приступах головокружений, шума в ушах, снижении памяти. Несколько реже встречаются более тяжелые неврологические нарушения – в виде транзиторных ишемических атак (ТИА), внезапных потерь сознания. Основными предвестниками развития большого инсульта являются ТИА, при этом возможны преходящие параличи рук и/или ног (от нескольких минут до нескольких часов), нарушения речи, преходящая или резко возникшая слепота на один глаз, снижение памяти, головокружения, обмороки. Наличие ТИА – это тревожный предупредительный сигнал того, что Ваш головной мозг в серьезной опасности, и необходимо как можно скорее пройти обследование и начать лечение.
Причины ХНМК
Причина патологических деформаций БЦА — генетическая и связана с неправильным построением каркаса артерий, состоящего из структурных белков — коллагена и эластина. С возрастом извитости увеличиваются, что зачастую становится причиной возникновения жалоб в пожилом возрасте, несмотря на врожденный характер заболевания. Патологические извитости наследуются!
Основная классификация ХНМК, используемая в России (по Покровскому А.В.), содержит 4 степени:
I степень — асимптомное течение или отсутствие признаков ишемии мозга на фоне доказанного, клинически значимого, поражения сосудов головного мозга;
IV степень — перенесенный, завершенный или полный инсульт, т.е. существование очаговой неврологической симптоматики в сроки более 24 часов вне зависимости от степени регресса неврологического дефицита (от полного до отсутствия регресса).
Диагностика ХНМК
Лечение ХНМК
Важно!
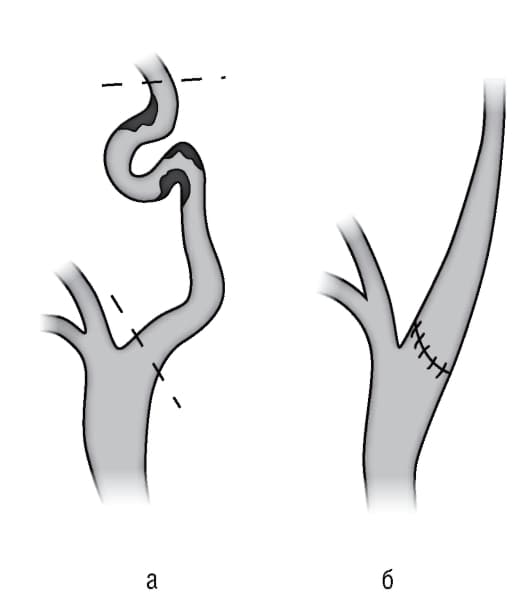
В кардиохирургическом отделении Клиники высоких медицинских технологий им. Н. И. Пирогова проводится хирургическое лечение патологической деформации брахиоцефальных (позвоночных, сонных) артерий.
Нашими хирургами разработан и используется способ реконструкции артерий при патологической извитости ВСА (внутренней сонной артерии) с сохранением важного анатомического клубочка, что приводит к значительному уменьшению частоты послеоперационной нестабильности артериального давления.
МРТ-признаки аномалий головного мозга у больных приступообразной шизофренией: новые данные с использованием ангиографии
Михайлова Ирина Иосифовна — врач-психиатр, к.м.н., с.н.с., ФГБУ «НЦПЗ» РАМН.
Орлова Вера Александровна — д.м.н., г.н.с. ФГБУ «НЦПЗ» РАМН, Обнинск.
Березовская Татьяна Павловна — д.м.н., ФГБУ «Медицинский радиологический научный центр» Минздрава РФ, Обнинск.
Шавладзе Николай Зурабович — аспирант, ФГБУ «Медицинский радиологический научный центр» Минздрава РФ, Обнинск.
Минутко Виталий Леонидович — д.м.н., профессор, руководитель клиники «Психическое здоровье», Москва.
«Вестник РНЦРР МЗ РФ» N13, 30.03.2013 г.
Введение
Методами прижизненной визуализации мозга накоплены многочисленные данные об аномалиях целого ряда церебральных структур при шизофрении (желудочков мозга, лобной и височной коры, таламуса и др.) [2, 4, 16, 17, 20]. Вместе с тем, вопрос о природе выявляемых изменений остается не вполне ясным и продолжает широко дискутироваться в аспектах концепций шизофрении как нарушения развития мозга, либо текущего нейродегенеративного процесса, взаимосвязей с наследственными и средовыми факторами [4, 5, 13, 14, 15, 18, 19].
Цель исследования
Целью исследования являлось уточнение ряда морфологических аномалий мозга при шизофрении и выявление патогенетических факторов их развития.
Материал и методы исследования
Было проведено исследование больных приступообразной шизофренией методом МРТ с использованием сосудистого режима. Все больные проходили стационарное лечение в клинике «Психическое здоровье» в 2009 – 2011 гг. Клиническая диагностика шизофрении осуществлялась по критериям систематики психических расстройств, принятой в НЦПЗ РАМН и по МКБ-10. Из 62 обследованных больных у 30 (1-я группа) была установлена приступообразно-прогредиентная (шубообразная) форма течения заболевания (F20.01, F20.02) со стабильным или нарастающим дефектом и сохранением остаточных галлюцинаторно-бредовых расстройств в ремиссиях.
У 32 пациентов (2 группа) была выявлена рекуррентная (F20.03) форма с ремиссиями без остаточной психотической симптоматики и дефицитарных расстройств. Возраст больных варьировал от 18 до 58 лет, преобладали пациенты в возрасте от 18 до 39 лет (57 чел.). Средняя продолжительность заболевания от момента его манифестных проявлений в большинстве случаев (47) не превышала 9-ти лет и в 1-ой и 2-ой группах пациентов составляла соответственно 8,9 лет и 4,9 года. 18 пациентов поступили в психиатрический стационар впервые и практически не принимали психотропных средств. 33 человека в межприступные периоды принимали психотропные препараты нерегулярно, а перед поступлением в больницу от их приема отказывались. Синдромальная психопатологическая оценка состояния пациентов 1-й и 2-ой групп на момент обследования отражена в табл. 1. Ни у кого из изученных больных не было выявлено тяжелых соматических заболеваний, органических заболеваний ЦНС, а также алкогольной и наркотической зависимости.
Таблица 1. Характеристика обследованной выборки больных шизофренией.
Формы шизофрении
шубообразная
рекуррентная
Всего
Количество обследованных больных
Распределение по полу
Возрастной диапазон
на момент обследования
Средний возраст на момент обследования
Средняя длительность болезни
Ведущий синдром
Тяжесть состояния в исследованных группах больных шизофренией практически не различалась. При обеих формах больные госпитализировались в связи с быстрым нарастанием психотической симптоматики, достигающим сходной степени выраженности (среднее значение по краткой психиатрической шкале BPRS при приступообразно-прогредиентной форме – 40,5 ± 6,8 баллов, а при рекуррентной – 40,7 ± 6,3 баллов). Межгрупповые различия отмечались лишь в синдромальной структуре психоза: при приступообразно-прогредиентной форме больший, чем при рекуррентной, удельный вес имели кататоно-параноидные и галлюцинаторные расстройства, при сходной выраженности аффективных (табл.1).
МРТ-обследование проводилось на 1,5Т томографе фирмы Siemens (Германия) с использованием сосудистого режима без контраста. Томограммы оценивались опытным нейрорадиологом. Проводился подсчет частоты выявляемых в процессе обследования аномалий состояния желудочков мозга (боковых, 3-го), субарахноидальных пространств, борозд, а также состояния периваскулярных пространств, венозных синусов, включая сигмовидные и поперечные, нарушения венозной циркуляции в целом, аномалии строения артерий. Достоверность межгрупповых различий вычислялась угловым преобразованием Фишера. Межгрупповое различие считалось достоверным при значении Фи расчетного более 1,64.
Результаты исследований и их обсуждение
Анализ томографических изображений выявил какие-либо МРТ-признаки аномалий головного мозга практически у всех больных изученной выборки (таблица 2).
Таблица 2. Частота встречаемости МРТ-признаков аномалий головного мозга в исследованных группах больных шизофренией
Патология, выявляемая МРТ
Форма шизофрении
Число больных
Расширение субарахноидальных пространств:
-лобные и теменные доли
Расширение борозд коры
-лобные и теменные доли
— теменные доли
Патология системы желудочков суммарно
-расширение передних рогов боковых желудочков*
-сужение передних рогов боковых желудочков
-расширение центральной части боковых желудочков*
-расширение нижних рогов боковых желудочков
-расширение задних рогов боковых желудочков*
-расширение 3 желудочка
— асимметрия боковых желудочков
Расширение периваскулярных пространств
-граница теменной и затылочной зоны, белое вещество
-субкортикальное пространство (белое и серое вещество)
-субкортикальное пространство (белое вещество)
-ствол (белое и серое вещество)
Периваскулярные кисты
Очаги дистрофии*
— диффузные в белом веществе полушарий
— белое вещество полушарий
— белое вещество субкортикально и базальные ядра
— белое вещество субкортикально
Аномалии строения артерий*
— задняя трифуркация правой или левой внутренних сонных артерий
— передняя трифуркация правой или левой внутренних сонных артерий
— разомкнутый виллизиев круг
— гипоплазия правой или левой позвоночных артерий
Нарушение циркуляции крови в венах
Патология венозных синусов, отражающая изменение скорости кровотока
-ослабление сигнала поперечных и сигмовидных синусов
-асимметрия сигнала сигмовидных синусов
Асимметрия диаметра артерий
—асимметрия задних соединительных артерий
—асимметрия передних мозговых артерий
Аномалии развития мозга (киста Верги, киста кармана Ратке, mega cisterna magna, «пустое турецкое седло», арахноидальная киста в области вырезки намета мозжечка)
*достоверные различия при межгрупповых сравнениях (значение Фи расчетного более 1,64).
Примечание. Жирным шрифтом выделены названия групп аномалий. Проценты считались от общего количества больных данной диагностической группы. Обычным шрифтом обозначены МРТ-признаки, входящие в данную группу. Проценты считались от общего количества больных, имеющих какой-либо МРТ-признак данной группы.
Из приведенной таблицы видно, что наиболее часто встречающейся патологией у изученных больных шизофренией явились как хорошо известные расширения желудочковой системы мозга(50,8% случаев) и субарахноидальных пространств (57,4 % случаев), отражающие гидроцефалию, так и впервые выявленные в данном исследовании аномалии сосудистой системы, являющиеся более распространенными. Не имели МРТ-признаков сосудистых нарушений лишь 5 человек с рекуррентной формой шизофрении (16,7%), и 7 чел.(22,6%) – с приступообразно-прогредиентной (шубообразной). Отсутствие упомянутых нарушений не зависело от пола, возраста, длительности заболевания и лечения.
Выявленные сосудистые расстройства проявлялись расширением периваскулярных пространств, формированием сосудистых кист, признаками нарушений венозной циркуляции (включая патологию венозных синусов) и врожденными аномалиями строения артерий (преимущественно в виде передней и задней трифуркации внутренних сонных артерий). Полученные данные свидетельствуют о нарушениях ликвородинамики, сопряженной с патологией мозгового кровообращения. Томографическая картина нарушения венозного оттока наряду с расширением периваскулярных пространств и образованием периваскулярных кист свидетельствуют о выраженном в той или иной степени отеке мозговой ткани. Рассматриваемая патология обсуждается как связанная с развитием психопатологической симптоматики различной степени выраженности [11]. С другой стороны, явления своеобразного отека мозга при шизофрении хорошо известны в прозекторской практике [6].
Обращает на себя внимание, что у исследованных больных, наряду со случаями распространенной патологии с диффузным расширением периваскулярных пространств, наблюдались случаи с локализацией данной патологии в области ствола и подкорковых структур, участвующих в формировании системы желудочков мозга, патология которых считается наиболее часто встречающейся при шизофрении. Важной является и выявленная локализация на границе теменной и затылочной зон (37,5 % случаев), имеющая отношение к морфофункциональным «зонам перекрытия», связанным с переработкой информации и интегративной деятельностью мозга. В 21,3% случаев выявлялись очаговые изменения преимущественно в белом веществе подкорковых структур и полушарий. По данным ультрамикроскопических исследований на посмертном материале, поражение белого вещества является характерным для шизофрении [9].
Следует отметить, что в 10% случаев были выявлены аномалии развития мозга (киста Верге, киста кармана Ратке и др. – см. табл. 2), связанные с дисфункциями ствола, мозжечка и гипофиза, а также нарушением ликворо- и гемодинамики в соответствующих областях мозга.
Таким образом, выявленные с использованием МРТ структурные изменения головного мозга отражают как связанные с болезнью дистрофические и дегенеративные процессы нервной ткани, сочетающиеся с нарушениями ликвородинамики и всех компонентов мозгового кровообращения (система коллекторов, крупные сосуды и капиллярная сеть), так и дизонтогенетические стигмы в области основания головного мозга. Эти данные подтверждают результаты наших предшествующих исследований, показавших, что МРТ-признаки аномалий головного мозга при шизофрении носят как связанный с текущим болезненным процессом, так и врожденный характер [2, 4, 5].
Приведенные данные выявляют заметные количественные и качественные межгрупповые различия в частоте встречаемости тех или иных МРТ-признаков аномалий головного мозга в двух исследованных группах больных. В группе больных шубообразной шизофренией в целом МРТ- признаки патологии были более распространены. Такие признаки нейродегенерации, как расширение субарахноидальных пространств, за исключением лобно-теменной области, и расширение борозд коры в указанной группе по сравнению с группой больных рекуррентной шизофренией встречалось чаще (65,5% и 51,6%, 23,3% и 9,7% соответственно), хотя это различие не достигало статистической значимости. Среди аномалий желудочковой системы у этих больных достоверно чаще отмечались расширения передних и задних рогов и центральной части боковых желудочков, что может говорить в пользу большей выраженности дегенеративных процессов в области мозолистого тела, передней спайки и хвостатого ядра – зон, источниками кровоснабжения которых являются ветви внутренних сонных артерий, преимущественно передняя мозговая артерия.
Интересно, что в этой же группе достоверно чаще отмечались случаи трифуркации внутренних сонных артерий (Рис. 1).
Рисунок 1. Больная Б., 20 лет. Задняя трифуркация правой ВСА. МР ангиограмма.
Учитывая, что указанная патология изменяет территорию васкуляризации мозговой ткани и существенно снижает возможность развития сосудистых коллатералей и обеспечение мозга кислородом [8], она может рассматриваться как патогенетический фактор, утяжеляющий течение болезни, и гипотетически как один из факторов риска ее развития.
Значимо чаще, чем в группе больных рекуррентной шизофренией, в указанной группе встречались и нарушения венозной циркуляции, включая патологию венозных синусов, а также расширение периваскулярных пространств и формирование периваскулярных кист.
Таким образом, у больных приступообразной шизофренией (шубообразной, рекуррентной) наряду с редукцией мозговой ткани выявляются достаточно ярко выраженные признаки сосудистой патологии, которая может выступать в качестве патогенетического звена формирования нейродеструктивных процессов. Кроме того, учитывая данные о вкладе генетических факторов в вариабельность МРТ-параметров мозга при шизофрении [4], описанные нарушения могут указывать на наличие единого этиологического фактора, искажающего онтогенез на внутриутробном этапе и способствующего формированию шизофренического процесса.
При рекуррентной форме шизофрении достоверно чаще отмечается расширение периваскулярных пространств в базальных ядрах и наличие очаговых изменений, преимущественно в белом веществе мозга (почти в 1/3 случаев), и недостоверно чаще – связанное с отеком сужение передних рогов боковых желудочков, что отражает обусловленность патологии преимущественно расстройствами микроциркуляции.
Рисунок 2. Больной К., 32 года. Асимметрия тел боковых желудочков. МР томограмма в режиме Т2.
Таблица 3. Частота встречаемости лево- и правосторонних асимметрий МРТ-признаков в исследованных группах больных шизофренией.
Передняя трифуркация правой внутренней сонной артерии что это такое
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
ГБУЗ «Городская клиническая больница №67 им. Л.А. Ворохобова», Москва, Россия
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
Распространенность патологии сосудов головного мозга в Чувашской республике по данным компьютерно-томографической ангиографии
Журнал: Оперативная хирургия и клиническая анатомия. 2018;2(1): 19-22
Кострова О. Ю., Михайлова М. Н., Меркулова Л. М., Семенова О. В., Аверкиев В. Г., Тимофеева Н. Ю. Распространенность патологии сосудов головного мозга в Чувашской республике по данным компьютерно-томографической ангиографии. Оперативная хирургия и клиническая анатомия. 2018;2(1):19-22.
Kostrova O Yu, Mikhailova M N, Merkulova L M, Semenova O V, Averkiev V G, Timofeeva N Yu. The prevalence of cerebrovascular disease in the Chuvash Republic according to the data of computed tomography angiography. Russian Journal of Operative Surgery and Clinical Anatomy. 2018;2(1):19-22.
https://doi.org/10.17116/operhirurg20182119-22
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
Цель исследования. Оценка распространенности различной патологии сосудов головного мозга по данным компьютерно-томографической ангиографии (КТ-ангиографии) в Чувашской Республике. Материалы и методы. Результаты КТ-ангиографии 131 пациента отделения лучевой диагностики БУ «Республиканская клиническая больница» Минздрава Чувашской Республики (данные за 2016 г.). Результаты. По распространенности первое место среди различных видов патологии сосудов головного мозга занимают артериальные аневризмы (45% обследованных). При этом у женщин они выявлялись в 3 раза чаще, чем у мужчин. У 22% больных обнаружены множественные аневризмы. У 3,8% всех обследованных выявлены артериовенозные мальформации. У одной пациентки диагностирована редкая для России патология сосудов головного мозга — болезнь мойа-мойа. У 3 женщин определен тромбоз синусов твердой оболочки головного мозга. Заключение. Проведение КТ-ангиографии позволило диагностировать не только частую патологию сосудов головного мозга, но и ее редкие формы. Почти все выявленные заболевания сопровождались нарушениями мозгового кровообращения. Прослежена взаимосвязь сосудистой патологии и частоты развития осложнений с вариантами строения артериального круга большого мозга.
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
ГБУЗ «Городская клиническая больница №67 им. Л.А. Ворохобова», Москва, Россия
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова» Чебоксары, Россия, БУ «Республиканская клиническая больница» Минздрава Чувашии, Чебоксары, Россия
В последние годы наблюдается рост распространенности сосудистой патологии головного мозга [1, 2]. Поэтому проблема ее диагностики остается актуальной не только с медицинской, но и с социальной точки зрения.
Среди всех современных инструментальных методов диагностики этих заболеваний ведущее место занимают различные методы церебральной ангиографии, такие как рентгеноконтрастная ангиография, ультразвуковая допплерография, цветовое дуплексное сканирование, транскраниальное цветовое дуплексное сканирование, магнитно-резонансная ангиография и компьютерно-томографическая ангиография (КТ-ангиография) [3, 4].
При КТ-ангиографии проводят сканирование головы с одномоментным болюсным введением контрастного вещества. Визуализация сосудов осуществляется в артериальную или венозную фазу введения контрастного вещества с учетом времени его циркуляции. Важным достоинством метода является возможность трехмерной реконструкции, позволяющей воспроизводить пространственно-топографические взаимоотношения артерий большого мозга [3].
Цель исследования — oценить распространенность различной патологии сосудов головного мозга по данным КТ-ангиографии в Чувашской Республике.
Материалом исследования явились результаты КТ-ангиографии 131 пациента отделения лучевой диагностики БУ «Республиканская клиническая больница» Минздрава Чувашской Республики (данные за 2016 г.). Среди пациентов были 81 женщина (средний возраст 56 лет) и 50 мужчин (средний возраст 57 лет).
Направлены в отделение с диагнозом субарахноидального кровоизлияния 63 пациента, с аневризмой — 11, с инфарктом мозга, вызванным тромбозом или стенозом мозговых артерий, — 19, с внутримозговым кровоизлиянием — 23, с прочей патологией головного мозга — 15.
КТ-ангиография проводилась на мультиспиральном компьютерном томографе Aquilon-64 с внутривенным введением контрастного препарата Омнипак-350 или Ультравист со скоростью 4,5—5 мл/с.
cтатистическая обработка данных проводилась с помощью программного пакета Microsoft Excel 2007.
Среди всех направленных в отделение пациентов у 59 (45%) обнаружены аневризмы артерий головного мозга. При этом у женщин они встречались в 3 раза чаще, чем у мужчин (33% против 11%). Почти у всех больных с аневризмами выявлены их мешотчатые формы, и лишь у 4 женщин обнаружены фузиформные аневризмы. Множественные аневризмы выявлены у 13 (22%) обследованных. Следует отметить, что у 22 пациентов на момент обследования было состояние после клипирования или эмболизации аневризмы, у 50% из них аневризмы появились повторно — уже на других мозговых артериях.
Наибольшее число артериальных аневризм (35,6%) обнаружено на внутренней сонной артерии (рис. 1), 
По данным разных авторов, у 3,7—6% больных аневризмы практически себя не проявляют и обнаруживаются случайно [1, 2, 4]. Однако большая часть аневризм разрывается, что обычно проявляется клинической картиной субарахноидального кровоизлияния, это обнаружено у 57% пациентов с аневризмами. Значительно реже встречаются аневризмы в сочетании с внутримозговым кровоизлиянием. Среди обследованных пациентов с аневризмами такое сочетание диагностировано у 8,5%.
Следующая выявленная патология сосудов головного мозга также часто проявляется клиникой внутричерепного кровоизлияния. К этой группе относится врожденный порок развития сосудов головного мозга — артериовенозные мальформации (АВМ). Это различной формы и размеров клубки, образованные беспорядочным переплетением патологических сосудов, через которые происходит прямой сброс артериальной крови в венозное русло. Они не имеют капилляров, а расширенные артерии сразу переходят в дренирующие вены [4]. Среди обследованных нами пациентов АВМ выявлены у 5 (3,8%), среди них у 3 женщин (рис. 2). 
В 2016 г. у одной пациентки диагностирована редкая для России патология — болезнь мойа-мойа — хроническое прогрессирующее заболевание сосудов головного мозга, для которого характерно медленное (в течение месяцев и лет) сужение просвета внутричерепных сегментов внутренних сонных артерий и начальных отделов передних и средних мозговых артерий вплоть до их окклюзии. Окончательный диагноз был установлен на основании данных КТ-ангиографии. На ангиограмме сеть образующихся коллатеральных сосудов на основании головного мозга выглядит как легкая дымка (рис. 3). 
Достаточно редко встречается патология венозной части сосудистого русла головного мозга. Тромбоз синусов твердой оболочки головного мозга обнаружен у 3 женщин (2,3% всех обследованных), при этом у них выявлен инфаркт мозга.
Анатомо-физиологической предпосылкой нарушения кровоснабжения головного мозга могут быть не только различные деформации сосудов, но также варианты и аномалии развития артериального круга большого мозга [5]. Известно, что анатомически виллизиев круг можно разделить на два отдела — передний и задний. К переднему отделу относятся передние и средние мозговые артерии, отходящие от внутренних сонных артерий, и передняя соединительная артерия (бассейн внутренней сонной артерии). К заднему отделу относятся задние мозговые артерии, отходящие от базилярной артерии, которая в свою очередь образуется при слиянии позвоночных артерий (вертебрально-базилярный бассейн). Задние соединительные артерии соединяют передний и задний отделы, замыкая артериальный круг мозга.
В литературе описаны различные варианты строения артериального круга большого мозга [2, 5]. По результатам нашего исследования, виллизиев круг у 51,1% обследованных незамкнут вследствие аплазии одной, двух или всех соединительных артерий (у женщин в 1,6 раза чаще, чем у мужчин). У 76% из них отмечается одно- или двустороннее отсутствие задней соединительной артерии. Передняя трифуркация внутренней сонной артерии (в этом случае две передние мозговые артерии отходят от одной внутренней сонной артерии) обнаружена у 6,8% пациентов (рис. 4). 
Задняя трифуркация внутренней сонной артерии (при этом задняя мозговая артерия отходит от внутренней сонной артерии) выявлена у 4 (3%) пациентов. Оба варианта в 3 раза чаще встречались у женщин, чем у мужчин. Незамкнутость артериального круга часто сочеталась с гипоплазией какого-либо сегмента одной или нескольких церебральных артерий. Кроме того, на мозговых артериях пациентов с незамкнутым типом виллизиева круга в 2 раза чаще встречались аневризмы. Гипоплазия церебральных артерий или их стеноз при замкнутости самого артериального круга выявлены у 10 мужчин и у 17 женщины. Как незамкнутость виллизиева круга, так и гипоплазия артерий служат предпосылкой нарушения мозгового кровообращения по ишемическому типу и развития инфаркта мозга. Среди обследованных больных у 26 в мозге выявлены очаги ишемии или кистозно-атрофических изменений, у 57% из них артериальный круг был разомкнут.
В 2016 г. с помощью КТ-ангиографии выявлена не только часто встречающаяся патология сосудов головного мозга (аневризмы), но и ее редкие формы (АВМ, болезнь мойа-мойа). Почти все диагностированные заболевания сопровождались нарушениями мозгового кровообращения. В основе дисциркуляторных нарушений, безусловно, лежат разные причины и механизмы сосудистой патологии, которые часто сочетаются между собой и связаны патогенетически. Четко прослеживается взаимосвязь сосудистой патологии и частоты развития осложнений (геморрагического или ишемического инсульта) с вариантами строения артериального круга большого мозга.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Кострова Ольга Юрьевна — к.м.н., доцент каф. инструментальной диагностики с курсом фтизиатрии ЧГУ им. И.Н. Ульянова, Чебоксары; e-mail: evkbiz@yandex.ru;
Михайлова Марина Николаевна — к.м.н., доцент каф. нормальной и топографической анатомии с оперативной хирургией ЧГУ им. И.Н. Ульянова, Чебоксары;
Меркулова Лариса Михайловна — д.м.н., проф., зав. каф. нормальной и топографической анатомии с оперативной хирургией ЧГУ им. И.Н. Ульянова, Чебоксары;
Семёнова Оксана Васильевна — врач-рентгенолог отд. лучевой диагностики БУ «Республиканская клиническая больница» МЗ ЧР, Чебоксары; e-mail: oksana-semenova@inbox.ru
Аверкиев Вадим Григорьевич — врач-рентгенолог, зав. отд. лучевой диагностики БУ «Республиканская клиническая больница» МЗ ЧР, Чебоксары