shigella flexneri что это такое
Shigella flexneri что это такое
Единственный источник возбудителя шигеллёза — человек, больной острой или стёртой формой болезни, а также бактериовыделитель.
Восприимчивость населения к шигеллёзу высока во всех возрастных группах, но наиболее часто болеют дети. После перенесённого заболевания формируется непродолжительный иммунитет.
Наибольшее распространение инфекция получила в развивающихся странах, где этому способствует скученность населения и антисанитария. Для стран с умеренным климатом характерна летне-осенняя сезонность.
Как правило, заболевание развивается остро, через 2-5 дней после заражения.
Шигеллы вызывают поражение слизистой толстого кишечника, что проявляется в виде следующих симптомов:
— интоксикация различной степени выраженности (недомогание, озноб, головная боль, лихорадка, судороги, рвота);
— жидкий стул со слизью;
— схваткообразные боли в животе;
— прожилки крови в стуле;
— тянущие боли в области прямой кишки при дефекации, а также ложные позывы на дефекацию.
Однако, у многих больных наблюдается лишь небольшой водянистый понос.
Продолжительность заболевания составляет от нескольких дней до 3 мес. Шигеллёз длительностью свыше 3 мес расценивают как хронический.
Чтобы не заболеть дизентерией необходимо:
— Соблюдать правила личной гигиены – обязательно мыть руки с мылом перед приготовлением, приемом пищи и после посещения туалета, особенно если вы работаете или проводите время в детских садах или с детьми, которые ещё не полностью освоили пользование туалетом;
— Не допускать проникновения насекомых в жилище – использовать сетки на окнах для предотвращения попадания мух в дом. Истреблять тараканов при их появлении в дома;
— Воздерживаться от употребления недоброкачественной пищи;
— Овощи и фрукты употреблять только после мытья их чистой водой;
— Не употреблять в питье сырую воду;
В случае пребывания больного в домашних условиях в квартире проводят текущую дезинфекцию, а именно подвергают обеззараживанию все предметы, с которыми контактировал больной, путем кипячения, либо обработкой дезинфицирующими средствами.
Существенное значение в профилактике шигеллезов имеет гигиеническое обучение населения и, особенно, работников отдельных профессий, связанных непосредственно с процессом производства, приготовления, хранения, транспортировки и реализации пищевых продуктов, воспитания детей и подростков. Важным профилактическим мероприятием является также проведение клинико-лабораторных обследований при поступлении их на работу.
Шигеллёз – бактериальная дизентерия.
Дизентерия – заболевание широко распространённое во всём мире, особенно в странах с низкой санитарной культурой. «Старые» врачи называли дизентерию «болезнью грязных рук».
В конце ХХ века «болезнь грязных рук» уносила около 1,1 млн. жизней в год. Во Франции в ХVIII веке от этого заболевания погибло больше 200 тысяч человек. Из-за дизентерии проигрывались войны, менялся политический курс. По иронии судьбы после Дарданелльской операции 1915-1916 годов, в ходе которой англо-французские войска безуспешно попытались отвоёвывать Константинополь и проливы Босфор и Дарданеллы у Турции, дизентерия унесла жизни 120 тыс. солдат и война была проиграна.
В наше время чаще всего заражаются дизентерией в Азии и Африке, регистрируются случаи заболевания в Европе, и Америке.
«Бактериальную дизентерию» вызывают несколько возбудителей, которые относятся к роду шигелла.
Род получил название в честь японского исследователя Shiga, а один из первых представителей этого рода, шигелла дизинтерия (S.dysenteriaе 1, Sd 1) или шигелла Григорьева-Шига, по имени русского ученого А.В. Григорьева. Кроме дизентерийной шигеллы (Sd1), в разные годы были описаны и другие представители этого рода, получившие названия в честь авторов: шигелла Флекснера, Зонне, Бойда. Все они опасны для человека и вызывают «бактериальную дизентерию», или «шигеллёз».
Большинство шигелл, попав к нам в желудок, не задерживаются там (им «не нравится» кислый желудочный сок), а продвигаются в кишечник. Мелкоочаговые поражения в тонкой кишке, вызываемые проникновением шигелл в эпителий, быстро проходят. Согласно современным исследованиям это связано с защитными силами самого организма, а именно наличием нейтрофилов и больших гранулярных лимфоцитов тонкого кишечника, то, что мы называем иммунитетом человека. В толстой кишке инфекционный процесс возникает позже, но выражен в значительной степени из-за прекращения действия панкреатических ферментов и увеличения дефектов эпителиального покрова.
Заболевание начинается, как правило, остро. Инкубационный период обычно 2-3 дня. При шигеллёзе Флекснера наблюдаются симптомы поражения не только толстой кишки (колит), но и тонкой (энтероколит). Повышается температура, появляются боли в животе, частый жидкий стул со слизью. Наиболее тяжело протекает заболевание, вызванное S.dysenteriaе 1(Sd1). Это связано с высокой токсической активностью шигелл данного вида.
При дизентерии, вызванной шигеллой Зонне и Бойда, заболевание часто протекает в лёгкой форме: тошнота, повторная рвота, боли в животе.
Ежегодно на территории РФ регистрируются вспышки дизентерии как водного, так и пищевого характера. В структуре вовлечённых во вспышки лиц преобладают дети в возрасте до 17 лет (более 75%).
Основными причинами вспышек в отдельных субъектах РФ, как правило являются аварии на водопроводно-канализационных сетях, несоблюдение санитарно-гигиенических требований при производстве, транспортировке, хранении, реализации пищевых продуктов.
Подъем заболеваемости дизентерией может явиться также следствием биотехногенных аварий и природных катаклизмов.
Современная эпидемиология активно внедряет достижения науки в практику предупреждения массовых вспышек шигеллёза. Особенно важным фактором стало вакцинирование населения против шигеллёза Зонне. Так, только благодаря применению вакцины против дизентерии Зонне удалось предупредить возникновение групповой заболеваемости дизентерией среди населения территорий Краснодарского края и Дальневосточного Федерального Округа подверхшихся наводнению в 2012-2013 годах.
Невосприимчивость к инфекции наступает через 2-3 недели и защищает человека в течение года.
соблюдать правила личной гигиены, мыть руки после улицы, посещения туалета, перед приемом пищи
не покупать продукты в местах стихийной торговли, при приобретении скоропортящихся продуктов обращать внимание на сроки годности и условия хранения;
не употреблять в пищу продукты с истекшим сроком годности и хранившиеся вне холодильника;
тщательно мыть овощи,фрукты под проточной водой и ополаскивать кипяченной водой ;
купаться только в тех водоемах, где купание разрешено, не заглатывать воду при нырянии;
Заболевания
Инфекционные
Дизентерия Флекснера
Иное дело дизентерия Флекснера. В отличие от своей заразной подруги шигеллы Флекснера «обожают» воду, которая загрязняется выделениями больных. Не случайно, что эта дизентерия наиболее широко распространена на территориях нашей и зарубежных стран с плохим водоснабжением населения, например, в республиках среднеазиатского региона.
С чем же связана такая избирательная «любовь» дизентерии Зонне и Флекснера? Да, конечно же, с биологическими особенностями их возбудителей. Например, шигеллы Зонне, хотя и относятся к болезнетворным бактериям, тем не менее степень их болезнетворности не велика. Чтобы заболеть дизентерией Зонне, тем более в форме тяжелого пищевого отравления, взрослому человеку (на детях подобные эксперименты не проводятся) необходимо проглотить 108 или 100 млн. микробных клеток ее возбудителя.
В то же время известно, что в 1 г выделений больного этой дизентерией содержится лишь 106 (1 млн.) микробных клеток. И потому не сложный расчет показывает, что для заражения взрослому человеку потребуется проглотить 100 г выделений. Реальность подобного казуса трудно себе представить даже применительно к психически больным и, менее всего, применительно к нормальным людям.
Дизентерия Зоне любит молоко
Как же шигеллы Зонне находят выход из такого, казалось бы, безвыходного положения, чтобы заразить человека. Легко! Они компенсируют недостаток болезнетворности способностью очень быстро размножаться в пищевых продуктах жидкой и полужидкой консистенции.
Молоко, молочные продукты, компот – ничего более подходящего и не придумаешь.
В борьбе за выживание шигеллы Зонне хорошо вооружены. Чтобы успешно бороться с враждебной микрофлорой, содержащейся в молоке и молочных продуктах (лактобактерии и др.), они выделяют антибиотикоподобные вещества (колицины) и успешно расправляются со своими врагами. Помимо этого, они уникальны в своей способности выживать и размножаться в молочнокислых продуктах, которые другим бактериям «не по зубам».
Шигеллы Флекснера этими свойствами не обладают, да они им и не нужны. Этот возбудитель имеет свою собственную экологическую нишу и благополучно существует в теснейшей привязанности не к молоку, а к воде, а без воды человеку «ни туды, и не сюды».
Вполне оправдано признанное сегодня научное представление о дизентерии Зонне как, главным образом, о «пищевой дизентерии» и о дизентерии Флекснера как о преимущественно «водной дизентерии». Кстати говоря, единственный источник инфекции и при дизентерии Зонне, и при дизентерии Флекснера – только больной человек, от него и происходит заражение окружающих. Животные дизентерией не болеют.
Из-за низкой болезнетворности возбудители дизентерии Зонне практически не способны заражать человека водным путем, а как же это удается шигеллам Флекснера? Объясняется это просто. В отличие от мало заразных шигелл Зонне возбудители дизентерии Флекснера относятся к числу одних из самых болезнетворных кишечных бактерий. Как показано в опытах на добровольцах, чтобы заразить взрослого человека, достаточно всего лишь 200 микробных клеток этих возбудителей. Для заражения детей, понятно, требуется в 5-10 раз меньшая заражающая доза.
Болезнетворность шигелл Флекснера превышает заразность шигелл Зонне в 5-500 тысяч раз. Именно поэтому, даже не обладая способностью размножаться в воде (как и все другие возбудители дизентерии), и несмотря на значительное снижение их концентрации в результате разведение водой, эти шигеллы продолжают циркулировать в водной среде в заражающих человека микробных дозах и вызывать заболевания.
Кстати говоря, единственным источником заразы и при дизентерии Зонне, и при дизентерии Флекснера является только больной человек, от него и происходит заражение окружающих, загрязнение воды и пищевых продуктов. Животные дизентерией не болеют.
Вспышка дизентерии Флекснера. Читателю предлагается вместе с авторами этой публикации разобраться в причине возникновения эпидемической вспышки. Вспышка возникла среди дошкольников, посещающих один из московских детских центров образования. Она продолжалась со 2 по 9 декабря 2006 г. Пострадали 17 человек (13 больных и 4 бактерионосителя), в том числе 14 детей и 3 взрослых сотрудников центра.
Центр образования. Находится в типовом 2-этажном здании. Обеспечен централизованным водоснабжением и канализацией. Имеет бассейн. Медицинское обслуживание детей осуществляется врачом 1 раз в неделю и медицинской сестрой ежедневно. Центр обслуживают 28 сотрудников. Медицинские книжки представлены на 24 из них. Предварительные и периодические медицинские осмотры пройдены в полном объеме, имеются сведения об обучении персонала по гигиенической программе.
Пищеблок по набору помещений (один цех, разделенный перегородкой высотой в 1 метр) предназначен для работы на полуфабрикатах высокой степени готовности, однако для приготовления пищи используется также и сырье. Технологическое и холодильное оборудование находится в удовлетворительном рабочем состоянии.
На пищеблоке работают всего лишь 2 сотрудника, повар и кладовщик, который никакого отношения к приготовлению пищи не имеет. Налицо очевидный недостаток персонала.
Почему же так произошло? Правильный ответ на этот вопрос является, ключевым для понимания причины и условий, способствовавших возникновению вспышки. Попытаемся, прежде всего, установить предварительный клинический диагноз болезни.
Клиническая картина болезни. Заболевания протекали тяжело, по типу тяжелого пищевого отравления. В нескольких случаях из-за крайне плохого состояния детей потребовалась их срочная госпитализация «по скорой помощи». Болезнь начиналась с симптомов общей интоксикации (отравления) организма. Появлялись боли в животе, головная боль, озноб. Температура тела повышалась до 39.5-400С. Отмечалась многократная рвота, сопровождавшаяся сильной слабостью, бледностью кожных покровов, полубессознательным, обморочным состоянием детей. Присоединялся многократный, жидкий стул, вначале обильный, а затем скудный (ректальный плевок), в ряде случаев с примесями крови и слизи. Сохранялись схваткообразные, спастические боли в животе, ложные позывы на дефекацию и тенезмы.
Диагностика. Постановка правильного клинического диагноза возникших заболеваний больших трудностей не представляла. Понятно, что из трех наиболее распространенных в настоящее время пищевых токсикоинфекций или пищевые отравлений (сальмонеллез, дизентерия Зонне и дизентерия Флекснера), сопровождающихся резким повышением температуры тела, речь идет, несомненно, о дизентерии Флекснера, учитывая наличие крови и слизи в стуле больных, а также характерных для этой инфекции «ректального плевка и тенезмов. Позже этот диагноз был подтвержден лабораторно, выделением одного из трех самых вирулентных возбудителей дизентерии Флекснера, S. flexnery 1b из стула больных и бактерионосителей.
Вопросы. Тем не менее оставалось не понятным, каким же образом этот возбудитель попал в детское учреждение? Кто занес его и умудрился заразить пищевой продукт и детей? Какой пищевой продукт? Когда, наконец, это произошло? С чего же начать, чтобы правильно ответить на эти важнейшие вопросы?
Начнем с установления даты заражения. Как упоминалось, первые заболевания у детей появились не во время пребывания в центре, а уже позже, дома ближе к полудню или чуть позднее в субботу, 02.12.06. Заведомо зная продолжительность минимального инкубационного периода при дизентерии Флекснера (не зря же мы так старались установить правильный диагноз болезни), протекающей в виде пищевого отравления, который длится немногим более суток, очевидно, что заражение произошло где-то в первой половине дня, накануне возникновения вспышки, в пятницу, 01.12.06.
Заразный продукт. Ну, а теперь попробуем найти и сам зараженный продукт. Для этого ознакомимся с меню питания детей, узнаем, что они ели в пятницу, 1 декабря 2006 г.
ЗАВТРАК ЗАВТРАК 2 ОБЕД ПОЛДНИК
Мандарин Напиток витаминизи- Борщ на мясном бульоне Винегрет с расти-
Мюсли фрук- рованный со сметаной тельным маслом
тово-ягодные Суфле из отварного мяса, Рыба, запеченная
Молоко вита- запеченное в молочном соусе
минизирован. Соус молочный Чай с сахаром
Кофейный на- Морковь, тушенная в мо-
питок с молоком локе с зеленым горошком
Компот из сухофруктов
Казалось бы, все продукты для детей всех без исключения групп одинаковые и найти альтернативный, зараженный продукт невозможно, его просто не существует. При глубоком же эпидемиологическом расследовании было установлено, что таким альтернативным продуктом, который употребляли дети 4-х заболевших групп, и не употребляли дети лишь одной, не заболевшей группы (внутренний контроль), является «напиток витаминизированный», который готовился из детской питьевой воды с добавлением концентрата напитка «Золотой шар».
Этот напиток регулярно, через день (в частности, 01.12.06) подавался детям 4-х групп на 2-ой завтрак с 10.00 до 10.15 утра. Самые же маленькие дети 1-й младшей, «контрольной» группы вместо инфицированного витаминизированного напитка получали безопасный фруктовый сок.
Последняя до начала вспышки выдача «напитка витаминизированного» детям лишь 4 пострадавших групп пришлась как раз на второй завтрак в пятницу, 01.12.06, что полностью соответствует нашим расчетам конкретной даты и времени заражения детей.
После этого было установлено, что способ приготовления напитка, практикуемый в пострадавшем центре, не соответствал рекомендациям технологической карты. К его приготовлению привлекались многие сотрудники. При этом вполне реально «мог сработать и сработал» вездесущий фактор грязных рук персонала.
Источником инфекции оказалась неопрятная няня средней группы, продолжавшая работать, несмотря на заболевание, и принимать участие в приготовлении напитка, что и послужило причиной возникновения эпидемической вспышки дизентерии Флекснера.
Работники детских дошкольных учреждений должны работать с чистыми руками. В этой простейшей истине заключается гарантия обеспечения надежной защиты детей от дизентерии Флекснера и других кишечных инфекций.
По материалам журнала «СЭС. Информация по тел. 508-3383.
Shigella flexneri что это такое
Антитела к возбудителям бактериальной дизентерии (Shigella flexneri 1-5-го серотипов, Shigella flexneri 6-го серотипа и Shigella sonnei) – это специфические белки-иммуноглобулины, вырабатываемые иммунной системой в ответ на инфицирование шигеллами и обеспечивающие иммунную защиту.
Антитела к Shigella flexneri 1-5-го серотипов, Shigella flexneri 6-го серотипа и Shigella sonnei.
Синонимы английские
Anti-Shigella flexneri 1-5, anti-Shigella flexneri 6, anti-Shigella sonnei, Shigella flexneri antibody, Shigella sonnei antibody.
Реакция непрямой гемагглютинации (РНГА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Дизентерия (шигеллез) – это острое инфекционное заболевание, передающееся фекально-оральным путем, вызываемое бактериями рода Shigella и характеризующееся преимущественным поражением толстой кишки. Инкубационный период составляет в среднем 48-72 часа, после него появляются боли и колики в животе, диарея, лихорадка. В стуле зачастую обнаруживается кровь, слизь или гной. В ряде случаев развивается хроническая дизентерия с непрерывным или рецидивирующим течением. Возможно бактерионосительство – транзиторное или в период выздоровления после острой дизентерии.
Иммунная система в ответ на инфицирование возбудителями дизентерии вырабатывает специфические антитела, являющиеся белками-иммуноглобулинами. Рост титра антител начинается с 5-го дня заболевания. Сначала в крови появляются иммуноглобулины класса IgM, которые обеспечивают первичный иммунный ответ. Позднее – иммуноглобулины класса IgG, которые сохраняются в крови несколько дольше. Снижение титра антител наблюдается через 2 месяца после выздоровления, однако в случае хронизации инфекции титр антител сохраняется высоким.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Референсные значения: отрицательно.
Причины положительного результата:
Причины отрицательного результата:
Кто назначает исследование?
Инфекционист, педиатр, терапевт, врач общей практики, гастроэнтеролог.
ШИГЕЛЛЕЗЫ (дизентерия)
Дизентерия относится к числу тех немногих инфекционных заболеваний, которые не только были известны человечеству со времен античности, но и до сих пор сохранили свое первоначальное название. Термином «дизентерия» Гиппократ обозначал клинический синдром

В 1875 г. русскому врачу Ф. А. Лешу удалось впервые обнаружить амебы в стуле больных дизентерией. Удивительным было то, что, несмотря на частые эпидемии дизентерии в конце XIX столетия, выявить амебы в стуле больных не удавалось ни в Европе, ни в Японии. Хотя бактериальная этиология дизентерии в этих случаях и предполагалась, длительное время диагностировать ее никому не удавалось. Только в 1898 г. японский исследователь Kiyoshi Shiga выделил из испражнений больных бациллу, которая была признана возбудителем бактериальной дизентерии. Ввиду установления различной этиологии дизентерии, в первой половине ХХ столетия в медицинской литературе использовали термины «бациллярная» и «амебная» дизентерия. В настоящее время под дизентерией понимаются только заболевания, вызванные шигеллами.
По своей распространенности острые кишечные инфекции (ОКИ) уступают лишь респираторно-вирусным заболеваниям. Последние десятилетия ознаменовались определенными успехами в изучении этиопатогенеза ОКИ. Если до 1970 г. только у 10% госпитализированных больных устанавливалась этиология заболевания, то к концу ХХ столетия этот показатель возрос до 50—60%. Несмотря на выявление новых возбудителей ОКИ, шигеллезы продолжают занимать существенное положение в этиологической структуре острых инфекционных диарейных заболеваний. Согласно данным Федерального центра Госсанэпиднадзора, в России в 2002 г. было зарегистрировано 80 500 случаев дизентерии (показатель заболеваемости 55,96 на 100 тыс. населения), из которых дети до 14 лет составили 38 5000 (показатель заболеваемости 159,1 на 100 тыс.). В США, по данным национального комитета по контролю за инфекционными заболеваниями (CDC), ежегодно регистрируется от 25 до 30 тыс. случаев шигеллезов с показателем заболеваемости для детей от одного до четырех лет — 27 на 100 тыс. населения, а для лиц старше 20 лет — 2,6 на 100 тыс.
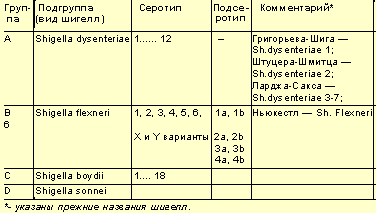
Этиология. С 1930 г. бациллы, выделяемые от больных дизентерией, официально были объединены в род Shigella, семейство Enterobacteriaceae. Идентификация шигелл осуществляется по их биохимическим и антигенным свойствам (О — антигенам), в соответствии с чем выделяют четыре группы шигелл (см. таблицу 1).
| Таблица 1. Классификация шигелл. |
 |
По своим морфологическим свойствам шигеллы представляют собой неподвижные, грамотрицательные бактерии. Общим и важнейшим свойством всех представителей рода Shigella является инвазивность, т. е. способность бактерий к инвазии в эпителиальные клетки кишечника с последующим размножением и паразитированием в них. Различные виды шигелл сильно отличаются по своим исходным биологическим свойствам, что, собственно, и определяет степень их вирулентности и патогенности для человека. Наиболее высокой вирулентностью обладают Sh. dysenteriae 1, что обусловлено прежде всего их способностью продуцировать один из мощнейших природных токсинов — Шига-токсин. Некоторые другие виды шигелл также способны продуцировать шига-подобные токсины, но с существенно более низкой активностью. Исключительно высокие вирулентные свойства Sh. dysenteriae 1 определяют крайне низкую инфицирующую дозу, которая составляет всего десятки или сотни микробных клеток. Для других видов шигелл инфицирующая доза определяется на один-два порядка выше.
Шигеллы относительно устойчивы к факторам внешней среды и способны длительно сохраняться на предметах домашнего обихода, в воде они сохраняют свою жизнеспособность до двух-трех недель, а в высушенном и замороженном состоянии — до нескольких месяцев. Высокие же температуры, наоборот, способствуют быстрой их гибели: при температуре +60°С — в течение 10 мин, а при кипячении — мгновенно. Достаточно высокую чувствительность шигеллы проявляют к дезинфицирующим средствам, ультрафиолетовым и прямым солнечным лучам.
Эпидемиология. Шигеллезы относятся к классическим антропонозным кишечным инфекциям, для которых характерен фекально-оральный механизм передачи инфекции, реализуемый всеми возможными для данного механизма путями — пищевым, водным и контактным. Однако практическая реализация каждого из указанных путей передачи зависит от многих факторов и условий (вида шигелл, возраста больного, его преморбидного фона и т. д.). Поскольку наибольшей вирулентностью обладают Sh. dysenteriae 1, именно для них в наибольшей степени характерен контактный путь передачи инфекции, хотя этот путь может быть реализован и другими видами шигелл, особенно у маленьких детей, пожилых и ослабленных больных. Многочисленные наблюдения свидетельствуют, что при групповых случаях заболеваний определенным видам шигелл соответствует свой, наиболее типичный путь передачи инфекции (контактный для группы А, пищевой для группы D и водный для групп В и С). В последние годы был описан половой путь передачи шигеллезной инфекции среди гомосексуалистов (1). В частности, во время вспышки шигеллеза, обусловленной Sh. sonnei (биотип G), в одном из клубов в Новом Южном Уэльсе (Австралия) в период с 1 января по 31 июля 2000 г., было зарегистрировано 148 заболевших, 80% из которых составляли гомосексуалисты [2].
Несмотря на разнообразие возбудителей шигеллезов, наибольшее эпидемическое значение для большинства стран мира имеют Sh. flexneri и Sh. sonnei. Хотя шигеллы распространены повсеместно (антропонозная инфекция), наиболее высокие показатели заболеваемости регистрируются в странах и регионах с низкой санитарией и высокой плотностью населения, что существенно облегчает возможность передачи возбудителя от человека к человеку. По расчетным данным, ежегодно в мире регистрируется около 140 млн случаев заболеваний шигеллезами. Восприимчивость к шигеллезной инфекции у лиц разных возрастных групп неодинакова. Наиболее восприимчивы к ним дети до двух-трех лет.
Патогенез. Основу патогенеза инфекционных заболеваний составляют особенности и характер взаимодействия микробов не только с клетками макроорганизма, но и с неспецифическими и специфическими защитными системами организма.
Шигеллы обладают достаточно выраженными вирулентными свойствами, вследствие чего заболевание может развиваться и при невысокой инфицирующей дозе (в сравнении с такими энтеропатогенными бактериями, как сальмонеллы и кишечные палочки). Благодаря относительной резистентности к действию желудочного сока и желчных кислот, шигеллы, не теряя своей вирулентности, проходят через желудочный барьер и проксимальные отделы тонкой кишки. В патогенезе заболевания выделяют тонко- и толстокишечные фазы, степень выраженности которых в конечном итоге и определяет вариант течения заболевания. У больных с типичным, колитическим вариантом острой дизентерии, тонкокишечная фаза клинически вообще не манифестируется, и заболевание изначально проявляется поражением дистального отдела толстой кишки. Тонкокишечная фаза обычно бывает непродолжительной и ограничивается двумя-тремя днями. Первичная транслокация шигелл через эпителиальный барьер осуществляется специализированными М-клетками, способными транспортировать как сами бактерии, так и их антигены в лимфатические образования кишечника (фолликулы, Пейеровы бляшки) с последующим их проникновением в эпителиальные клетки и резидентные макрофаги. Высвобождаемые в процессе транслокации шигелл токсические субстанции (экзо- и эндотоксины, энтеротоксины и т. д.) инициируют развитие синдрома интоксикации [3], который при шигеллезах всегда предшествует развитию диарейного синдрома.
Ключевым фактором вирулентности шигелл является их инвазивность, т. е. способность к внутриклеточному проникновению, размножению и паразитированию в клетках слизистой оболочки толстой кишки (преимущественно в дистальном отделе) и резидентных макрофагах собственной пластинки (см. рисунок 1). Посредством макроцитопиноза шигеллы проникают в цитоплазму эпителиальных клеток, где очень быстро лизируют фагосомальную мембрану, что приводит к повреждению клеток и их гибели. Последующее распространение шигелл происходит через базолатеральные мембраны эпителиальных клеток. Повреждение и разрушение эпителиальных клеток сопровождаются развитием воспалительной инфильтрации полиморфно-ядерными лейкоцитами собственной пластинки, формированием язв и эрозий слизистой оболочки толстой кишки, что клинически проявляется развитием диареи экссудативного типа. Способность к инвазии и внутриклеточному размножению шигелл кодируется генетическими механизмами, экспрессия которых происходит только в условиях in vivo. Несмотря на инвазивность, шигеллы не способны к глубокому распространению, в силу чего системной диссеминации возбудителя при шигеллезах, как правило, не происходит (за исключением Sh. dysenteriae 1).
Моторика кишечника является важным защитным механизмом, ограничивающим и препятствующим прикреплению и инвазии шигелл к эпителиальным клеткам, что наглядно демонстрируют затягивание и утяжеление инфекционного процесса у лиц, получающих препараты, подавляющие моторику кишечника.
Наблюдаемые у больных с шигеллезами дисбиотические изменения в составе нормальной микрофлоры толстого кишечника оказывают существенное влияние на скорость репарации слизистой в стадии реконвалесценции и восстановление функциональной активности кишечника.
После перенесенного заболевания у больных формируется непродолжительный (до одного года) типо- и видоспецифический иммунитет, в силу чего возможно реинфицирование.
Клиника. Клиническая картина шигеллезов весьма вариабельна, что нашло свое отражение в применяемой клинической классификации заболевания (см. таблицу 2). Хотя считается, что Sh. sonnei, как менее вирулентные штаммы шигелл, чаще вызывают более легкие формы заболевания, следует помнить, что этиология шигеллеза лишь предопределяет, но не определяет особенностей течения заболевания у конкретных больных (по форме, варианту и тяжести течения).
Хроническая форма дизентерии в настоящее время встречается достаточно редко и, по данным литературы, не превышает в 1-2% случаев, хотя существует мнение, что столь низкий ее удельный вес может быть обусловлен недостаточно разработанными критериями диагностики. Значительно чаще врачи в своей практической деятельности встречаются с острыми формами шигеллезов, которые и представляют наибольший интерес в плане адекватной оценки выявляемой у больного клинической картины заболевания, полноты обследования, правильности и своевременности проводимой терапии.
Инкубационный период при шигеллезах может варьировать от 8—12 ч (при гастроэнтеритическом варианте) до пяти дней (при колитическом варианте заболевания), составляя, в среднем, два–три дня.
Типичным вариантом течения острой дизентерии является колитический, его характерная черта — острое начало заболевания с развитием интоксикационного синдрома: подъемом температуры тела, ознобом, жаром, слабостью, чувством разбитости, головной болью, снижением аппетита. При данном варианте острой дизентерии интоксикационный синдром всегда предшествует клиническим проявлениям поражения кишечника. Только спустя некоторое время (от 2-3 до 12—18 ч) у больных появляются признаки поражения желудочно-кишечного тракта. Первоначально больные отмечают возникновение диффузных, тупых болей, которые со временем становятся более острыми и приобретают схваткообразный характер. Локализации болей чаще всего соответствует области проекции дистального отдела толстой кишки (низ живота и левая подвздошная область). Практически одновременно с болями в животе больные отмечают появление диареи. Для колитического варианта дизентерии типична взаимосвязь между развитием приступа боли в животе и дефекацией, позывы на которую появляются на высоте болевого приступа. Поскольку боли в животе обусловлены спастическим сокращением кишечника (усиление моторики кишечника), первые дефекации бывают относительно обильными, однако достаточно быстро они уменьшаются в объеме («скудный стул»), теряют каловый характер, и в них появляются патологические примеси — слизь и кровь. Дефекаций, как правило, бывает свыше пяти раз в сутки (нередко до 15–20 и более). Достаточно часто у больных выявляются тенезмы, а при более тяжелом течении и ложные позывы. При объективном осмотре у больных определяется болезненная и спазмированная сигмовидная кишка.
Если примесь слизи в стуле является типичным признаком острой дизентерии, то кровь может присутствовать в микроскопических количествах и обнаруживаться только при копроцитоскопическом исследовании. Визуализируемая примесь крови в стуле определяется в виде прожилок. При более тяжелом течении заболевания дефекация может заканчиваться выделением небольшого количества слизи с прожилками крови.
Критериями тяжести течения колитического варианта острой дизентерии являются выраженность интоксикационного синдрома и характер поражения дистального отдела слизистой толстого кишечника (см. таблицу 3). Выраженного обезвоживания у больных при колитическом варианте острой дизентерии не выявляется ввиду отсутствия рвоты и скудного характера стула.
Гастроэнтероколитический вариант дизентерии также характеризуется острым началом заболевания: с озноба, лихорадки, головной боли и одновременным появлением синдрома гастроэнтерита — спастических болей в эпигастральной области, тошноты, рвоты, жидкого водянистого стула. Клинические признаки колита в первые сутки заболевания, как правило, отсутствуют и появляются лишь спустя один—три дня, что соответствует патоморфологическим этапам поражения слизистой желудочно-кишечного тракта. В зависимости от кратности рвоты и интенсивности диарейного синдрома, у больных достаточно рано выявляются признаки обезвоживания организма (сухость слизистых ротоглотки, бледность кожных покровов и цианоз, заостренные черты лица, снижение артериального давления, олигоурия и др.). С момента распространения патологического процесса на слизистую толстого кишечника проявления гастроэнтерита постепенно купируются: рвота прекращается, уменьшается объем испражнений, в стуле появляются патологические примеси (слизь и кровь). В зависимости от характера поражения слизистой дистального отдела толстой кишки, больные могут отмечать появление тенезмов и ложных позывов. При пальпации живота в первые дни заболевания отмечается урчание по ходу толстого кишечника, а в последующие дни появляется и нарастает болезненность и спазм сигмовидной кишки.
Тяжесть течения гастроэнтероколитического варианта дизентерии определяется на основании выраженности интоксикации и обезвоживания организма. В большинстве случаев оно не превышает II-III степени.
Редким вариантом течения острой дизентерии является гастроэнтеритический, характеризующийся большим сходством с пищевыми токсикоинфекциями.
Осложнения. Хотя наиболее высок риск развития осложнений у больных дизентерией, вызванной Sh. dysenteriae 1, на современном этапе прослеживается отчетливая тенденция к увеличению тяжелых форм дизентерии, обусловленных другими видами шигелл (в частности, Sh. flexneri), что, соответственно, отражается и на возможности развития осложнений. К числу наиболее грозных осложнений относятся: инфекционно-токсический шок; перфорация кишечника с развитием перитонита; энцефалический синдром (синдром фатальной энцефалопатии или синдром Ekiri), который преимущественно развивается у детей и иммунокомпрометированных пациентов при дизентерии, обусловленной Sh. sonnei или Sh. flexneri; бактериемия, выявляющаяся при дизентерии Sh. dysenteriae 1 в 8% случаев и крайне редко — при инфицировании другими видами шигелл (у детей до года, ослабленных, истощенных и иммунокомпрометированных пациентов); гемолитико-уремический синдром, развивающийся через неделю от начала заболевания и характеризующийся микроангиопатической гемолитической анемией, тромбоцитопенией и острой почечной недостаточностью. Нередко у больных могут развиваться осложнения, связанные с активизацией вторичной микрофлоры: пневмонии, отиты, инфекции мочевыводящих путей и др. К числу редких, но вероятных осложнений относятся реактивный артрит и синдром Рейтера (около 2% заболевших, экспрессирующих HLA-B27). В последние годы обсуждается возможная роль шигеллезов в формировании синдрома раздраженного кишечника.
Диагностика и дифференциальная диагностика. Специфическая диагностика шигеллезов основана на выделении и идентификации шигелл из испражнений больного и проведения серологических и/или иммунологических исследований, направленных на обнаружение антигенов шигелл или антител к ним. Без лабораторного подтверждения диагноз дизентерии может быть установлен только при типичной клинической картине.
Хотя диагностическая ценность эндоскопического исследования толстой кишки (ректороманоскопия и фиброколоноскопия) у больных с подозрением на шигеллезы ограничена, полученная при ее проведении информация позволяет: а) объективно оценить характер поражения слизистой толстой кишки; б) проводить дифференциальную диагностику и в) контролировать эффективность проводимой терапии.
В зависимости от характера поражения выделяют следующие варианты проктосигмоидита: катаральный, катарально-геморрагический, эрозивный, эрозивно-язвенный и фибринозный, которые, как правило, соответствуют тяжести течения заболевания.
При проведении дифференциальной диагностики в первую очередь необходимо исключить другие острые кишечные инфекционные заболевания, для которых типично развитие экссудативной диареи, а именно энтероинвазивные эшерихиозы, сальмонеллез, иерсиниоз (Y. enterocolitica), кампилобактериоз (Campylobacter jejuni), инфекция Clostridium difficile и амебиаз (протозойное заболевание, обусловленные Entamoeba histolytica). Кроме этого, необходимо помнить, что под маской шигеллезов могут дебютировать такие заболевания, как неспецифический язвенный колит и болезнь Крона.
Лечение. Лечение больных дизентерией может осуществляться не только в условиях специализированного инфекционного отделения, но и амбулаторно, что определяется клиническими и эпидемиологическими показаниями. В первую очередь следует госпитализировать пациентов со среднетяжелыми и тяжелыми формами заболевания, при затяжном и хроническом течении — пациентов с тяжелыми сопутствующими заболеваниями, детей до одного года и пожилых, а также лиц, представляющих эпидемическую опасность (независимо от варианта и тяжести течения заболевания) — работников пищевых предприятий и лиц, к ним приравненных.
Учитывая характер поражения слизистой кишечника, пациенты с дизентерией, особенно в острый период болезни, нуждаются в строгом соблюдении лечебного питания. Из рациона следует исключить любые продукты, оказывающие раздражающее (механическое, химическое и др.) действие. Ввиду формирующейся у больных недостаточности лактозы, из диеты исключается цельное молоко. Расширение диеты осуществляют постепенно, только по мере выздоровления больного. И все же переход на обычное питание следует осуществлять не ранее полного выздоровления, характеризующееся репарацией слизистой (см. таблицу 3).
Поскольку антибактериальная терапия всегда рекомендовалась для лечения больных дизентерией, серьезную проблему на сегодняшний день представляет формирование у шигелл резистентности к антимикробным препаратам, особенно в тех странах, где осуществляется их безрецептурная продажа и самолечение [5]. Недавно проведенные в нашей стране исследования [6] подтвердили высокую частоту резистентности у Sh. flexneri и Sh. sonnei к цефотаксиму (96,6 и 94,2%, соответственно), тетрациклину (97,7 и 92,8%), левомицетину (93,2 и 50,7%), ампициллину (95,5 и 26,1) и ампициллину/сульбактаму (95,5 и 23,2%). Резистентность не была выявлена лишь к ципрофлоксацину, норфлоксацину и налидиксовой кислоте.
Выбор антимикробного препарата и схема его применения у больных дизентерией определяются вариантом и тяжестью течения заболевания. При гастроэнтеритическом варианте антимикробная терапия не показана и больным назначают лишь патогенетическую терапию. При легком течении колитического и гастроэнтероколитического вариантов дизентерии больным целесообразно назначать фуразолидон по 0,1 г четыре раза в день или налидиксовую кислоту (невиграмон) по 0,5-1,0 г четыре раза в день в течение трех—пяти дней. Наиболее эффективными средствами для лечения больных со среднетяжелым и тяжелым течением дизентерии являются препараты фторхинолонового ряда (ципрофлоксацин, норфлоксацин и др.), цефалоспорины III поколения (цефотаксим), которые назначают в общетерапевтических дозах в течение пяти—семи дней. При тяжелом течении может проводиться комбинированная антибактериальная терапия (фторхинолоны и аминогликозиды; цефалоспорины и аминогликозиды).
Кроме антибактериальной терапии важное место в лечении больных дизентерией занимает патогенетическое лечение, включающее проведение дезинтоксикации и регидратации. В острый период заболевания больным целесообразно назначать десмол и смекту, обладающие противовоспалительным и мембраностабилизирующим действием на слизистую кишечника. После купирования интоксикационного синдрома больным показаны препараты, нормализующие процессы пищеварения и всасывания (дигестал, мезим-форте, панзинорм, фестал, холензим, ораза и др.). Коррекцию микробиоценоза кишечника следует проводить только в периоде реконвалесценции, когда купирована островоспалительная реакция. В этот же период больным показаны физиотерапевтические процедуры, ускоряющие процесс репарации слизистой толстого кишечника.
Литература
В. А. Малов, доктор медицинских наук, профессор
А. Н. Горобченко, кандидат медицинских наук
ММА им. И.М. Сеченова