Лимфома средостения что это за болезнь
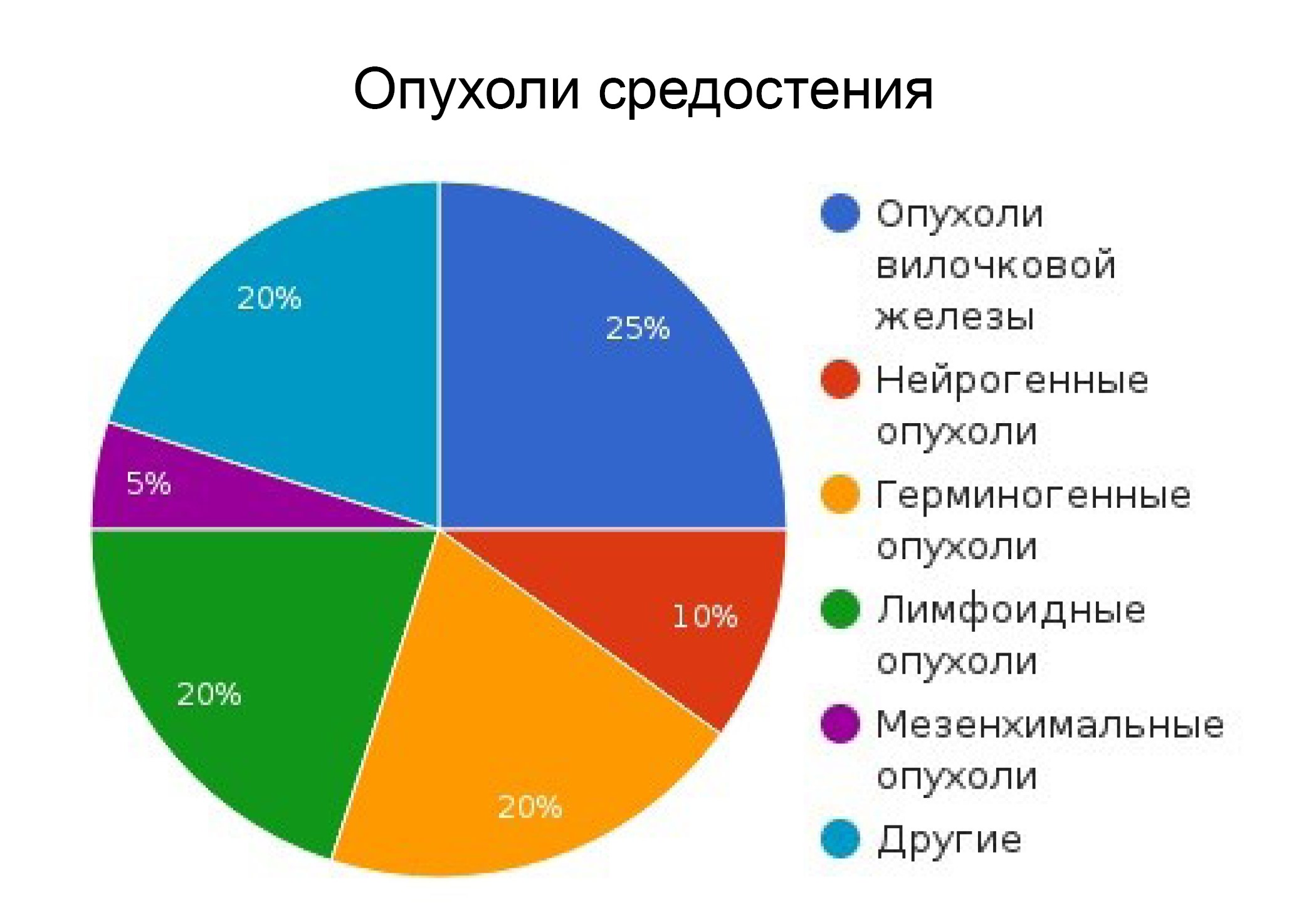
Опухоли средостения
Опухоли средостения, или по-другому медиастинальные опухоли — это новообразования, которые берут свое начало из органов средостения. Средостение – это область, ограниченная легкими по бокам, грудиной спереди и позвоночником сзади. К органам средостения относятся сердце, аорта, пищевод, тимус, трахея, лимфатические узлы, сосуды и нервы.
Кто находится в «зоне риска»?
Медиастинальные опухоли встречаются достаточно редко. Они могут развиваться в любом возрасте и из любых органов и тканей, которые находятся в средостении, однако в большинстве случаев их диагностируют у пациентов от 30 до 50 лет. В детском возрасте чаще встречаются опухоли заднего средостения. Они обычно происходят из нервной ткани и, в большинстве случаев, не злокачественные. У взрослого населения преобладают опухоли переднего средостения – обычно там располагаются лимфомы и тимомы.
Классификация образований средостения
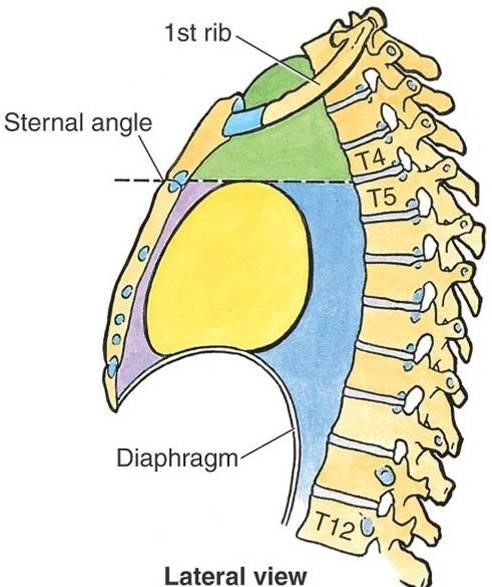
Средостение анатомически делится на 3 зоны. Соответственно этим зонам классифицируются и опухоли средостения.
Клиническая картина
Чаще всего опухоли средостения являются случайной находкой при рентгенологических исследованиях, так как до 40% опухолей клинически не проявляются. Клинические проявления опухоли средостения будут зависеть от следующих факторов:
В зависимости от вышеописанных факторов клиническая картина может быть различной. Самые частые симптомы можно разделить на две группы:
Диагностика
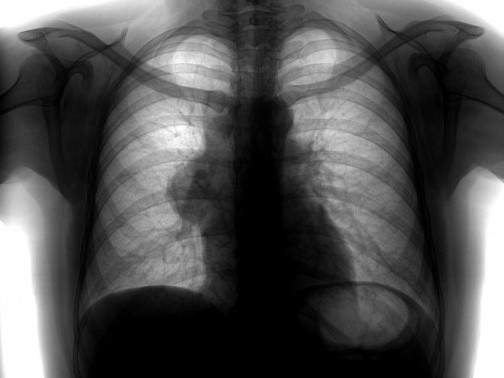
Рентгенологический метод является основным для визуализации новообразования средостения. Компьютерная томография позволяет оценить локализацию опухоли и спланировать дальнейшее обследование.
Без гистологической верификации поставить окончательный диагноз невозможно. При вовлечении в процесс пищевода или трахеи выполняют эндоскопическое исследование для взятия биопсии и визуализации изменений.
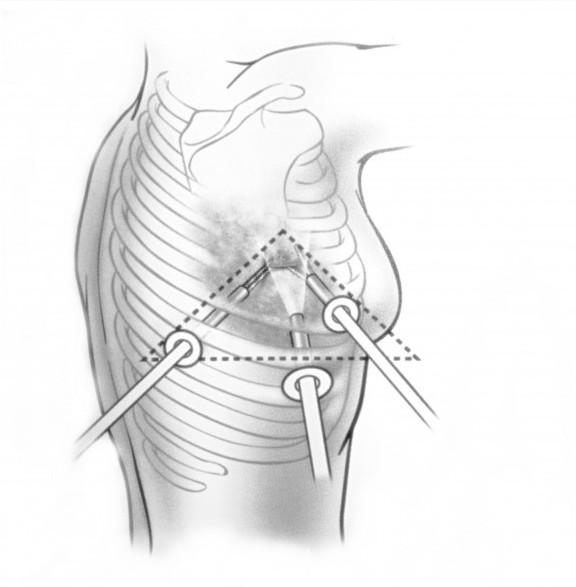
При невозможности получить образец ткани для исследования эндоскопически применяются инвазивные методы: трансторакальная биопсия, медиастиноскопия, видеоторакосокпия. Последние два метода — это серьезные операции, которые проводятся в специализированных медицинских учреждениях.
Лечение
В связи с разнообразием возможных причин медиастинальные опухоли лечатся в зависимости от типа опухоли:
Профилактика и прогнозы
К сожалению, достоверных методов профилактики для опухолей средостения не выявлено. Но результаты можно существенно улучшить, если выявить заболевание на ранней стадии. Если симптомы, описанные ранее не проходят в течение двух недель, возможно стоит обратиться за квалифицированной медицинской помощью. Прогнозы в данном случае трудно давать, они зависят, типа опухоли и ее злокачественности от проводимого лечения.
Список литературы:
1) Клинические рекомендации Ассоциации онкологов России (АОР, 2020)
2) Барболина Т. Д., Бычков М. Б., Аллахвердиев А. К., Борисова Т. Н., Владимирова Л. Ю., Герасимов С. С., Деньгина Н. В., Козлов Н. А., Лактионов К. К., Левченко Е. В., Малютина Д. В., Пикин О. В. Практические рекомендации по лекарственному лечению опухолей вилочковой железы (тимомы и рака тимуса). Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2020 (том 10). С. 608-619.
3) Руководство по химиотерапии опухолевых заболеваний/ под ред. Н.И. Переводчиковой, В.А. Горбуновой. – 4-е изд., расширенное и дополненное. – М.: Практическая медицина, 2018.-688с.
4) Рациональная фармакотерапия в онкологии: руководство для практикующих врачей/под.ред. М.И. Давыдова, В.А. Горбуновой. – М.: Литтерра, 2017. – 880с. (Серия «Рациональная фармакотерапия»).
5) Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2018 году. (заболеваемость и смертность) — М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, — 2019. –илл.-250с.
6) Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М.: Молодая гвардия, 2019. 232 p.
Лимфома средостения что это за болезнь
а) Сокращения:
• Лимфома Ходжкина (ЛХ)
• Неходжкинская лимфома (НХЛ)
• Диффузная В-крупноклеточная лимфома (ДККЛ)
• В-крупноклеточная лимфома средостения (медиастинальная ДККЛ)
• Медиастинальная лимфома «серой зоны» (медиастинальная ЛСЗ)
• Т-лимфобластная лимфома средостения (медиастинальная ЛБЛ)
• Лимфаденопатия (ЛАП)
б) Определение:
• Неоднородная группа злокачественных новообразований, происходящих из лимфоцитов
• Лимфома Ходжкина (ЛХ):
о Злокачественное новообразование, развивающееся из В-клеток герминативного центра или В-клеток постгерминативного происхождения
о Определяются по наличию клеток Березовского-Штернберга и их вариантов на фоне воспаления
• Неходжкинская лимфома (НХЛ):
о Неоднородная группа злокачественных новообразований, развивающихся из предшественников В-клеток, предшественников Т-клеток, зрелых В-клеток, зрелых Т-клеток или естественных клеток-киллеров
в) Синонимы:
• Болезнь Ходжкина, лимфогранулематоз
г) Клинические аспекты лимфомы средостения. Частые варианты поражения средостения при лимфоме:
• При ЛХ и НХЛ часто наблюдается поражение органов грудной клетки, как за счет развития опухоли в средостении, так и за счет системных проявлений заболевания
• Объемное образование переднего средостения:
о Лимфома Ходжкина (ЛХ):
— Второй по частоте признак ЛХ:
Чаще всего локализуется в шее о Первичные неходжкинские лимфомы (НХЛ) средостения (в основном в переднем средостении):
— ДККЛ
— Медиастинальная лимфома «серой зоны» (медиастинальная ЛСЗ)
— Т-лимфобластная лимфома средостения (медиастинальная ЛБЛ)
• Рассеянная лимфаденопатия (ЛАП) (объемное образование в переднем средостении отдельно не выявляется):
о При НХЛ в опухолевый процесс часто вовлекается средостение: наблюдается лимфаденопатия нескольких групп лимфатических узлов (вместо отдельного объемного образования в переднем средостении)
о В таких случаях патологические изменения расцениваются не как первичные лимфомы средостения, а как проявления системного заболевания
• Реже первичные или вторичные лимфомы выявляются в других органах:
о Легкие
о Плевра
о Перикард
о Сердце
о Грудная стенка
о Кости
д) Стадирование лимфомы средостения:
1. Классификация Лугано (модифицированная Анн-Арбор):
• Локализованное заболевание:
о I:
— Поражение одного лимфатического узла или одной группы лимфатических узлов
— Экстралимфатическое поражение (Е): поражение одного экстралимфатического органа при отсутствии поражения лимфатических узлов
о II:
— Поражение двух или более групп лимфатических узлов по одну сторону диафрагмы
— Экстралимфатическое поражение (Е): стадия I или II и ограниченное вовлечение в опухолевый процесс прилежащих экстралимфатических органов
о II массивная:
— II стадия + массивная лимфаденопатия
• Распространенное заболевание:
о III:
— Поражение лимфатических узлов по обе стороны диафрагмы; поражение лимфатических узлов над диафрагмой и селезенки
о IV:
— Вовлечение в опухолевый процесс отдаленных экстралимфатических органов
• Оценка по результатам ФДГ-ПЭТ/КТ:
о В настоящее время данный метод является стандартом для стадирования лимфомы и установления объема поражения перед началом лечения
• Рентгенография органов грудной клетки для стадирования не используется
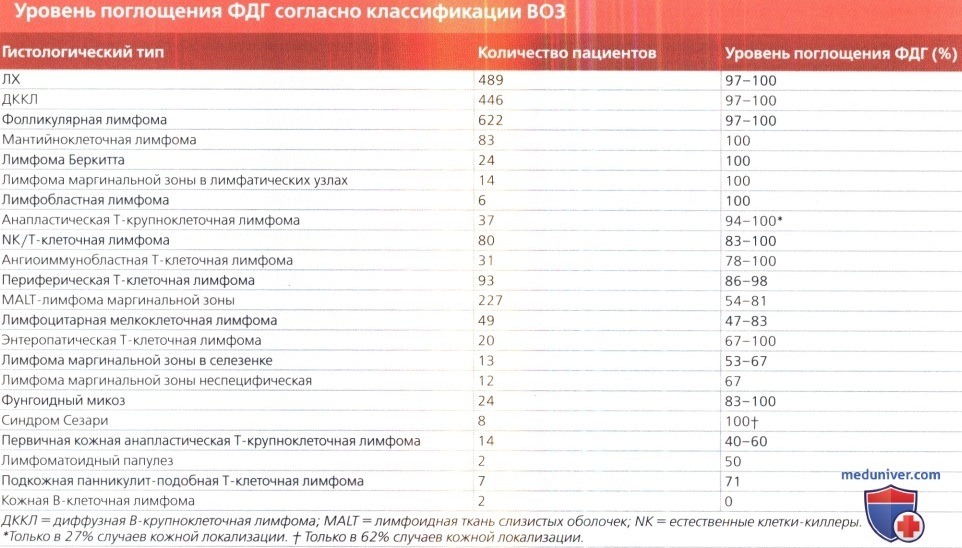
• ФДГ-ПЭТ/КТ является стандартом для стадирования лимфом, интенсивно поглощающих ФДГ:
о Лимфоме соответствует очаг накопления ФДГ в лимфатическом узле или экстралимфатическом органе
о Метод подходит для диагностики большинства гистологических типов лимфом, за исключением хронического лимфоцитарного лейкоза, лимфоцитарной мелкоклеточной лимфомы, лимфоплазмоцитарной лимфомы, макроглобулинемии Вальденстрема, фунгоидного микоза и НХЛ маргинальной зоны, если только не подозревается трансформация в агрессивную форму
• Для стадирования лимфом, не накапливающих ФДГ, предпочтительнее использовать КТ:
о Шесть наиболее крупных доминантных патологических участков в органах-мишенях (лимфатические узлы и экстралимфа-тические органы); определение размера в двух измерениях (по длинной и по короткой оси)
о Критерий ЛАП; размер по длинной оси> 1,5 см
о Экстралимфатические патологические участки: размер по длинной оси> 1,0 см
о При наличии более шести патологических участков (в том числе в лимфатических узлах и экстралимфатических органах) количественная оценка остальных патологических изменении не проводится:
— К таким патологическим изменениям также относят плевральный или перикардиальный выпот и асцит
• Индексы А и В:
о Отсутствие (А) или наличие (В) одного или более одного системного проявления:
— Лихорадка неясного генеза> 38,3°С
— Ночная потливость
— Необъяснимая потеря веса в течение предыдущих 6 месяцев
о Используются только при лимфоме Ходжкина (ЛХ)
• Индекс X (массивная лимфаденопатия):
о Существуют разногласия по поводу определения о Неблагоприятный прогностический фактор
о Не является обязательным; вместо него может указываться наибольший размер опухоли:
— Имеет значение для определения прогноза при лимфоме Ходжкина (ЛХ):
Определяется при КТ (рентгенография не используется)
10 см или > 1 /3 поперечного размера грудной клетки на уровне любого грудного позвонка
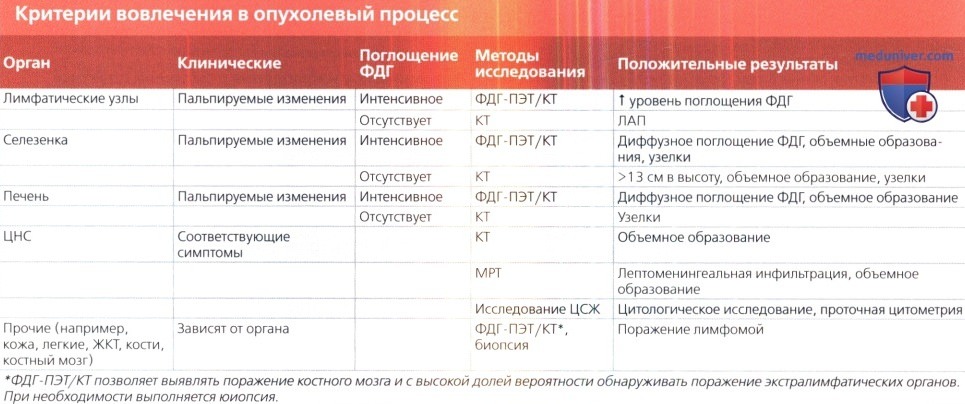
• Поражение селезенки:
о Лучше всего выявляется при ФДГ-ПЭТ/КТ
— Спленомегалия:
Критерий спленомегалии: размер> 13 см
— Узловые образования:
— Единичное объемное образование больших размеров
• Поражение печени:
о Лучше всего выявляется при ФДГ-ПЭТ/КТ:
— Диффузное или очаговое повышение уровня поглощения ФДГ± наличие единичных или диссеминированных узелков
• Поражение костного мозга:
о Роль биопсии костного мозга в свете ФДГ-ПЭТ/КТ:
— При лимфоме Хожкина (ЛХ) не назначается
— Показана при ДККЛ, если результаты ПЭТ отрицательные, а результаты гистологического исследования сомнительные; имеет большое значение для тактики ведения пациента
— Характеризуется низкой чувствительностью при выявлении поражения костного мозга в случае фолликулярной лимфомы, мантийноклеточной лимфомы и большинства медленно растущих лимфом; в целях стадирования обычно требуется выполнение биопсии
— Диффузное повышение уровня поглощения ФДГ при отсутствии очагов: реактивная гиперплазия (отсутствие лимфоматозного поражения)
• При сомнительных результатах гистологического исследования или подозрении на наличие злокачественной трансформации оценка должна проводиться посредством ПЭТ, для того чтобы под контролем данного метода выполнить биопсию
е) Оценка лимфомы средостения в ходе лечения и в конце лечения:
1. Оценка лимфом, интенсивно накапливающих ФДГ, проводится по пятибалльной шкале при ФДГ-ПЭТ/КТ, а лимфом, не поглощающих ФДГ, — при КТ:
• Пятибалльная шкала при ФДГ-ПЭТ/КТ:
о 1: отсутствует поглощение ФДГ
о 2: уровень поглощения опухолью не превышает уровня поглощения средостением (опухоль печень (умеренно)
о 5: опухоль > печень (значительно) или выявление новых патологических очагов
о X: новые очаги повышенного накопления ФДГ, вероятнее всего, не связанные с лимфомой
о Сумма баллов, равная 1 или 2: полный метаболический ответ
о Сумма баллов, равная 3: при промежуточной оценке с большой долей вероятности говорит о полном метаболическом ответе, при окончательной оценке свидетельствует в пользу благоприятного прогноза:
— В исследованиях, в которых критерием замены терапии является результат ФДГ-ПЭТ/КТ, сумма баллов, равная 3, обычно расценивается, как неадекватный ответ на лечение, что позволяет избежать недостаточной терапии
о Сумма баллов, равная 4 или 5:
— снижение относительно состояния до начала лечения:
Частичный метаболический ответ на лечение при промежуточной оценке посредством ФДГ-ПЭТ/КТ
После лечения определяется резидуальная метаболически активная опухоль
— повышение уровня поглощения ФДГ относительно состояния до начала лечения, слабо выраженное снижение уровня поглощения ФДГ или появление новых очагов
• Промежуточная оценка посредством ФДГ-ПЭТ/КТ для выявления положительного ответа на ранних этапах лечения (в основном в целях научного исследования):
о Достоверный прогностический фактор при лимфоме Ходжкина (ЛХ) и агрессивной форме нехожкинской лимфомы (НХЛ)
о Превосходит Международную прогностическую балльную систему и Международный прогностический индекс
о В настоящее время отсутствуют убедительные доказательства того, что замена терапии на основании результатов промежуточной оценки посредством ФДГ-ПЭТ/КТ позволяетулучшить исход
о Замена терапии на основании результатов промежуточной оценки посредством ФДГ-ПЭТ/КТ рекомендована только в случае явного прогрессирования заболевания
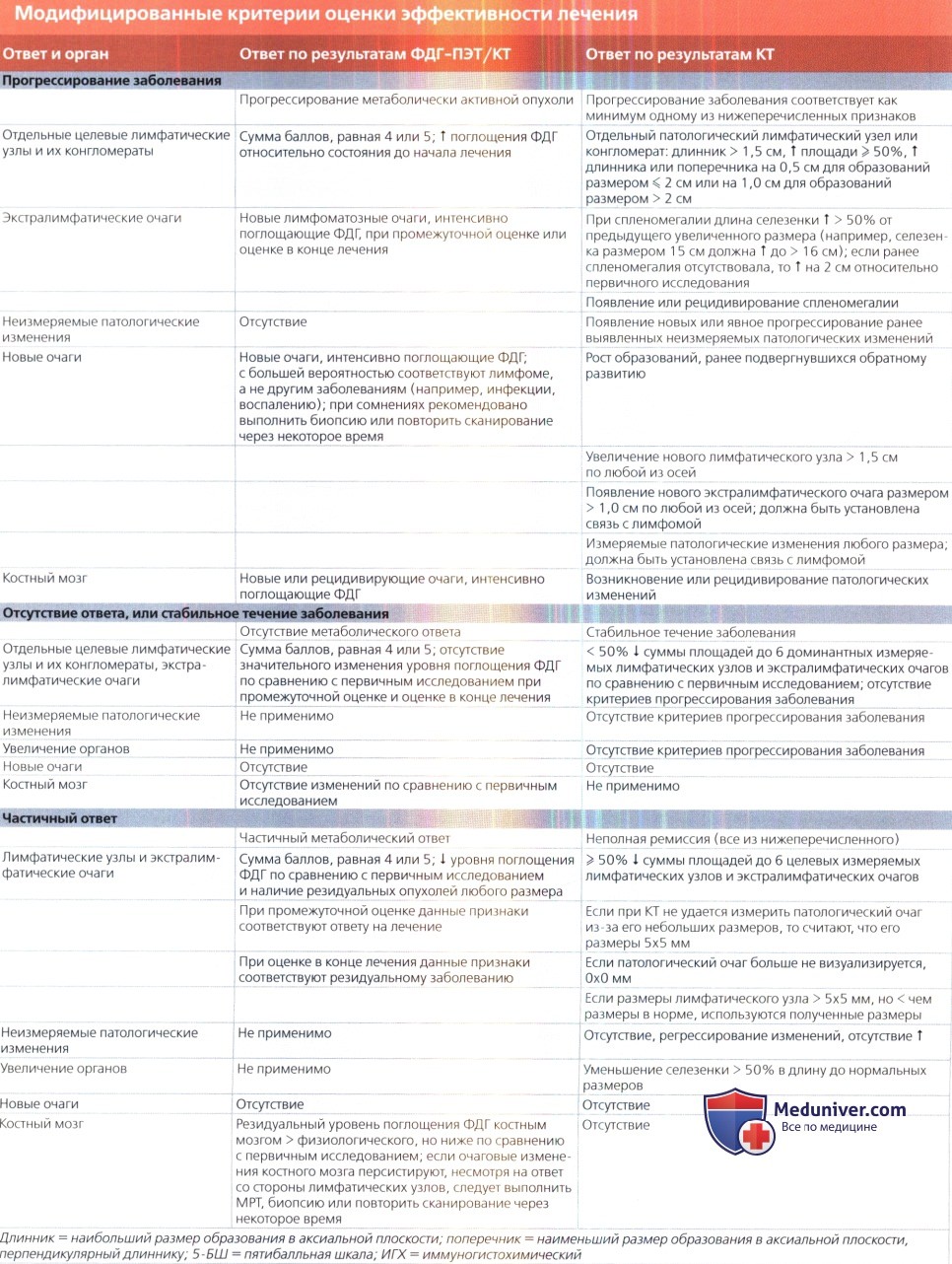
• Критерии эффективности лечения по его окончании при оценке с использованием ФДГ-ПЭТ/КТ (у всех пациентов):
о Полный ответ: отсутствие повышенного накопления ФДГ даже при отсутствии динамики размеров патологического образования
о Резидуальная метаболически активная опухоль: сниженный уровень поглощения ФДГ относительно состояния до начала лечения, однако > уровня поглощения ФДГ печенью; следует выполнить биопсию для определения возможности проведения консервативной терапии (особенно в случае ЛХ и ДККЛ)
о Прогрессирование заболевания: повышение уровня поглощения ФДГ относительно состояния до начала лечения, слабо выраженное снижение уровня поглощения ФДГ или появление новых очагов
• Критерии эффективности лечения по его окончании при оценке с использованием КТ (у некоторых пациентов):
о Частичный ответ: снижение более чем на 50% суммарных размеров шести наиболее показательных лимфатических узлов или экстра-лимфатических очагов
о Прогрессирование заболевания: повышение на 50% размера по короткой оси одного лимфатического узла
• ФДГ-ПЭТ/КТ рекомендовано выполнять при фолликулярной лимфоме с большой опухолевой массой после проведения химиотерапии ритуксимабом
• При воспалении, обусловленном лечением, могут выявляться участки неспецифического повышения уровня поглощения ФДГ:
о При промежуточной оценке следует выполнять исследование через как можно больший срок после проведения химиотерапии
о Как минимум через три недели, желательно через 6-8 недель о Через две недели после терапии гранулоцит-колониестимули-рующим фактором
о Через три месяца после лучевой терапии
2. Особенные случаи:
• Если конгломерат лимфатических узлов распадается на несколько отдельных лимфатических узлов, для оценки размера распавшегося образования складывается площадь каждого лимфатического узла
• Если отдельные лимфатические узлы сливаются в один конгломерат, площадь конгломерата сравнивается с суммой площадей каждого лимфатического узла; увеличение > 50% свидетельствует в пользу прогрессирования заболевания
3. Динамическое наблюдение в рутинной практике:
• Не применяется (особенно при ЛХ и ДККЛ)
• Выполняется только по клиническим показаниям
• Проведение динамического наблюдения может считаться рациональным при исследовании резидуальных медленно растущих лимфом
ж) Роль КТ с контрастным усилением при лимфоме средостения. При КТ с контрастным усилением могут быть обнаружены изменения, не выявляемые при нативной КТ:
• Редко влияет на тактику лечения
• Характеризуется более высокой дозой облучения
• Оптимально использовать в сочетании с ФДГ-ПЭТ
з) Список литературы:
1. Castillo JJ et al.: The biology and treatment of plasmablastic lymphoma. Blood. 125(15):2323-30, 2015
2. Xie Y et al: The Histological Classification of Diffuse Large В-cell Lymphomas. Semin Hematol. 52(2):57—66, 2015
3. Barrington SF et al: Role of imaging in the staging and response assessment of lymphoma: consensus of the International Conference on Malignant Lymphomas Imaging Working Group. J Clin Oncol. 32(27/3048-58, 2014
4. Cheson BD et al: Recommendations for initial evaluation, staging, and response assessment of Hodgkin and non-Hodgkin lymphoma: the Lugano classification. J Clin Oncol. 32(27)3059-68, 2014
5. Dabrowska-lwanicka A et al: Primary mediastinal large В-cell lymphoma. Curr Hematol Malig Rep. 9(3)273-83, 2014
Редактор: Искандер Милевски. Дата публикации: 4.2.2019
Лимфома средостения
Лимфома средостения – опухоль злокачественного типа, развивающаяся из медиастинальных лимфатических узлов. В большинстве случаев лимфома средостения проявляется симптомами сдавления органов грудной полости: кашлем, затруднением дыхания и глотания, болями в грудной клетке; часто отмечается кожный зуд, ночная потливость. Лимфома средостения обнаруживается с помощью рентгенографии и КТ, диагноз подтверждается после проведения медиастиноскопии, гистологического и иммуноморфологического исследования фрагмента опухоли. Стандартные схемы лечения лимфом предусматривают проведение лучевой и химиотерапии; в некоторых случаях возможно хирургическое удаление опухоли средостения.
МКБ-10
Общие сведения
Чаще всего лимфомы локализуются в передне-верхнем этаже средостения. Длительное индолентное (при лимфогранулематозе) или быстрое агрессивное (при лимфосаркоме) течение затрудняют своевременное выявление злокачественных лимфом. Решение этой проблемы требует интеграции усилий специалистов в области онкологии и торакальной хирургии.
Причины лимфомы средостения
В большинстве случаев непосредственная причина развития лимфомы средостения у конкретного пациента остается невыясненной. Однако гематологии известны факторы, повышающие вероятность возникновения лимфоидных неоплазий в популяции в целом. В группу повышенного риска включены пациенты:
Среди неблагоприятных экзогенных факторов первостепенное значение придается производственным вредностям, экологическому неблагополучию, избыточной инсоляции, повышенному потреблению животных белков. Влияние употребления алкоголя и табакокурения на развитие лимфом однозначно не подтверждено.
Лимфомы средостения могут иметь первичное (изначально развиваются в медиастинальном пространстве) или вторичное происхождение (являются метастатическими новообразованиями или проявлением генерализованной формы лимфогранулематоза).
Симптомы лимфомы средостения
Ходжкинские лимфомы
Лимфогранулематоз средостения на начальных этапах протекает с минимальной симптоматикой. Нередко увеличение медиастинальных узлов, выявленных с помощью рентгенографии грудной клетки, является единственным признаком заболевания. Начальные клинические проявления обычно включают недомогание, повышенную утомляемость, бессонницу, пониженный аппетит, похудание. Характерны периодические подъемы температуры тела, сухой кашель, потливость по ночам, кожный зуд.
В поздних стадиях ходжкинской лимфомы средостения развивается компрессионный синдром, вызванный сдавлением структур средостения. Клиническим выражением этого синдрома может служить одышка, тахикардия, нарушение глотания, осиплость голоса, одутловатость шеи и лица (синдром верхней полой вены). При осмотре часто определяется увеличение шейных и подмышечных лимфоузлов, выбухание грудной клетки, расширение подкожных вен на груди.
Неходжскинские лимфомы
Чаще бывают представлены ретикулосаркомой, нодулярной или диффузной лимфосаркомой средостения. Они отличаются стремительным инфильтративным ростом и ранним метастазированием в легкие, костный мозг, селезенку, печень, кожу. При лимфосаркоме средостения преобладают признаки компрессионного медиастинального синдрома – затруднение дыхания, удушливый кашель, дисфония, цианоз, сдавление ВПВ.
Примерно у 10% пациентов с лимфомой средостения возникает экссудативный плеврит или хилоторакс, вызванные затруднением венозного или лимфатического оттока либо опухолевой инвазией плевры. В далеко зашедших стадиях опухоль может прорастать перикард, аорту, диафрагму, грудную стенку.
Диагностика
Лимфомы медиастинальной локализации не всегда диагностируются при рентгенологическом обследовании. Компьютерная томография, более детально, чем обзорная рентгенография позволяет рассмотреть конгломерат опухоли, увеличение лимфоузлов средостения, вовлечение паратрахеальных, трахеобронхиальных, прикорневых лимфатических узлов. Диагностическая значимость магнитно-резонансной томографии в верификации лимфом средостения признается не всеми авторами.
В дополнение к названным исследованиям используется УЗИ средостения, позволяющее оценить состояние внутригрудных лимфоузлов, недоступных для рентгенологической визуализации. Еще более высокочувствительным методом служит лимфосцинтиграфия с цитратом галлия. Для выявления компрессии трахеи и бронхов проводится бронхоскопия.
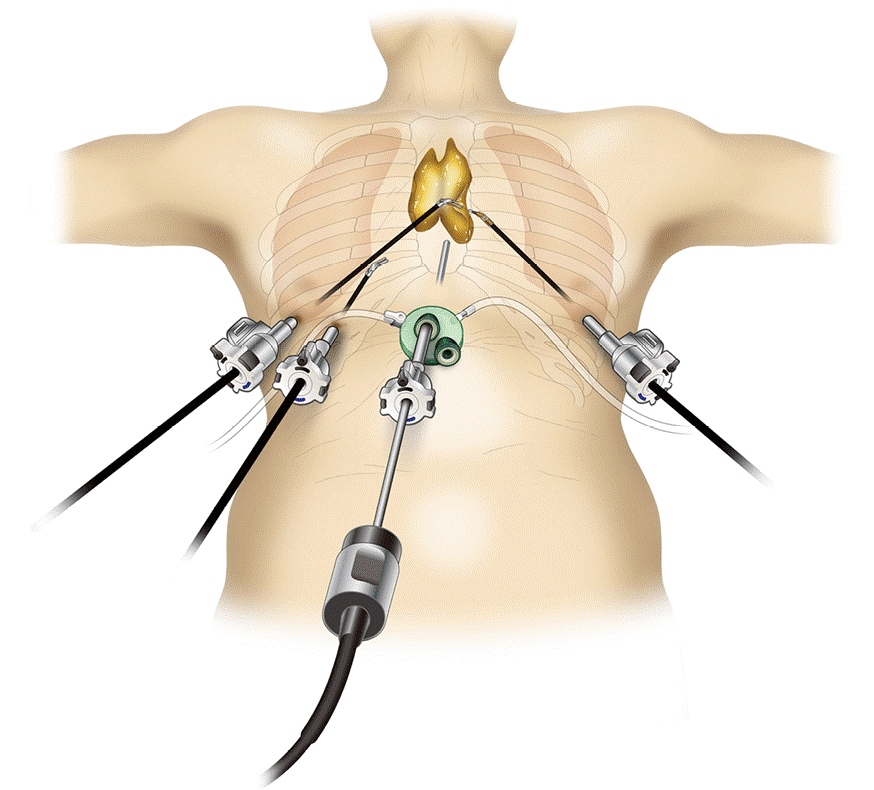
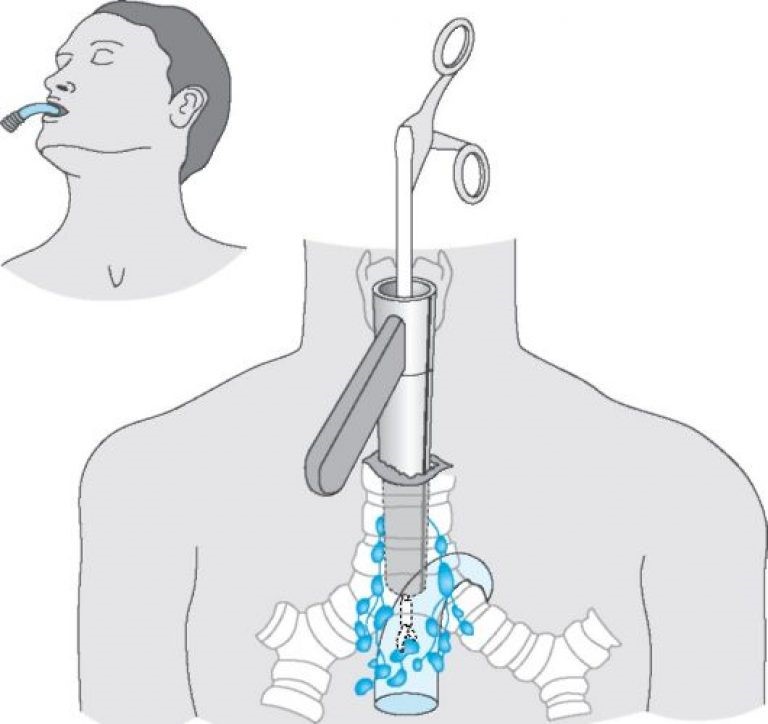
Поскольку тактика лечения лимфомы средостения определяется гистологическим и иммуногистохимическим типом опухоли, то обязательным этапом диагностики является биопсия. При увеличении доступных для пальпации лимфоузлов проводят эксцизионную, пункционную или прескаленную биопсию. В остальных случаях прибегают к операционной биопсии с помощью медиастиноскопии, парастернальной медиастинотомии, диагностической торакоскопии.
Дифференцировать лимфому средостения необходимо с другими медиастинальными опухолями, кистой средостения, саркоидозом, туберкулезом ВГЛУ, эхинококкозом, лимфаденитом различной этиологии, метастазами рака легкого, медиастинитом и др.
Лечение лимфомы средостения
Выбор протокола лечения лимфомы средостения зависит, главным образом, от типа и распространенности опухоли. При локальном лимфогранулематозе показана местная лучевая терапия. Иногда при изолированном поражении медиастинальных лимфоузлов прибегают к их хирургическому удалению с последующим лучевым лечением. Алгоритм лечения распространенных стадий лимфогранулематоза предусматривает проведение комбинированной химиолучевой терапии или полихимиотерапии.
Лимфосаркомы средостения также хорошо поддаются лечению с помощью консервативных методов – лучевой и химиотерапии. Многие онкологи и торакальные хирурги в последние годы высказываются за обоснованность хирургического удаления лимфомы средостения. В операбельных случаях операция может быть произведена уже на диагностическом этапе (так называемая тотальная биопсия), однако большинство хирургов признает целесообразность ее выполнения после предварительной противоопухолевой терапии (удаление остаточной опухоли).
Прогноз
Успешность лечения и выживаемость пациентов с лимфомой средостения во многом зависит от иммуноморфологического диагноза. 5-летний безрецидивный порог выживаемости при локальных формах лимфомы Ходжкина преодолевают 90% больных; при IV стадии лимфогранулематоза, даже после полихимиолучевого лечения этот показатель составляет не более 45%. Лимфосаркомы имеют гораздо более неблагоприятный прогноз ввиду быстрой генерализации процесса и частого рецидивирования.